5 месяцев после родов болит низ живота и выделения
На протяжении всего периода вынашивания ребенка женский организм приспосабливался к изменяющимся условиям. Матка увеличивалась по мере роста плода, изменялось расположение внутренних органов, сдавливались сосуды и нервные сплетения.
Роды – это внезапное избавление от 4-5 кг, а иногда и значительно большего веса, а также уменьшение объема живота. Органы должны прийти в свое первоначальное состояние, поэтому можно принимать как норму то, что после родов болит низ живота. В большинстве случаев это показатель физиологического течения послеродового периода.
Когда это считать нормой

На протяжении всей беременности главным гормоном женского организма был прогестерон. Он снижал тонус матки до момента родов, подавлял секрецию пролактина. Но к дню родоразрешения его концентрация снизилась, но началась активная выработка окситоцина и пролактина. Окситоцин управляет сократимостью гладкой мускулатуры матки, но он необходим и в послеродовом периоде, а также на протяжении всего времени лактации.
Сокращения мускулатуры матки необходимо во время родов не только для раскрытия шейки и изгнания плода. После отделения плаценты маточные стенки представляют собой сплошную раневую поверхность с кровоточащими сосудами. Для гемостаза только активации свертывающей системы недостаточно. Должен произойти спазм сосудов и уменьшение их просвета. Окситоцин обеспечивает дальнейшее сокращение матки после рождения ребенка, позволяет остановиться кровотечению.
Размеры матки в послеродовом периоде уменьшаются очень быстро. Врач оценивает их ежедневно во время обхода по высоте стояния дня. Нормальными темпами сокращения считаются следующие:
- сразу после родов – на 4 см выше пупка (или 20 недель беременности);
- конец первых суток – на уровне пупка;
- на второй день – на ширину одного пальца ниже пупка;
- на 3 сутки – на 2 пальца ниже пупка;
- 4 сутки – на середине расстояния между лонным сочленением и пупком;
- на 6 сутки – до 9 см выше лобка;
- на 10 сутки – немного выступает над лоном;
- к 6-8 неделе соответствует состоянию до беременности.
Схватки во время родов очень болезненны, но и послеродовые сокращения нельзя назвать приятными. Чаще всего они связаны с кормлением грудью.
В механизме образования и выделения молока участвуют два гормона. Пролактин обеспечивает синтез молока в альвеолах. Его выведение регулируется окситоцином. Во время прикладывания ребенка к груди происходит раздражение сосков, которое стимулирует выброс окситоцина гипофизом. Гормон влияет не только на миоциты молочной железы, его стимулирующее действие распространяется и на миометрий. В первые несколько суток при каждом кормлении грудью женщина испытывает схваткообразные боли, которые напоминают таковые во время родов.
Сколько болит живот после родов?
Это физиологический процесс, он зависит от индивидуальных особенностей и скорости сокращения матки. В большинстве случаев через 2 месяца неприятные ощущения прекращаются.
Также не стоит забывать о тех, кто рожал с помощью операции кесарева сечения. В этом случае физиологическая боль внизу живота будет естественной реакцией на нарушение целостности передней брюшной стенки. Боль является послеоперационной. Но она непродолжительна. В условиях больницы для купирования болевого синдрома используют наркотические анальгетики, т.к. они обладают более выраженным анальгезирующим действием. Примерно через двое суток можно перейти на обезболивание раствором анальгина, который при небольших дозах будет безопасен для ребенка.
Признаки патологического процесса
Если после родов живот болит по естественной причине, для этого состояния не характерны дополнительные признаки. При наличии патологического процесса боль может иметь различный характер и сопровождаться изменениями со стороны общего состояния.
Эндометрит
В течение первых суток выделения из половых путей должны приобретать характер коричневых, слизистых, все меньше напоминающих кровь. Но иногда кровотечение не уменьшается, а внезапно усиливается. Одновременно появляются тянущие боли внизу живота. Дополнительными признаками являются следующие:
- повышение температуры;
- признаки интоксикации;
- гноевидные выделения из половых путей;
- признаки субинволюции матки;
- тахикардия.
Эти симптомы характерны для послеродового эндометрита. Состояние чаще всего развивается после кесарева сечения, но может быть и как результат естественных родов. Эндометрит относится к инфекционным послеродовым осложнениям и требует немедленного реагирования врача.
Причиной эндометрита и субинволюции становится нарушение сократимости, которое связано с задержкой частей плаценты или плодных оболочек. Пока они находятся в матке, она не способна нормально сокращаться, а значит, патологический процесс будет прогрессировать.
Эндометрит угрожает перейти в параметрит – воспаление околоматочной клетчатки, пельвиоперитонит – поражение тазовой части брюшины, перитонит – инфекционно-воспалительный процесс в брюшной полости. Боли в животе в этом случае будут только нарастать.
Симфизит
В отдельных случаях определить, почему низ живота продолжает болеть даже в отдаленном периоде после родов, может только рентгенолог вместе с травматологом. Причиной часто становится симфизит – расхождение костей лонного сочленения.
Предпосылки для появления этой патологии связаны с физиологическими причинами. Виноват все тот же прогестерон, а также гормон релаксин, выделяемый плацентой. Он приводит к размягчению, расхождению сустава лонного сочленения. Это необходимо, чтобы родовой канал мог максимально приспособиться под параметры плода.
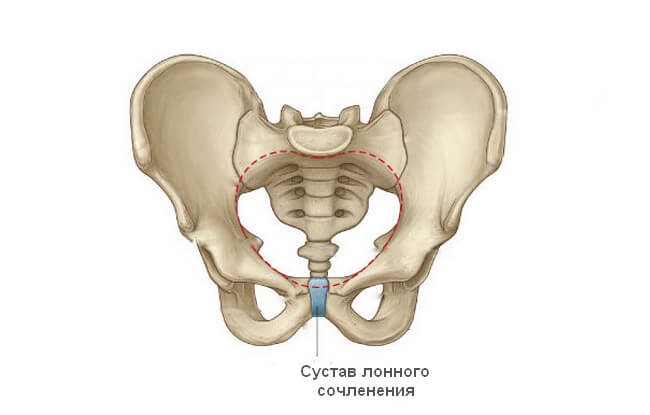
В норме расстояние между двумя костями этого сустава не превышает 1 см. Лонное сочленение относится к полуподвижным соединениям. Это значит, что допускается минимальный объем смещения его поверхностей относительно друг друга. Во время рождения ребенка сустав может расходиться на дополнительных 5-6 мм. Но иногда в дело включаются патологические процессы, тогда смещение достигает критической величины и приводит к появлению боли, локализующейся внизу живота.
Степени расхождения:
- 1 степень – расхождение 5-9 мм;
- 2 степень – 10-20 мм;
- 3 степень – более 20 мм.
Послеродовые боли, спровоцированные симфизитом, чаще всего появляются через 2-3 суток после родов. Женщина, лежа в постели, не может приподнять вверх ноги, боль доставляет ходьба. Точный диагноз можно поставить только после проведения рентгендиагностики.
Запор
Послеродовые боли в животе могут быть связаны с более банальной причиной. Кишечник после беременности и родов не всегда быстро приходит в нормальное состояние. Иногда требуется время, чтобы его завести. Но все это время кал будет накапливаться, расширять сигмовидную кишку и ампулу прямой кишки. Это сопровождается тянущей, ноющей, распирающей болью в животе, проявляющейся примерно через неделю после родоразрешения. Если своевременно не принять меры, то запор перейдет в крайнюю степень.
У некоторых женщин после родов поход в туалет связан с определенным страхом повредить имеющиеся швы на промежности или геморроидальные узлы. При этом застойные процессы в кишечнике усугубляются: жидкость из кала постепенно всасывается обратно в кишечник, он становится сухой и в большей степени может привести к повреждению нижней части кишечника.
Наличие нарушений стула вредит не только пищеварительному тракту. Это приводит к смещению или сдавлению матки, нарушает отток лохий и может привести к субинволюции.
Плацентарный полип
Задержка частей плаценты в полости матки, скорее всего, приведет к кровотечению в раннем послеродовом периоде. Но иногда небольшие части, микроскопические ворсины хориона позволяют полноценно сократиться матке, а признаки патологии появляются через продолжительное время.
Клиническая картина проявляется спустя 4-5 недель. Боль внизу живота не является характерным признаком патологии, на первое место выходят кровотечение, следствием которого является снижение гемоглобина, слабость, головокружение, тахикардия. Маточные боли после родов появляются после присоединения инфекции и развития эндометрита. Дальше клиническая картина будет развиваться по классической схеме воспаления матки.
Остеохондроз
Во время беременности у женщины изменяется осанка. Это связано с увеличением веса и его перераспределением в область живота. Если беременная не использовала специальный поддерживающий бандаж, то болевой синдром будет выраженным.
После родоразрешения не все становится сразу на свои места. Иногда за время беременности происходит сдавление нервных сплетений, а после родов это может проявиться признаками остеохондроза или неврита. Боль внизу живота будет сочетаться с иррадиацией ее в брюшную полость.
Когда нужно к врачу

Длительность периода болевых ощущений зависит от индивидуальных особенностей и скорости инволюции матки. В большинстве случаев в течение первых двух недель физиологический дискомфорт, связанный с кормлением ребенка, постепенно уменьшается. Боль появляется уже не на каждое кормление, ее интенсивность падает. Когда матка сократиться полностью, этот симптом исчезнет.
Но существуют признаки, которые говорят о возможном патологическом процессе. При их появлении не стоит затягивать с визитом к врачу:
- температура, сначала может быть небольшой, а затем повышаться до 39°С;
- нарушение общего самочувствия – слабость, непроходящая после отдыха;
- тянущая боль внизу живота, которая присутствует постоянно;
- озноб как симптом повышения температуры;
- головная боль;
- кровянистые выделения из половых путей (они могут усиливаться, изменять характер из слизистых в более жидкие, напоминающие алую кровь);
- схваткообразная боль, напоминающая спазмы, после чего выделяются сгустки крови;
- отсутствие стула более двух суток;
- неспособность оторвать пятки от постели в положении лежа;
- изменение походки на переваливающуюся, «утиную»;
- внезапное появление кровотечения через продолжительный период после выписки из роддома.
При плацентарном полипе кровотечение обычно интенсивное, начинается через месяц-два после рождения ребенка. При этом его можно дифференцировать от менструации: во время месячных ежедневно изменяется характер кровотечения, оно становится менее интенсивным. В случае плацентарного полипа выделения алого цвета и только усиливаются.
К гинекологу можно обратиться при любых изменениях, которые женщина посчитает отличными от физиологических.
Способы улучшить состояние
При наличии болевого синдрома, напоминающего боли в животе, как при месячных, необходимо установить причину этого состояния. Обязательными этапами являются осмотр врача. Он позволяет оценить размеры матки, насколько они соответствуют сроку, консистенцию, подвижность органа, распространенность болевого синдрома.
Также обязательно проводится УЗИ. С его помощью можно заметить расширенную полость матки, наличие в ней сгустков, остатков плаценты. Если причина в плацентарном полипе, будет заметно объемное образование. Воспалительный инфильтрат вокруг матки говорит в пользу развития воспалительного процесса.
Дополнительная диагностика зависит от сведений, полученных на первых двух этапах. Может потребоваться проведение гистероскопии, лапаротомии, рентгендиагностики.
Улучшить состояние женщины и уменьшить болевой синдром можно в зависимости от причин появления боли.
В послеродовом периоде использовать лекарственные препараты следует с осторожностью, большинство из них проникает в грудное молоко. Тех минимальных концентраций для небольшого веса плода может быть достаточно, чтобы вызвать побочные реакции.

Боли, связанные с естественным процессом инволюции матки не снимают с помощью спазмолитиков или нестероидных противовоспалительных средств. Схватки, напоминающие родовые являются естественным процессом, и появляются только при кормлении ребенка. Они кратковременны и не нарушают общего самочувствия. При их появлении нужно сделать несколько спокойных дыхательных движений. Постепенно эти симптомы исчезнут самостоятельно.
Субинволюция матки, которая еще не привела к появлению эндометрита, лечится с помощью удаления остатков плодного места из маточной полости. Дальнейшая тактика состоит в назначении сокращающих средств, антибиотиков для профилактики инфекции.
Если болевой синдром связан с воспалением, необходимо оценить степень тяжести и назначить соответствующее лечение. При эндометрите проводят антибиотикотерапию, что препятствует инфекционному процессу распространиться дальше, и детоксикацию с помощью внутривенного введения инфузионных растворов.
После купирования острого воспаления, для профилактики спаечного процесса, который приводит к появлению хронических тазовых болей, необходимо назначение физиопроцедур:
- магнитотерапии;
- лазеротерапии;
- диадинамических токов;
- лекарственного электрофореза.
Запор после родов необходимо лечить с помощью диеты и слабительных средств. Рекомендуются средства, которые действуют мягко в просвете кишечника. Иногда для запуска кишечника достаточно ложки касторового масла. Также применяют лактулозу, сладкую по вкусу и без неприятного запаха. Для новорожденных детей она безопасна.
Диета при запорах включает продукты, богатые клетчаткой и обладающие слабительным действием. Нужно съедать в день несколько плодов кураги или чернослива, салат из вареной свеклы или суп-свекольник. Но переусердствовать не стоит, злоупотребление послабляющей диетой приведет к выраженному ускорению перистальтики и спастическим болям в животе.
Расхождение лонного сочленения лечится долго, необходимо соблюдение постельного режима. При возможности, женщина находится не в традиционной постели, а в специальном гамаке, который помогает сближать кости таза. Для обезболивания используют нестероидные противовоспалительные средства.
Чтобы облегчить состояние, необходимо ношение бандажа, для равномерного распределения массы тела используют трость. Хорошо помогают в восстановлении кровообращения и срастания симфиза физиопроцедуры.
Многие считают, что за время вынашивания ребенка организм женщины обновляется и омолаживается. Но это мнение скорее относится к заблуждениям. В период беременности женский организм испытывает колоссальные нагрузки, он перестраивается под нужды ребенка, порой в ущерб матери. После родов ей нужен период для восстановления, который не всегда проходит безболезненно. Но следует отличать физиологически допустимую боль от признаков патологии, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
Источник
Как бы женщине ни хотелось, мучения не заканчиваются после того, как она выписывается из больницы. За этим следует долгий и не всегда приятный процесс восстановления организма. Девушка рискует столкнуться с множеством проблем в этот период. В этой статье мы поговорим про боли внизу живота после родов. Чем это опасно, как долго обычно продолжается и как с ними бороться.
Классификация
Чтобы понять, почему именно тянет, колет или давит, нужно точно определить характер приступов. Дискомфорт бывает справа, слева или посередине брюшной полости.
Характер приступов бывает:
- Тянущим.
- Острым (режущим или колющим).
- Похожим на схватки.
- Тупым (будто положили камень).
Боли бывают острыми, периодическими или затяжными хроническими.
Через неделю
Если после родов прошла неделя и у вас при ходьбе ноет низ, то не стоит сразу бежать к врачу. Вы перенесли огромный многочасовой стресс. Ваши половые органы изменялись, росли, нужно дать себе время для того, чтобы прийти в форму. Ещё не все рубцы зажили, не все мышцы вернулись на прежнее место.
В этот период нельзя:
- Поднимать тяжести.
- Нервничать.
- Долго сидеть, если есть швы.
- Быстро ходить.
Через месяц
Многие девушки сталкиваются с тем, что болит низ живота после родов, когда уже прошёл месяц. Это могут быть как недуги, не связанные с беременностью, так и те, что возникли в виде осложнений во время разрешения. Основные причины того, что даже через месяц болит низ живота и поясница следующие:
- Скоро придут месячные. После долгого перерыва (около года) месячные могут быть очень неприятными, даже если они не приносили вам дискомфорта до того, как был зачат карапуз.
- Новое зачатие. Если так получилось, что яйцеклетка оплодотворилась меньше, чем через 3 месяца после того, как у вас появился малыш, в первые недели вам будет очень непросто. Органы совсем не успели восстановиться и тело не готово для того, чтобы вынашивать ещё одного карапуза.
- Патологии половых органов и выделительной системы (мочевой пузырь, почки).
- Спазмы в кишечнике, запоры, диарея и дисбактериоз.
- Спазмы стенок матки, оттого что она уменьшается, теряя часть своих тканей. Это длится примерно 2 месяца после родов. Особенно если вы принимаете лекарства, содержащие окситоцин.
- Заболевания кишечника или желудка, а также аппендицит.
- Могут «ныть» швы на стенках (если было кесарево сечение).
- Возможны патологии крестцового отдела позвоночника.
Необходимо записываться на приём к специалисту, который тщательно обследует вас, назначит УЗИ, анализы крови и рентген (если проблема с поясницей). Только он способен назначить верное лечение.
Но для того чтобы исключить возможность оплодотворения или скорых месячных, сделайте тесты и потом уже идите к врачу. Перед тем как идти в больницу, вспомните, не надрывали ли вы спину (если носили что-то тяжёлое), подумайте, не может ли беспокоить половой орган, если вы после кесарева, понаблюдайте за своим стулом, вдруг это запор или, наоборот, диарея.

Стоит как можно тщательнее собрать симптомы, чтобы сэкономить время на обследования. Только будьте внимательны и не «припишите» ложных. Например, тяжесть в кишечнике, если они не приходят одновременно и так далее.
Менструация или беременность
Если причиной того, что у вас тянет и сильно болит низ живота после родов является беременность, то стоит удостовериться, что это так (домашние тесты, даже самые лучшие не дают абсолютно точный результат). Обратитесь к гинекологу и сдайте анализы крови. Если результат не подтвердится — сходите к терапевту для полного обследования.
Во время беременности матка расширяется и давит на соседние органы и вам становится неприятно. Если тело не успело восстановиться, она ослабла и только-только начала уменьшаться, а новый малыш её расширяет.
Будьте внимательны, если приступы отдают в поясницу или вы ощущаете колики на ранних сроках беременности — есть угроза выкидыша. Как можно скорее идите в больницу.
Если же вы сделали тест на овуляцию и оказалось, что дискомфорт связан именно с тем, что яйцеклетка впервые за долгое время вышла из яичников, то переживать не о чем. Тянущие боли внизу живота характерны для всех женщин. У тех, кто уже рожал часто болит после менструации или непосредственно во время овуляции. У тех, кто не был беременной, чаще всего неприятные ощущения преобладают во время овуляции или в первые дни менструации.
Лучшее, что стоит сделать в этой ситуации — принять обезболивающее спазмолитического действия («Но-шпа»), чтобы убрать спазм. После того как менструация пройдёт, обратитесь к гинекологу — приём противозачаточных способен снять этот эффект, но только при отсутствие кормления грудью.
Неприятные ощущения в матке
Часто возникает так называемое физиологическое напряжение. Из-за того что мышцы, которые должны держать маточное тело, слишком расслабляются и растягиваются, пока вы носите маленького.
Если через неделю после выписки из больницы вас беспокоят спазмы, это, может быть, воспалительный процесс в полости из-за проникновения микробов. Вы будете наблюдать такие симптомы, как:
- Повышенная температура.
- Гнойные выделения из влагалища.
- Плохой запах.
- Зуд и раздражение.

Если вы заметили у себя подобные признаки, стоит обратиться за медицинской помощью. Врач возьмёт мазок на микрофлору и точно установит очаг.
Сокращения
Нередки ситуации, когда неделя после возвращения домой для мамочки превращается в сущий кошмар из-за чрезмерных сокращений матки. То, что стенки двигаются естественно и хорошо, это полость освобождается от остатков плаценты и сгустков крови, а тело возвращается к прежним размерам. Но движение стенок напоминает схватки по ощущениям. И некоторым сложно это терпеть.
Если вы не в состоянии с этим мириться, пойдите к гинекологу и попросите отменить окситоциносодержащие препараты (капли или таблетки). Или назначить что-то для уменьшения сокращения стенок.
Но помните, что если у вас мало окситоцина, малышу будет тяжелее сосать молоко, потому что мышцы вокруг соска напряжены. Возможно, лучше потерпеть несколько дней, но не оставлять ребёнка голодным.
Вполне объяснимо, если спустя 5 или 4 месяца после родов болит матка после кесарева сечения. Шрам заживает, ноет и это нормально, хоть и неприятно. Но есть риск, что это травма лобковой кости. Если растёт температура и ломота не уменьшается, то следует сходить к специалисту.
Гинекологические патологии
Тело может сообщать о куда более серьёзных нарушениях. Режущие колики, обмороки и шок могут быть следствием внутреннего кровотечения или внематочного оплодотворения.
Другим вариантом почему после родов болит внизу живота, может быть, опухоль или киста. Если ощущаете тяжесть и есть кровяные или гнойные выделения, это, скорее всего, аденексит. Двухсторонние колики, которые невозможно терпеть — симптомы воспаления в придатках или разрыва кисты яичника.
Возможны:
- Эндометриоз — патологическое разрастание клеток за пределами матки. Характеризуется кровотечениями, воспалением и риском бесплодия.
- Анденексит — воспаление маточных труб. Его признаки: гнойные выделения, трудности с мочеиспусканием, повышение температуры тела и боль во время секса.
- Цистит — воспаление мочевого пузыря. Часто хочется в туалет и побаливают почки.

В любом случае необходимо идти в больницу и лечиться комплексно. Иначе последствия могут быть фатальными.
Из-за сбоёв в работе кишечника
Если вы чувствуете, что низ живота болит, а также колики или тяжесть после еды, то, скорее всего, кишечник не в порядке. Это может быть:
- Холецистит.
- Гепатит.
- Желтуха.
- Пиелонефрит.
Определить конкретную патологию сможет только врач после череды анализов.
Порою беспокоит аппендикс. Вопреки распространённому заблуждению, иногда ноет не только правая сторона, а вся брюшная часть или наоборот отдаёт только в левый бок.
Похожие симптомы имеет язвенный колит, но это редкая патология, так что врачи даже не делают анализы на него в большинстве случаев. Главный признак — повышение температуры и облегчение симптомов после акта дефекации, который нередко проходит с кровью.
Ещё один фактор — непроходимость кишечника. Появляется внезапно, беспокоит в районе пупка и внизу, ближе к лобку. Сопровождается вздутием, рвотой, невозможностью сходить в туалет по-большому. Иногда судороги терпеть невозможно и женщина принимает позу эмбриона. В этом случае нужно хирургическое вмешательство.
Источник


