Болит икра ноги при спуске с лестницы
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
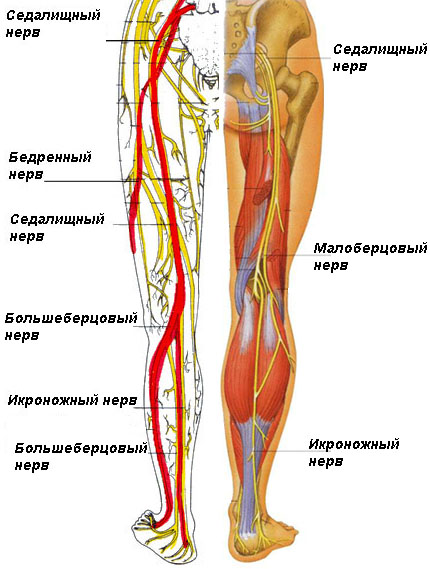
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Фибромиалгия – хроническое аутоиммунное заболевание мышечной ткани — редко сопровождается изолированными болями в икроножных мышцах. Чаще наблюдаются интенсивные постоянные боли и выраженная мышечная слабость в проксимальных мышцах поясов конечностей. Также отмечается продолжительная утренняя скованность, и болезненность в специфических точках при пальпации.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.
Источник
Икроножные мышцы
Если перевести латинское название этих мышц (gastrocnemius), оно буквально будет означать, желудок нижней части ног.  Посмотрите еще раз на свои икры: ведь именно икроножные мышцы придают ногам расширяющийся контур. Икроножные мышцы начинаются у нижнего конца бедренной кости сразу над коленом сзади. В середине голени мышца соединяется с ахилловым сухожилием, которое затем прикрепляется к пяточной кости. Благодаря ориентации волокон в двух головках этих мышц они могут поднимать вес тела. Это необходимо для прыжков, лазания и контролируемого спуска с лестниц и холмов. Более тонкие функции включают стабилизацию суставов коленей и лодыжек и управление манипуляциями ног с целью поддержания равновесия. Интересно отметить, что икроножные мышцы, по существу, очень мало участвуют в движении тела вперед, они помогают главным образом во внезапных движениях с места. По началу признаки проблем, возникающих в икроножных мЫшцах, чувствуются в стопах. Логика отраженной боли, по-видимому, состоит в том, чтобы у вас заболело то место, на которое вы должны обратить внимание, чтобы приостановить вид деятельности, вызывающий утомление мышцы.
Посмотрите еще раз на свои икры: ведь именно икроножные мышцы придают ногам расширяющийся контур. Икроножные мышцы начинаются у нижнего конца бедренной кости сразу над коленом сзади. В середине голени мышца соединяется с ахилловым сухожилием, которое затем прикрепляется к пяточной кости. Благодаря ориентации волокон в двух головках этих мышц они могут поднимать вес тела. Это необходимо для прыжков, лазания и контролируемого спуска с лестниц и холмов. Более тонкие функции включают стабилизацию суставов коленей и лодыжек и управление манипуляциями ног с целью поддержания равновесия. Интересно отметить, что икроножные мышцы, по существу, очень мало участвуют в движении тела вперед, они помогают главным образом во внезапных движениях с места. По началу признаки проблем, возникающих в икроножных мЫшцах, чувствуются в стопах. Логика отраженной боли, по-видимому, состоит в том, чтобы у вас заболело то место, на которое вы должны обратить внимание, чтобы приостановить вид деятельности, вызывающий утомление мышцы.
Симптомы
Боль в своде стопы – главный симптом поражения икроножной мышцы (рис. 10.23). Боль от пусковой точки 1 может также подниматься в заднюю часть икры, колено и внутреннюю часть лодыжки (не показано ). Пусковые точки в других местах икроножных мышц продуцируют боль главным образом в самой мышце (рис. 10.24). Однако иногда самая высокая точка отдается болью в наружной стороне пятки (не показано). Когда пусковые точки укорачивают мышцу, бывает трудно выпрямить колено, если пятка находится на полу.

Такие симптомы из-за миофасциальных пусковых точек очень часто отмечаются у детей. Пусковые точки, расположенные ближе к середине икры, чаще вызывают ночные судорог, чем те, которые находятся выше. Важно помнить, что ночные судороги в икрах voyeur иметь много других причин, в том числе дефицит витаминов, побочное действие лекарств и нарушение кровообращения. Однако миофасциальные пусковые точки как причина этого явления занимают первое место. Вы можете испытывать судорог, когда вы идете или бежите, из-за того, что утратившие эластичность мышцы нарушают кровообращение. Серьезные медицинские проблемы нередко выявляются благодаря тем же симптомам, которые возникают при наличии в икроножных мышцах пусковых точек Сюда относятся разрыв позвонковых дисков и сухожилия, синдром заднего отсека (препятствующий нормальному кровоснабжению мышцы), флебит и кисты в кармане за коленом. Тем не менее признаки пусковых точек в икроножных мышцах могут неверно трактоваться как признаки любого из этих состояний, если врач не осведомлен о миофасциальных причинах.
Причины
Икроножные мышцы испытывают перегрузку при подъемах, лазании и езде на велосипеде. Они изнашиваются на работе, при наклонах вперед в положении стоя, которое продолжается долгое время, и в них в этих случаях образуются пусковые точки. Среди других причин – плавание, когда носки ног вытянуты и бьют по воде, привычка носить туфли на высоких каблуках и сидение на стульях, если они давят на бедра сзади, ограничивая кровоток Ведущая причина проблем в икроножных мышцах – скамеечки для ног и шезлонг, нагружающие икры. К образованию пусковых точек ведет также недостаток движения из-за гипсовой повязки на ноге или отсутствия систематических упражнений. Вирусные заболевания ведут к скованности мышц и делают их уязвимыми к перегрузкам. Охлаждение предрасполагает их к излишнему напряжению. Вытянутые ночью носки ног поддерживают икры в укороченном состоянии и способствуют судорогам. Эту опасность можно предотвратить, если не заворачивать одеяло под ноги
Лечение
Местоположение икроножных мышц на верхней половине голени обычно определить легко по форме икры. Можно и почувствовать брюшко мышцы пальцами, если вытянуть пальцы ног. Для точного целенаправленного массажа икроножных мышц пользуйтесь пальцами с отягощением, нобблом или прибором Тера Кейн. Если вы будете выполнять массаж пальцами, легче всего делать это, поместив ногу на кровать или на стул (рис. 10.25).  Глубокий массаж другим коленом особенно эффективен для задней стороны голени и очень легко выполняется. Этот способ подходит для положения лежа или сидя, с босыми ногами (рис. 10.26 и 1 0.27). Просто передвигайте ногу вниз по колену по трем или четырем параллельным линиям, начиная с лодыжки и затем поднимаясь к задней части колена. Когда вы наткнетесь на пусковую точку, поработайте больше над этим местом и несколько раз проведите по нему короткими движениями. Выполняйте массаж вдоль и поперек мышцы. Желательно не скользить коленом по коже, а сдвигать её вместе с коленом. Неудовлетворительная физическая форма, пожалуй, самый большой источник проблем с икроножными мышцами. Когда они слабы и скованы, они малоовыносливы и чрезмерно растягиваются. Помните, даже лечебное вытяжение можо:r оказать вредное действие, если под влиянием пусковых точек мышца остается тугой.
Глубокий массаж другим коленом особенно эффективен для задней стороны голени и очень легко выполняется. Этот способ подходит для положения лежа или сидя, с босыми ногами (рис. 10.26 и 1 0.27). Просто передвигайте ногу вниз по колену по трем или четырем параллельным линиям, начиная с лодыжки и затем поднимаясь к задней части колена. Когда вы наткнетесь на пусковую точку, поработайте больше над этим местом и несколько раз проведите по нему короткими движениями. Выполняйте массаж вдоль и поперек мышцы. Желательно не скользить коленом по коже, а сдвигать её вместе с коленом. Неудовлетворительная физическая форма, пожалуй, самый большой источник проблем с икроножными мышцами. Когда они слабы и скованы, они малоовыносливы и чрезмерно растягиваются. Помните, даже лечебное вытяжение можо:r оказать вредное действие, если под влиянием пусковых точек мышца остается тугой.

По мотивам Клэр Дэвис «Триггерные точки» и Келли Старрет «Becoming a Supple Leopard»
Источник
При ходьбе, беге, подъёме по лестнице или просто в покое — боль может возникнуть внезапно быть очень неприятной. Чаще всего, причинами могут быть чрезмерные нагрузки, или неправильная осанка. Боли могут быть настолько сильным, что ни о каких физических упражнениях даже, иногда, просто о нормальной ходьбе не может быть и речи.
Кроме того, боль может также быть вызвана серьёзными заболеваниями, такими, как тромбоз, или нарушенийкровообращения, а также заболеваниями периферических артерий. Соответственно, человек, почувствовавший внезапную, сильную боль, должен как можно скорее обратиться к врачу.
Определение.
Боль в икрах возникают у людей довольно часто, обычно описывается как тупая, или тянущая,нарастающая часто при нагрузках, таких как спорт, или подъем по лестнице. Она может появиться даже, когда человек отдыхает — лучшим примером являются судороги ног, происходящие внезапно ночью, или после длительного покоя. Боли могут быть непрерывными, но также могут проявляться неоднократными, короткими атаками после тяжёлых нагрузок, например, после длительного бега трусцой, или горного похода.
Боль часто очень сильна даже при простой ходьбе, может давать о себе знать несколько дней. Часто боль сопровождаются болями в бёдрах, коленях, ахиллесовых сухожилиях, лодыжке. Кроме того, во многих случаях ощущается онемение, или покалывания икр, ноги, как говорят «гудят» — находятся всё время в «беспокойном» состоянии.
Причина судорог.
Распространённой причиной боли в икрах являются мышечные спазмы, которые могут возникнуть либо внезапно, или быть регулярными. Судороги возникают внезапно, совершенно неожиданно, например, во время занятия йогой, бега трусцой, или ночью во время сна, могут вызвать сильную боль. При судороге (спазме) мышца внезапно сокращается и затвердевает. Пока икра сведена судорогой, нормальная ходьба невозможна.
В большинстве случаев, судороги ног «безвредны», исчезают также относительно быстро, но нужно быть внимательным, так как ограничение движения при судорогах икр могут привести к неприятным ситуациям, например при вождении транспортных средств, при плавании, купании (что может привести к тому, что человек может утонуть). Причинами судорог часто является перенапряжения. Соответственно, даже хорошо тренированные спортсмены нередко страдают от болезненных судорог в икрах, когда они их слишком сильно перегружают.
При больших нагрузках возникает обильное потоотделение, организм теряет с потом большое количество жидкости и важных минералов, таких как магний и калий, которые необходимы для правильного функционирования мышц. Но и нетренированные мышцы часто подвержены судорогам — например у тех, кто долго сидит за столом, или много времени проводит на диване вечером, часто наблюдаются ночные судороги икр. Этим судорогам подвержены часто те, кто днём долго носит не подходящую обувь, или имеет симптомы неправильного развития стопы (например плоскостопие).
Судороги усиливаются к старости, это связано с тем, что со временем мышцы укорачиваются и теряют свою массу. С увеличением возраста уменьшается чувство жажды, пожилые люди, как правило, меньше пьют воду, часто однообразно питаются, что приводит к недостатку жидкости и электролитов в организме, а это прямая дорога к судорогам мышц ног.
Применение мочегонных препаратов также может привести к судорогам. Другими возможными причинами судорог являются хроническая почечная недостаточность, варикозное расширение вен, тромбоз, или плохое кровообращение в ногах (заболевание периферических кровеносных сосудов).
Варианты лечения.
Лечение болей в икрах назначается врачём, зависит от причин, их вызвавших. Если боль вызвана, например, отсутствием нагрузок, или, наоборот, их превышением, то вносятся коррективы вповседневное поведение пациента. Очень полезно растянуть болезненные мышцы путём упражнений, для того, чтобы добиться определёноой релаксации. Если установлено перенапряжение мышц, на них должна быть резко снижена нагрузка, пока пациент не почувствует облегчение.
Можно применять мази, повязки, бандажи, тем самым облегчить боль. Для того, чтобы постараться избежать возникновения болей в мышцах ног, следует вести здоровый образ жизни с большим количеством физических упражнений, придерживаться сбалансированного питания. Есть также целый ряд факторов риска, которые могут привести к болям, которые следует избегать — это, прежде всего, курение, алкоголь, неправильное питание, приводящее к ожирению.
ЕСТЬ ЕЩЕ ВАРИАНТЫ ?
Если боли стали меньше , но иногда ещё беспокоят:
Источник