Болит колено сделать узи или рентген
При возникновении проблем в коленном суставе требуется провести инструментальное обследование. Невольно люди задаются вопросом, что сделать, УЗИ коленного сустава, или лучше рентген. При болезнях опорно-двигательного аппарата обычно прибегают к УЗИ, КТ, МРТ или рентгену. Выбор метода определяет врач в зависимости от результатов физикального обследования. По частоте назначения лидирует рентген колена. При необходимости делают УЗИ.
Всегда ли однозначны эти два метода диагностики? Какие преимущества у каждого из них? Чем отличаются результаты УЗИ от рентгена? Разберём эти вопросы.
Что такое УЗИ?
УЗИ коленного сустава
Аппараты УЗИ регистрируют отражённые от органа ультразвуковые волны. Современная аппаратура нового поколения с трёхмерной визуализацией расширила возможности УЗИ при выявлении патологии связок, суставной сумки, сухожилий и окружающих периартикулярных тканей. К этому методу исследования прибегают при таких симптомах, как боль, отёчность, хруст и утомление в колене. Ультразвуковое исследование безболезненно и не требует специальной подготовки пациента к сеансу. Методика проведения процедуры:
- пациента располагают на кушетке;
- область колена смазывают гелем, который проводит ультразвуковые волны;
- датчиком проводят исследование в различных ракурсах области обоих колен.
Используя датчики высокого разрешения, получают информативное изображение мягких тканей, суставной сумки и поверхностей. Изображение переносят на монитор компьютера. При необходимости снимок сохраняют на компакт-дисках или флеш-картах. Расшифровку снимка делает врач функциональной диагностики.
Когда делают рентген колена?
Рентгеновские лучи обнаруживают патологию костей и внутрисуставного хряща. Для достоверности исследования делают снимок в 4 проекциях: боковой, прямой, тангенциальной и чрезмыщелковой.
На снимке здорового колена видны суставные поверхности бедренной и большеберцовой кости, а также мениск на боковом снимке. Если на прямой рентгенограмме суставная щель смотрится так, как будто между поверхностями ничего нет, то это нормальное состояние, потому что хрящи плохо задерживают рентгеновские лучи.
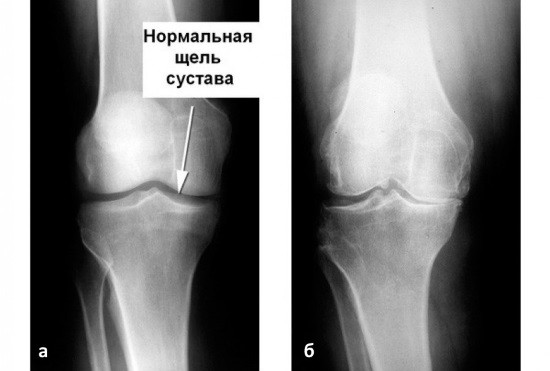
а — норма; б — артроз
При патологии рентген выявляет:
- остеопороз;
- поражение суставного хряща диагностируетсяпо истончению или утолщению суставных замыкательных пластинок;
- остеоартроз;
- бурсит;
- артрит;
- смещение костей после травмы;
- вывих;
- опухоль.
Рентген колена делают при таких симптомах:
- покраснение сустава;
- боль в колене с повышением температуры;
- отёчность;
- деформация.
Рентген нельзя проводить часто. При значительном ожирении рентгеновские лучи иногда не в силах выявить костную и хрящевую патологию. Наличие внутрисуставных болтов и стержней является противопоказанием для рентгена.
Что лучше УЗИ или рентген?
При выборе метода инструментальной диагностики врач ориентируется на характер подозреваемой патологии после физикального обследования и анамнеза. В недавнем прошлом рентген являлся стандартом диагностики для артроза и перелома костей, формирующих коленный сустав. Несмотря на новейшие технологии, рентгенография не теряет своих позиций в области исследования костной патологии опорно-двигательного аппарата.
Применение цифровой диагностики уменьшает лучевую нагрузку и улучшает качество рентгенограммы, что положительно сказывается на диагностике заболеваний. Однако часто проводить такое исследование нельзя.
На рентгенограмме можно увидеть только кости и суставные поверхности.
Но визуализировать мышцы, суставную сумку, хрящи и сухожилия нельзя. Применение ультразвукового исследования более информативно.
УЗИ коленного сустава имеет свои клинические области применения
УЗИ показывает следующие заболевания и изменения структуры сустава:
- повреждение связок;
- истончение хрящевой ткани;
- артрит;
- отёки мягких тканей;
- ушибы сустава;
- деформацию полости сумки;
- повреждение коллатеральных связок коленного сустава;
- артроз;
- деформации и травмы мениска;
- жидкость в полости сустава;
- инородное тело в суставе.
В отличие от рентгеновского исследования, ультразвуковое исследование позволяет измерить суставную щель и толщину хряща. При исследовании колена оценивается количество синовиальной жидкости и локализация наибольшего скопления в заворотах сумки. Эта информация важна для оперирующего хирурга. Методом УЗИ можно обнаружить патологические очаги малых размеров, что позволяет выявить заболевание в раннем периоде. Преимуществом УЗИ перед рентгеном является то, что проводить его можно часто, что позволяет контролировать результаты лечения.
Ортопед проводит осмотр коленного сустава
Простота, доступность и безвредность УЗИ – преимущества для широкого применения метода в диагностике заболеваний суставов. Поэтому ультразвуковое исследование применяется в детской практике. Кроме того, этот метод вполне доступен по цене. Ультразвуковое оборудование имеется во всех медицинских учреждениях.
Поражение костной и хрящевой ткани требует рентгенологического обследования, потому что даёт более точный результат. Если в процесс вовлечены связки, суставная сумка, сухожилия и мышцы, врач предпочитает назначать УЗИ.
В итоге мы пришли к выводу, что в диагностике заболеваний коленного сустава применяются оба метода. Каждый из них имеет свои преимущества в зависимости от характера патологии. Для выявления костных изменений применяют рентген. В случае поражения мягких тканей и полости суставной сумки предпочтительнее делать УЗИ.
Источник
Коленный сустав часто страдает из-за гонартроза, артрита и периартрита, при котором воспаляются околосуставные мягкие ткани (сухожильные сумки, капсула, мышцы). Нередко в колене скапливается избыток синовиальной жидкости и крови (это случается при синовите и гемартрозе), что порождает большие отеки и визуальные деформации, и может стать источником весьма опасного сепсиса. В спортивной же среде большая часть травм выпадет на коленные мениски, надколенник, связки. Одним из признанных видов обследования сегодня является УЗИ коленного сустава.
Что представляет из себя УЗИ коленного сустава
Метод работы аппарата УЗИ основывается на разном отражении звуковых волн, посылаемых датчиком в исследуемую зону:
- твердые плотные структуры отражают сигналы более интенсивно, мягкие — менее, из-за чего на мониторе видны гипоэхогенные, темные, участки;
- различная степень отражения при деструктивных изменениях в тканях объекта дает изображение неоднородной (негомогенной) структуры;
- здоровые не измененные ткани выглядят на снимке УЗИ как однородная (гомогенная структура).
Что лучше — УЗИ или рентген?
Стандартной формой обследования колена до сих пор является рентгенография, так как она может дать наглядную общую информацию о костных структурах коленного сустава (КС). Поэтому если пациент придет к врачу с жалобой на колено, тот первоначально отправит его сделать рентген.
Обычно рентген назначают:
- при травмах (переломах надколенника, внутрисуставных переломах и вывихах колена);
- артрозе (с целью характеристики межсуставной щели, наличия остеофитов и деформирующих изменений субхондральной кости и определения на этом основании степени патологии);
- подагре;
- врожденных патологиях;
- опухолях костей, (например, остеоме, остеосаркоме),
- других заболеваний костных твердых структур колена.
Но зафиксировать все повреждения мягких тканей, воспалительные процессы, состояние хрящей рентген в полной мере не может, поэтому доктор может предложить больному дополнительно пройти еще и УЗИ.
Возможности УЗИ коленного сустава: что оно показывает
В отличие от рентгена, УЗИ имеет больше возможностей:
- Оно не только устанавливает дегенеративное заболевание (гонартроз), но и оценивает степень дистрофии хряща, равномерность костных слоев, позволяя произвести диагностику артроза на самой ранней стадии, что не по силам рентгенографии, которая не видит хрящи — на снимке они просто прозрачны.
- УЗИ может заметить скопление жидкости в колене:
- оно покажет избыток синовии и крови в капсуле;
- наличие жидкости в многочисленных карманах и заворотах суставной сумки;
- бурсит коленных сумок;
- кисту Бейкера в задней подколенной области.
- Ультразвуковое исследование даст возможность:
- проанализировать состав жидкости (наличие инородных тел в ней, волокон и сгустков);
- определить по структуре синовиальной оболочки, далеко ли зашел процесс (при хроническом синовите с.о. капсулы утолщается и разрастается, сама капсула выглядит увеличенной, растянутой из-за постоянного гидрартроза).
- При артрите колена (гоните) часто наблюдаются контрактуры мышечных волокон, оссификация связок и сухожилий — и это также можно выявить при помощи УЗИ.
- Используя УЗИ в разных проекциях можно детально показать масштаб травмы колена, увидев, какие мениски или связки и в каких местах повреждены.
- Дополнительные возможности:
- допплерографию сосудов колена;
- контроль за проведением пункции;
- диагностика хондромаляции надколенника;
- исследование опухолей, например, хондром.
На снимке: УЗИ показало хрящевые разрастания на колене:
Как проходит сеанс УЗИ
Исследование при помощи ультразвука удобно тем, что проводится быстро и легко, не требуя никакой особой подготовки.
- Больной ложится на кушетку и обнажает область колена.
- Далее врач, проводящий исследование, смазывает гелем поверхность колена для лучшего контакта между датчиком и телом.
- Сеанс УЗИ проводится с частотой волн от 5 до 7−8 МГц.
- Выбираются различные позиции колена и проекции, в зависимости от того, какие мышцы, мениски и сумки обследуются:
- так, при обследовании медиального мениска и большеберцовой связки датчик ведут по внутренней стороне колена;
- при обследовании латерального мениска и малоберцовой связки — по внешней,
- для диагностики передних мышц, надколенной и подколенной сумок — по передней;
- для выявления кисты Бейкера исследуется задняя коленная ямка и область лодыжки.
Когда нужны другие обследования, кроме УЗИ
Конечно, обследование нельзя ограничивать одним лишь УЗИ. Может понадобиться и другая диагностика, в том числе и лабораторная, если будет, например, установлен гонит. Аппарат может лишь констатировать сам факт воспалительного процесса коленного сустава, но определить его природу (инфекционную, ревматическую, аллергическую или реактивную) не в силах.
Также возникает порой необходимость проведения более детальной, точной диагностики, в особенности при сложных сочетанных травмах (например, повреждениях медиального мениска и коллатеральной большеберцовой связки). Для спортсменов же крайне важна упреждающая диагностика, которая на микроуровне может заметить начинающийся износ мышц, менисков, чтобы предотвратить более серьезную травму, которая может отразиться на их спортивной карьере. И тогда, возможно, перед этими людьми может встать вопрос о другом альтернативном способе обследования.
Что предпочтительней УЗИ, МРТ или рентген коленного сустава
О рентгене и ультразвуке мы уже поговорили, сравнив их преимущества и недостатки.
В отношении магнитно-резонансной томографии мнение врачей однозначно:
- МРТ — это вторичное обследование, которое порой необходимо для детализации. До него уже должны быть проведены рентген или УЗИ и установлена локализация и общий характер патологии.
- Учитывая суть метода, основывающегося на колебаниях ядер водорода, МРТ лучше применять для диагностики мягких тканей, в которых больше воды, в частности менисков или связок.
Преимущество УЗИ перед рентгеном и МРТ
- УЗИ коленного сустава — сравнительно доступное и дешевое исследование (его стоимость от 600 до 1500 р.)
- Дешевле ультразвукового обследования только рентген, но рентгеновские лучи вредны для человека, и поэтому проводить рентгенографию часто нельзя.
- УЗИ совершенно безопасно, проводить его можно сколь угодно часто, и при этом это очень информативное исследование, обладающее рядом преимуществ.
- МРТ — безопасное и самое точное обследование, но его минус — дороговизна (стоимость превышает 3000 р.)
Какую именно диагностику лучше проводить, должен подсказать больному сам лечащий врач.
Оценка статьи:
Загрузка…
Источник
Чем отличается МРТ от рентгена позвоночника
При исследованиях позвоночника выбор метода диагностики осуществляется с учетом предварительного диагноза. Чем отличается МРТ от рентгена позвоночника? Рентген – это в первую очередь двухмерное изображение, которое показывает контраст между твердыми и мягкими тканями.
МРТ же позволяет получить трехмерное изображение путем наложения нескольких снимков в разных проекциях друг на друга. На МРТ снимке четко видны все структуры в исследуемой области, границы между ними, различия в плотности и т.п. Конечно, такое изображение дает врачу исчерпывающую информацию о состоянии органов и структур в исследуемой области.
Кроме информативности МРТ и рентген различаются и по другим параметрам. Один из них – влияние на здоровье человека. По этим параметрам также выигрывает МРТ, которая является совершенно безопасной процедурой, тогда как рентгенография связана с получением дозы облучения.
Однако, существуют ситуации, когда качественное МРТ невозможно провести по причине наличия у человека имплантированных устройств с металлическими элементами (импланты, кардиостимуляторы, спицы и т.п.) Они мешают работе магнитного оборудования и в этих случаях более целесообразно оказывается проведение рентгенографии.
Что касается времени исследования, то здесь лучший результат также принадлежит рентгену. Создание снимка и его проявка занимает не более 10-15 минут, тогда как МРТ-сканирование длится до получаса, а потом еще около 60 минут специалисту необходимо на обработку результата.
Что касается такого показателя как стоимость диагностики, то здесь ответ очевиден: стоимость МРТ и рентгена различается в несколько раз, магнитно-резонансную томографию не назовешь дешевой, особенно если требуется исследование нескольких зон за один сеанс или нужно совместить исследование тканей с исследованием сосудистой системы и кровотока. Стоимость такой процедуры может достигать 10 000 рублей. Тогда как средняя стоимость рентгена редко превышает 1000 рублей.
Таким образом, если подвести итог, то можно сделать следующий вывод: выбор метода диагностики должен осуществляться, прежде всего, на основании предварительного диагноза. Нет смысла переплачивать и использовать МРТ там, где можно обойтись рентгеном. Но в случае наличия показаний, при серьезных патологиях, подозрении на онкологию, другие новообразования целесообразнее будет использовать возможности современной магнитно-резонансной томографии.
Узи связок коленного сустава
Методика проведения узи коленного сустава предусматривает оценку и сравнения правого и левого суставов одновременно. Пациент лежит на кушетке с подложенным под колено валиком. Вначале выполняют исследование передней и боковых поверхностей, затем, после того, как пациент повернется на живот, исследуют заднюю поверхность.
Узи коленного сустава норма
Коленный сустав имеет достаточно сложное строение. В его образовании участвуют суставные поверхности бедренной, большой берцовой кости и надколенник. Надколенник выполняет функцию дополнительного рычага, усиливающего разгибание в суставе. Суставные поверхности покрыты хрящом, который обеспечивает необходимую гладкость при движениях. Полость сустава выстлана синовиальной оболочкой, которая вырабатывает жидкость, смазывающую суставные поверхности. В коленном суставе есть несколько завортов синовиальной оболочки, своеобразных карманов, которые лежат под сухожилиями мышц, окружающих сустав. Между суставными поверхностями бедренной и большеберцовой костей лежат хрящевые пластины — мениски. Мениски играют роль амортизаторов и дополняют контур суставной поверхности, делая их идеально подходящими друг для друга. В коленном суставе есть наружный и внутренний мениски. Узи коленного сустава цена которого может изменятся, позволяет исследовать сустав, выявляя аномалии в вышеуказанном строении, что позволит более продуктивно заниматься лечением.
Узи диагностика коленного сустава
Доступны визуализации передние и задние рога обоих менисков, жировое тело надколенника. При узи коленных суставов исследуют также контуры суставных поверхностей и ширину гиалинового хряща, их покрывающего. Также хорошо видны сухожильные сумки, окружающие сустав.
Мрт или узи коленного сустава
Ультразвуковое исследование суставов
Как и при исследовании других суставов, при узи коленного сустава нельзя исследовать части, скрытые костной массой. Кости непроницаемы для ультразвука и поэтому невозможно оценить всю поверхность суставных хрящей, мениски полностью и крестообразные связки. При подозрении на нарушения в этих отделах нужно делать МРТ.
Важным моментом в ультразвуковом исследовании суставов является проведение узи коленного сустава ребенку. В данной сфере исследований ключевую роль играет опыт специалиста и качество оборудования, на котором проводят диагностику заболеваний.
httpv://www.youtube.com/watch?v=embed/mIQMBTyroxQ
Также стоит обратить своё внимание на крупные медицинские центры, в которых, зачастую, врачи проходят постоянное повышение квалификации с целью максимально улучшить качество и продуктивность исследований, а оборудование, используемое для узи коленного сустава пермь, относится в высокоточной аппаратуре, что позволяет более скрупулёзно и точно определить различные аномалии в суставе
Все об УЗИ коленного сустава
Травмы связок коленного сустава, по данным медицинских исследований, охватывают большой процент повреждений опорно-двигательной системы.
Сустав колена, являющийся вторым по размеру соединением, находится поверхностно, поэтому его повреждения происходят очень часто. В таких ситуациях возникает необходимость проводить УЗИ коленного сустава.
Что представляет собой эта процедура, мы расскажем вам далее.
Данный метод хорошо диагностирует кровоизлияния и дефекты в самой связке. Случается, что повреждение связано с какой-либо болезнью. До травмирования заболевание может протекать вяло. Но после получения травмы оно обостряется.
УЗИ колена проводят при подозрении или присутствии следующих патологий:
- Воспаление в соединении колена.
- Опухоли костной ткани.
- При ушибах, травмах, растяжениях.
- Остеохондропатия.
- Дегенеративно-дистрофические болезни.
- При травмировании боковых или крестообразных связок.
- Перелом надколенника.
В процессе диагностики специалист изучает сразу правый и левый, переднюю, боковую и заднюю поверхности соединения колена.
Очень редко встречается перелом голеностопа, который может показать только УЗИ голеностопного сустава.
Что по нему видно?
Что показывает УЗИ коленного сустава? Практически все патологии нездорового соединения:
- Структуру хрящевой ткани.
- Внутрисуставную синовиальную жидкость.
- Капсулу соединения, его контуры.
- Наличие или отсутствие свободных тел.
- Состояние внешнего костного слоя.
После процедуры врач изучает по протоколу следующие показатели:
- Наличие или отсутствие инородных тел.
- Есть ли травма прямой мышцы бедра.
- Присутствие травмы собственной связки соединения колена.
- Изменилась ли структура медиопателлярной складки.
- Присутствуют ли костные шпоры.
- Фрагментация, форма, кальцинация, структура наружной и внутренней сторон мениска.
- Структура жидкости соединений (однородная или неоднородная).
- Характер контуров наколенника.
- Наличие или отсутствие кисты Бейкера.
УЗИ голеностопного сустава визуализирует разволокнение связок, их утолщенную структуру, изменение формы.
К какому врачу обращаться?
Обращение к специалисту зависит от причины боли. Если была травма лодыжки или колена, нужно обращаться к травматологу, хирургу или ортопеду. При хроническом течении болей следует посетить ревматолога. После осмотра специалист даст направление на диагностику и подскажет, где сделать УЗИ коленного сустава. В основном ультразвуковой аппарат находится в каждой больнице.
Для быстрого определения существующей проблемы в соединении (в области голеностопа или колена) назначают прохождение ультразвуковой диагностики. Этот метод позволяет вовремя назначить терапию, побороть существующую проблему.
Если соединение колена было травмировано, специалист, в зависимости от ситуации, делает следующее:
- Устанавливает протезы.
- Вправляет кости.
- Накладывает гипс.
- Проводит операцию, если нужно удалять обломки костей.
Если причина боли кроется в воспалительном процессе, специалист назначает медикаментозную терапию: мази, кремы, компрессы, таблетки, гели, инъекции, по необходимости гимнастику или массаж.
Сравнение
Когда врач назначает пройти диагностику составов, перед пациентами встает вопрос, что лучше:
- УЗИ или МРТ коленного сустава;
- УЗИ или рентген коленного сустава.
Все зависит от характера повреждения и болей. В норме, врач для постановки верного заключения направит именно на тот вид диагностики, который подходит пациенту в его конкретной ситуации.
httpv://www.youtube.com/watch?v=embed/Buij8j5CvfI
Каждый метод имеет свои плюсы и минусы. Все зависит от того, что именно врач хочет увидеть в процессе исследований.
Ультразвуковое исследование
Положительные моменты:
- УЗИ голеностопного сустава и колена проводить проще и быстрее, чем МРТ. Этот метод является для обследуемых наиболее экономным.
- Малые переломы костей хорошо визуализирует ультрасонография.
- Обследование можно проводить несколько раз, так как процедура абсолютно безопасна.
Отрицательным моментом является то, что при УЗИ суставов ног структура костей оценивается только поверхностно, так как она непроницаема для ультразвука.
Рентген
Положительный момент — рентген голеностопного сустава и колена дает оценку костных структурных соединений.
Отрицательные стороны:
- Рентгенография не показывает мягкие соединительные ткани колена.
- Невозможность выявить малые травмы костей.
Только узкий специалист может правильно поставить диагноз и назначить необходимую терапию. Поэтому если возникли проблемы с ногами, лучше сразу же обращаться к врачу во избежание ухудшения состояния. Своевременная терапия остановит или полностью вылечит болезнь.
Загрузка …
Когда делают рентген колена
Рентгеновские лучи обнаруживают патологию костей и внутрисуставного хряща. Для достоверности исследования делают снимок в 4 проекциях: боковой, прямой, тангенциальной и чрезмыщелковой.
На снимке здорового колена видны суставные поверхности бедренной и большеберцовой кости, а также мениск на боковом снимке. Если на прямой рентгенограмме суставная щель смотрится так, как будто между поверхностями ничего нет, то это нормальное состояние, потому что хрящи плохо задерживают рентгеновские лучи.
а — норма; б — артроз
При патологии рентген выявляет:
- остеопороз;
- поражение суставного хряща диагностируетсяпо истончению или утолщению суставных замыкательных пластинок;
- остеоартроз;
- бурсит;
- артрит;
- смещение костей после травмы;
- вывих;
- опухоль.
Рентген колена делают при таких симптомах:
- покраснение сустава;
- боль в колене с повышением температуры;
- отёчность;
- деформация.
Рентген нельзя проводить часто. При значительном ожирении рентгеновские лучи иногда не в силах выявить костную и хрящевую патологию. Наличие внутрисуставных болтов и стержней является противопоказанием для рентгена.
httpv://www.youtube.com/watch?v=embed/GosA_mS7Nis
Источник