Болит кость на ноге снизу
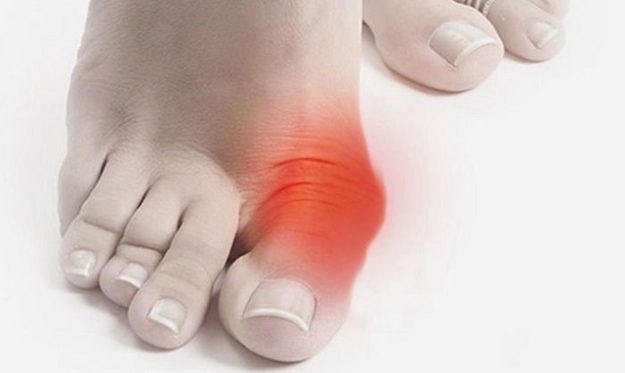
В среднем и пожилом возрасте людей нередко беспокоит косточка на большом пальце ноги. Она может располагаться на одной или двух стопах, расти ближе к суставу или сбоку ступни, но, в любом случае, сильно снижает качество жизни и мешает ношению обуви. Диагностикой и лечением патологии, которая в медицине носит название Hallux Valgus (Халлюс Вальгус), занимаются ортопеды, но на поздней стадии приходится решать проблему хирургическим путем.
Что собой представляет вальгусная деформация?
В переводе вальгусная деформация ноги Hallux Valgus означает «искривленный первый палец стопы ». При таком заболевании происходит деформирование костной ткани на уровне плюснефалангового сустава с отклонением его кнаружи. Согласно классификации МКБ-10, приобретенная в течение жизни вальгусная деформация обозначается кодом М 20.1, а врожденная — кодами Q 66.5 и Q 66.6. Заболевание, имеющееся у ребенка с рождения, называется иным образом – плосковальгусное деформирование стопы.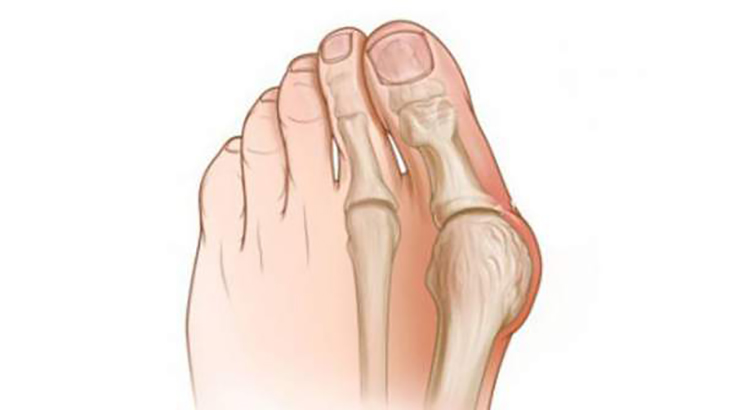
Косточка возле большого пальца – широко распространенное явление, оно диагностируется у 20-70 % людей старшего возраста и чаще бывает двухсторонним. Обычно замечают, что болят косточки на стопах, дамы старше 35 лет, у мужчин патология встречается реже. Шишка на ноге воспринимается как новообразование, опухоль, но это не так. Вырост формируется за счет изменения положения сустава, связок и мышц.
У здорового человека свод стопы выполняет амортизационную функцию, удерживая вес всего тела.
Механизм развития патологии таков:
- появление признаков плоскостопия – уплощения свода стопы в поперечном, продольном, поперечно-продольном направлении;
- перераспределение нагрузки на ногу;
- разворот плюсневой кости вовнутрь;
- растяжение и ослабление мышц большого пальца;
- усиление отводящих мышц;
- укорочение сгибателей и разгибателей;
- выдвижение основания первого пальца;
- формирование шишки изнутри ступни.
Без своевременного лечения вальгусной деформации ноги может произойти сильное смещение сустава, сухожилий, мелких косточек, подвывих и вывих головки фаланги. В будущем есть риск дистрофических изменений в хряще, его разрушения и развития артроза.
Причины появления косточки на ноге
Разрастание кости на пальце ноги может быть генетической проблемой – если костная мозоль имеется у одного или обоих родителей, вероятность ее появления у детей высока. Особенно велик риск, если есть врожденные аномалии строения ноги. Также причиной выроста является постоянное ношение обуви на высоком каблуке, узкой, неудобной обуви, которая ставит ногу в неправильное положение и не дает пальцам достаточно пространства.
Косточки на больших пальцах ног нередко появляются у работников, чей труд связан с долгой ходьбой, стоянием, физическими нагрузками. У спортсменов патологию может спровоцировать неверная осадка при выполнении упражнений, во время бега.
Прочие возможные причины шишек на стопе таковы:
- болезни суставов и костной ткани – бурсит, артроз, артриты, слабость связок, остеопороз, все формы плоскостопия;
- обменные заболевания – диабет, подагра;
- единичная или множественные травмы ноги;
- паралич стопы, перенесенный полиомиелит;
- гормональные нарушения;
- аутоиммунные заболевания.
Фактором риска по появлению нароста считается даже неправильное питание, ведь нехватка витаминов, белка вызывает нарушение здоровья хрящей и костей. Также усиливают опасность развития косточки на большом пальце ноги ожирение и пожилой возраст, когда связки и мышцы начинают ослабляться.
Симптомы патологии
Обычно на ранней стадии на деформацию стопы не обращают внимания: косточка имеет минимальный размер и лишь немного натирается при длительной ходьбе. Большинство считают проблему незначительным косметическим дефектом или отложением солей, либо вовсе возрастной особенностью. Позже косточка на ноге растет и болит при ходьбе, хотя во время отдыха неприятные симптомы быстро проходят.
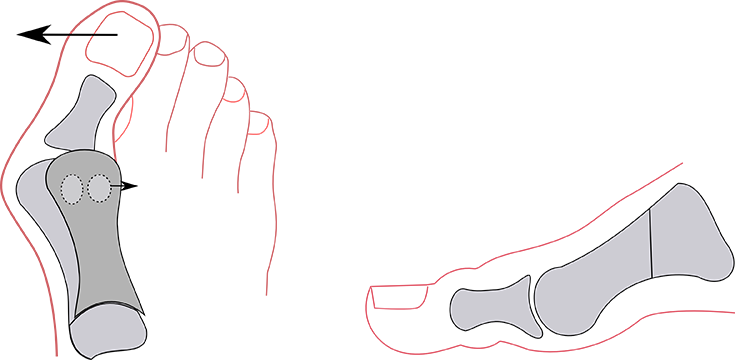
Далее шишка становится более плотной, твердой, напоминает кость.
По мере прогрессирования патологии возникают такие признаки:
- отек тканей стопы;
- отклонение большого пальца кнаружи;
- наложение первого пальца на средние;
- онемение пальцев;
- судороги в ногах по ночам;
- постоянное покраснение ступни или синюшность;
- появление болезненных натоптышей (мозолей), бородавчатых разрастаний по всей поверхности стопы из-за ее неправильного положения;
- боли в плюснефаланговом суставе.
После длительной ходьбы косточка на ноге болит сильно, есть жжение, дергающие ощущения, а основание пальца распухает, становится горячим. Отек может разойтись на весь палец. Вследствие выворачивания пальца ношение обычной обуви становится невозможным. Без лечения развиваются осложнения – бурсит сустава (воспаление бурсы), артрит (воспалительный процесс в хряще).
Стадии заболевания
Если болит косточка на ноге, нужно обратиться для диагностирования патологии и установления ее стадии к ортопеду. Основным методом обследования является рентгенография, также болезнь можно выявить по внешним признакам. Деформация сустава определяется по величине вальгусного угла.
Она развивается согласно таким стадиям:
- Первая (начальная). Плоскостопие умеренно выражено, угол достигает 15 градусов. Визуально косточка на большом пальце ноги почти не заметна, но участок может краснеть, на нем появляются натоптыши.
- Вторая. Угол составляет до 20 градусов, имеются боли, утолщение кожи, периодически появляется отек.
- Третья. Угол отклонения оси первого пальца – до 30 градусов, изменения положения сустава заметны невооруженным глазом. Кроме постоянных болей имеются утолщения на коже ступни, мозоли по всей стопе.
- Четвертая. Вальгусный угол равен более 40 градусов. Деформация пальца резко выражена, его контуры изменены, наблюдаются сильные боли во всей передней части ступни. По ночам человека беспокоят судороги в ногах. Нередко появляются нагноения в области ногтей, большой палец воспален, увеличен в размерах.
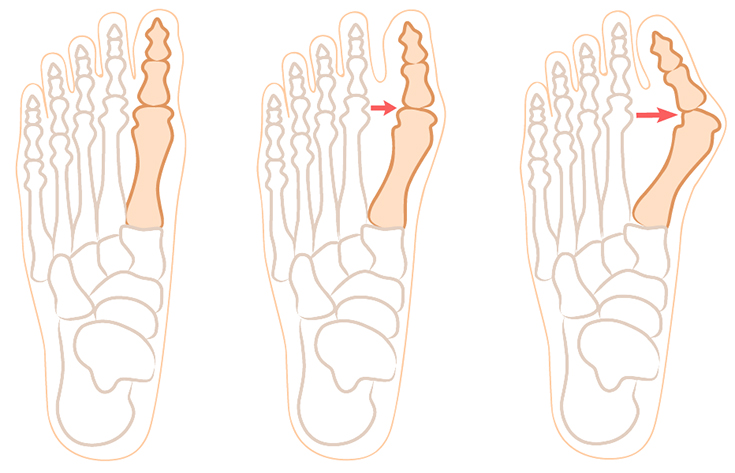
Примерно со второй стадии развития косточки возле большого пальца на рентгеновских снимках заметны симптомы подвывиха сустава, сужения суставной щели, остеосклероза.
Методы лечения растущей на большом пальце косточки
Как лечить данную патологию, зависит от стадии. Косточка на стопе не терпит промедления с терапией, в противном случае изменения в суставах станут необратимыми. На 1-2 стадиях обычно проводится консервативная терапия, которая обязательно включает правильное питание с обилием растительной пищи, потреблением белка, бульонов и желе. Также важно снижать вес, если имеется ожирение, и носить правильную обувь на малом каблуке.
Важно знать!
«Эффективное и доступное средство от боли в суставах реально помогает…»
Читать далее…
При наличии косточки на большом пальце ноги основным методом лечения становится использование ортопедических приспособлений:
- Ортопедическая обувь. Используют изделия с удобной колодкой, широким носом, толстой подошвой, супинатором и каблуком 3-4 см. На самых ранних стадиях патологии достаточно применения специальных стелек, поставленных в широкую обувь.
- Вкладки. Приклеив такое приспособление в свободную обувь, можно сместить упор стопы за заднюю часть, разгрузив переднюю.
- Бандажи, шины, стяжки. Они фиксируют большой палец в верном положении. На вид напоминают ремешки или пластинки, в зависимости от толщины применяются днем или только ночью.
- Валики. Фиксируют фаланги пальцев, не дают им накладываться друг на друга, тренируют мышцы и связки.
Медикаменты и физиотерапия
Когда болят косточки, расположенные на больших пальцах ног, не нужно терпеть неприятные ощущения. Для избавления от боли применяются противовоспалительные мази, которые также убирают отек, купируют воспалительный процесс. Нужно подобрать любое местное средство на основе НПВС и втирать его 2-3 раза/сутки курсом до 14 дней. Лучше всего от шишек на стопах помогают Кетопрофен, Диклофенак, Ортофен, Вольтарен.
При сильном воспалении косточки на пальце ноги медикаментозное лечение должно включать гормональные мази – Дипроспан, Гидрокортизон. Также кортикостероиды вводят в сустав в форме уколов: обычно одна инъекция полностью устраняет боль, воспаление на несколько месяцев. Для снятия отека также делают компрессы с Димексидом, медицинской желчью, ихтиоловой мазью. Для общего укрепления хрящей нужно курсами принимать хондропротекторы (Артра, Дона, Структум). Если болит косточка на ступне сбоку из-за натоптышей, делают распаривание с содой и удаляют мозоли при помощи пемзы, затем наносят любой питательный крем, мазь.
Из физиотерапевтических мер наиболее популярна ударно-волновая терапия. Она помогает улучшить кровообращение в тканях стопы, восстановить хрящ и костную ткань, разрушить солевые наслоения. Обычно проводят 4-6 сеансов такого лечения, параллельно применяя ортопедические приспособления.
Массаж и гимнастика
При слишком больших косточках на ногах широко применяется физическое воздействие – массаж. Этот метод помогает укрепить мышцы, поддержать ослабленные связки, благодаря чему палец способен изменить положение. Лучше всего проводить массаж в вечернее время, помыв ноги или сделав ванночку. Начинают разминать ступню снизу круговыми движениями, выпрямляя пальцы, нажимая на косточку (осторожно). Также практикуют катание скалки по полу ногами, ходят по специальным коврикам, камешкам босиком – это тоже помогает в лечении косточки на большом пальце ноги. При наличии гнойников или кровоточащих наростов с массажем придется повременить!
ЛФК усиливает эффект от консервативного лечения деформаций, а также обязательно назначается после операции для укрепления мышц ног.
Достаточно выполнять простейшие упражнения каждый день по 10-15 минут:
- ходить на пятках, носочках;
- собирать пальчиками ног мелкие предметы;
- делать круговые движения ступнями;
- катать ногами шарики.
Народное лечение
Нетрадиционные методы способствуют улучшению состояния стопы, помогают снять неприятные ощущения, отек, покраснение.
Если болят косточки на ногах, можно применять такие рецепты:
- Взять мед, нанести столовую ложку продукта на плотную тряпочку. Привязать к ноге, оставить на ночь в виде компресса.
- Отбить молоточком лист капусты. Примотать к ноге на несколько часов. Повторять регулярно, чтобы убрать отечность. Для усиления эффекта можно посыпать капусту мелкой солью.
- Нанести на проблемное место сырой тертый картофель, прикрыть тряпочкой, оставить примочку на полчаса – боль исчезнет.
- Размять в руке кусочек прополиса, приложить к ноге, завязать бинтом. Повторять по мере появления боли.
- Растолочь 3 таблетки Анальгина, добавить чайную ложку йода, перемешать. Мазать палец до 3 раз в сутки для устранения болевого синдрома.
Хирургическое лечение
Когда болит косточка на ноге постоянно, и консервативные методы бессильны, приходится прибегать к операции на суставе. Обычно показаниями считаются отклонение вальгуса на 35 градусов и больше, деформирование не только первого, но и остальных пальцев, а также формирование костных шипов.
Есть разные операции для избавления от больших косточек на ногах:
- Остеотомия по Аустину. Кость в зоне сустава ломают, ставят в правильное расположение, фиксируют. Ходить можно уже на вторые сутки, но операция помогает только на 2-3 стадии заболевания.
- Плюсневая остеотомия. Косточка иссекается открытым или малоинвазивным методом, в сложных случаях ставятся имплантаты, иначе восстановить форму стопы не получается.
- Остеотомия по Шарфу. Обычно используется в самых запущенных ситуациях. Сбоку плюсневой кости вырезается клин, головка смещается в нужную сторону, сустав фиксируется металлическими винтами.
В ряде ситуаций приходится отсекать сухожилие, удалять суставную сумку, убирать часть пораженных мягких тканей. Наиболее сложные случаи требуют установки суставного протеза, который поможет сохранить подвижность ноги.
Профилактика заболевания
Чтобы косточка на большом пальце ноги не появилась, нужно корректировать образ жизни и следить за состоянием ступней, ведь болезнь не развивается внезапно.
Вот основные меры профилактики деформаций стопы:
- ношение правильно подобранной обуви – свободной, на небольшом каблуке, комфортной;
- избавление от лишнего веса, здоровое питание, борьба с метаболическими нарушениями, их строгий контроль;
- отдых для ног, практика разгрузок и разминок при вынужденном длительном стоянии;
- качественный уход за ступнями – мытье, ванночки, удаление мозолей;
- правильное лечение любых травм, ношение ортопедических шин для верного срастания костей;
- занятия спортом, ЛФК, массаж ног.
Если на стопах все-таки появились наросты, нужно сразу обратиться к ортопеду – на ранней стадии устранить проблему можно консервативными мерами без операции!
Источник
Болеть кость на ноге может по самым разным причинам. Это очень частая жалоба пациентов ортопеду, ревматологу, травматологу, артрологу. У женщин это чаще всего жалобы на боли в большом пальце стопы. Во время беседы нередко врач выясняет их привычку ходить на высоких каблуках. Конечно, это красиво, но угроза искривления первого пальца в таких случаях обязательно имеется.
Головка плюснефалангового сустава большого пальца (косточка) начинает выпирать наружу и называется это «вальгусная деформация стопы» или «халюс вальгус стоп». Причем большой палец настолько отклонен в сторону, что перекрывает второй палец на ноге.
Подвержены этой патологии женщины, потому что связки у них более слабые, чем у мужчин, которые, хотя и не ходят на каблуках, но также могут испытывать нагрузку на стопы.
Этиология явления

В 70 % случаев имеет место наследственный фактор. Хрящ, который в норме должен быть эластичным и прочным, в результате генных нарушений покрыт мутированным коллагеном, от этого развитие сустава нарушается, растет внутренняя косточка.
Второй причиной можно назвать всевозможные патологии суставов, когда в них происходят дегенеративные процессы, воспаления, кровоизлияния в суставную сумку, рост остеофитов, остеопороз и пр.
Еще одна причина – эндокринные нарушения, такие как диабет или ожирение (они увеличивает износ суставов).
Помимо этого, должны быть и провоцирующие факторы:
- обувь не по размеру, высокий каблук, что приводит к длительному неестественному положению стопы, из-за чего сумка большого пальца воспаляется;
- ревматизм (запускается наследственностью);
- травмы и микротравмы стопы с нарушениями связок (приводят к отеку и воспалению косточки);
- поперечное плоскостопие;
- пожилой возраст (с годами синтез коллагена практически прекращается и сустав становится нестабильным);
- климакс (снижение эстрогена повышает холестерин и вызывает развитие атеросклеротических бляшек на стенках сосудов, ведет к остеопорозу);
- профессиональные нагрузки и усиленные занятия спортом;
- дефицит витаминов А, Д, С, Е;
- нехватка минералов (магния).
Признаки вальгусной деформации

Первые предвестники:
- покраснение большого пальца сбоку;
- быстрая утомляемость ноги и отеки на ней;
- около большого пальца кость на ноге болит на протяжении дня;
- мозоли большого пальца;
- утренний подъем сопровождается острой болью в стопе;
- у основания пальца появляется утолщение.
Далее боль появляется при ходьбе или стоянии. При передвижении возникает хромота, на подошвенной стороне фаланг появляются натоптыши. Даже в покое ощущается постоянный дискомфорт в стопе, пальцы искривляются.
Классификация смещений
Отклонение пальца в норме не должно превышать 10 градусов. При патологии градус увеличивается. В суставном хряще появляются остеофиты, они нарушают амортизацию стопы, из-за чего возникает воспаление. Суставной хрящ постепенно отекает, краснеет и болит.
- Первая степень. Смещение большого пальца менее 20 градусов. Визуально он не изменен, кроме почти незаметного утолщения. Неудобство не столько физическое, сколько эстетическое. После длительных нагрузок появляется небольшой дискомфорт.
- Вторая степень. Смещение пальца – 20-30 градусов. Из симптоматики: косточка краснеет, дискомфорт становится частым, долгая ходьба вызывает небольшую болезненность.
- Третья степень. Смещение – до 30-50 градусов. Симптоматика: косточка болит, она припухает и краснеет, подвижность сустава ограничена. Боль терпимая, хотя и постоянная.
- Четвертая степень. Смещение – свыше 50 градусов. Симптоматика: очень болит кость на пальце ноги при ходьбе, может быть хромота. Появляются мозоли на верхних кончиках пальцев. Обувь становится подобрать сложно из-за болей.
Насколько опасна проблема без лечения?
Когда болит кость на ноге, многие это игнорируют, но осложнения не заставят себя ждать:
- множественное поражение суставов ног с развитием артроза;
- увеличение деформации пальца;
- нарушения осанки.
Если болят ноги в области стопы сверху, что делать?
Лечение вальгусной деформации стопы занимает много времени, целью терапии становится замедление прогрессирования процесса и улучшение функции сустава. Сама эффективность лечения зависит в первую очередь от возраста больного, его активности и степени смещения пальца.
Артрит или артроз требуют длительной медикаментозной терапии. При инфекционном артрите лечение антибактериальное, при иммунологических патологиях применяют супрессоры.
Снятие боли и воспалений при местном лечении проводится путем применения нестероидных противовоспалительных кортикостероидных мазей.
При затихании острого процесса назначают хондропротекторы для нормализации обмена веществ в суставах. В последнее время для этого рекомендуют часто «Хондролон». Действующее вещество этого иммунопрепарата — хондроитина сульфат. Производится лекарство в России.
Фармакологическое действие

В составе препарата «Хондролон» содержатся протеогликаны, которые обеспечивают защиту хряща, подавляют активность фермента, разрушающего его, также они улучшают обмен веществ в пораженных тканях. Лекарство снимает боль и воспаление, восстанавливает хрящевую поверхность, регулирует секрецию синовиальной жидкости.
Также для лечения применяют парафиновые ванны, ЛФК, массаж, витаминотерапию. При 1-2 степени смещения эффективно консервативное лечение. Это использование ортопедических фиксаторов, стелек и межпальцевых пластин. Они равномерно распределяют нагрузку на стопу и не дают пальцу искривляться, облегчают ходьбу и снимают боль.
Лечебный массаж
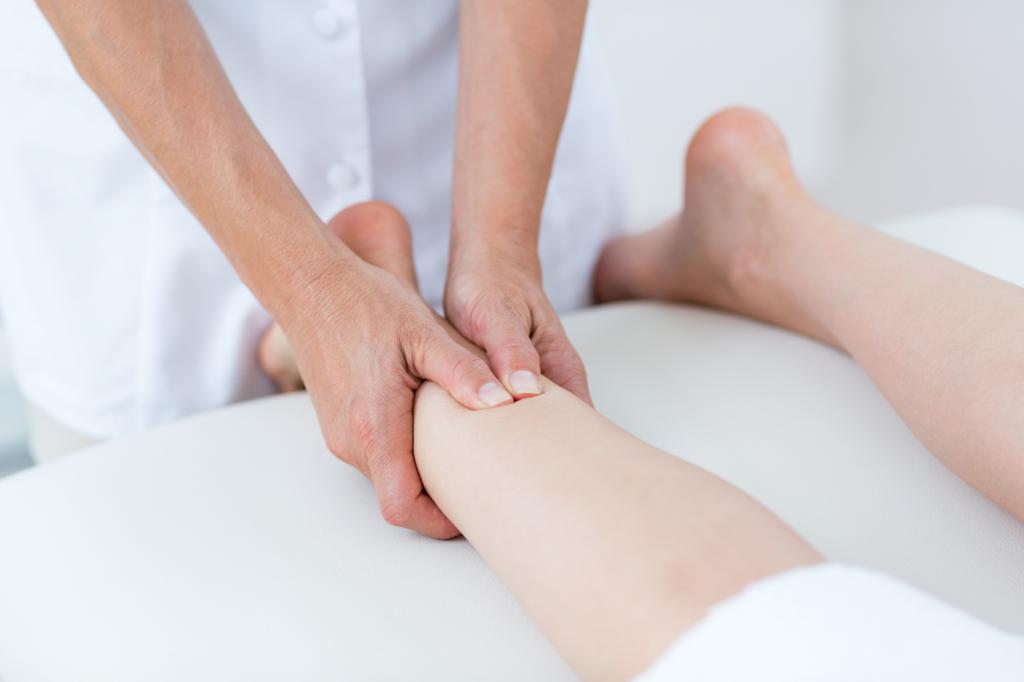
Массаж стоп в виде спиралевидного разминания косточки улучшает кровообращение и активирует поступление питательных веществ в сустав, способствует расслаблению мышц и связок. Курс составляет 10 дней по 20 минут, затем перерыв на 3 недели.
Гимнастические упражнения
Специальные упражнения выполняются ежедневно. Они постепенно восстанавливают подвижность и укрепляют сустав.
Среди них:
- собирание пальцами ног мелких предметов с пола;
- рисование карандашом в пальцах ноги цифр или букв;
- расправление скомканной ткани на полу пальцами ног;
- хождение на носочках.
Также улучшают состояние травяные ванночки и ограничения нагрузок на стопы.
Операция
Хирург-ортопед принимает решение об операции после изучения снимка рентгена. Исправление деформации называется остеотомией. Обычно это происходит при неэффективности консервативного лечения.
Существует более 150 методов корректировки вальгусной деформации стопы: шевронная остеотомия, удаление остеофитов, артродезирование и пр. Вид операции выбирается врачом. Остеотомия бывает закрытая и открытая.
Закрытая проводится без разрезов через проколы, это малотравматичный способ. Больной выписывается на другой день после процедуры.
Что можно сделать дома?
Лечение косточки на ноге в домашних условиях предполагает использование фиксатора, стелек и пластин между пальцами.
Фиксатор эффективен:
- на 1-2 стадии патологии, когда нет еще постоянных болей;
- при ожирении на время, пока больной нормализует вес;
- после операции во время реабилитации фиксатор обеспечивает стопе покой.
Профилактика

Простые рекомендации:
- Обувь должна соответствовать размеру. Она должна быть из натурального материала, с плотной подошвой, в меру просторной, с супинатором.
- Чаще следует ходить босиком.
- Вечером можно делать массаж ног и солевые ванночки.
- Не допускайте дефицита кальция.
- Меньше стоять, а больше ходить.
Под коленом болит: причины
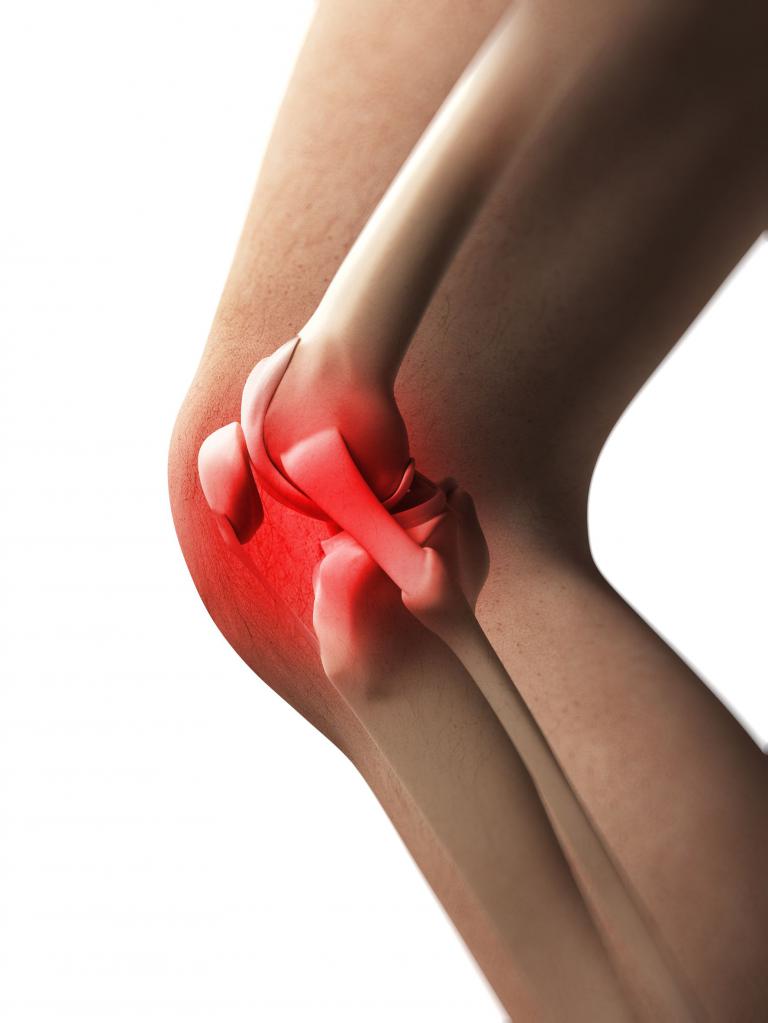
Почему болят кости на ногах ниже колена? Виновны в этом:
- Сильное физическое перенапряжение мышц ног, например, при перетренированности. Это приводит к миалгиям и судорогам.
- Боль в костях может возникать из-за растяжения или разрыва связок.
- Ее может спровоцировать ушиб.
- Боль в костях ниже колена может возникнуть из-за сильного ушиба. Через пару дней к этому добавится отечность и гематома.
- Болят кости ног от колена до ступни при заболеваниях артритом, артрозом или при воспалении мениска колена. Боль внизу колена ближе к стопе бывает чаще всего обусловлена варикозом вен и тромбозом.
- Кость на ноге болит из-за нарушения водно-солевого баланса, когда развивается воспалительная реакция в подкожном жире, например, при радикулите и беременности.
Сухожилиям противопоказано сильно и длительно растягиваться, даже если они прочные.
Болевые ощущения под коленом спереди могут возникать и из-за воспаления сухожилий (тендинит). Это особенно чувствуется при физических нагрузках или подъеме (спуске) по ступенькам.
Болит кость ноги спереди при таком неприятном последствии артрита, как киста коленного сустава, она причиняет сильную боль.
Могут порваться мениски при больших физических нагрузках. Мениски выполняют роль подушечек-амортизаторов.
Боли под коленом могут возникнуть из-за перелома чашечки, находящейся в этой области.
Если непонятно, почему болит нога ниже колена спереди, то подумайте о возможном вывихе при падении, ДТП, во время тренировки и пр. Ожирение также может вызывать дискомфорт в ногах ниже колена. При нормализации веса боль уходит сама.
Очень сильно болит нога ниже колена спереди и тогда, когда происходит отслоение надкостницы. Коленный сустав может начать болеть из-за нарушений в тазобедренном суставе или ущемления нервов. Но это не единственные причины.
Почему болят кости на ногах еще? Например, из-за слабости медиальной головки мышцы-разгибателя, которая давит на коленную чашечку и вызывает боль при движениях.
Заболевания с болями в костях
Они бывают самыми разными:
- Травмы: ушибы, переломы, вывихи. Чаще других возникают скрученные переломы большеберцовой кости и лодыжек.
- Опухоли костей. Они могут быть в самих костях или являться метастазами.
- Заболевания системы крови. В трубчатых костях находится красный костный мозг. Его поражение дает также боли в костях.
- Воспалительные и инфекционные заболевания. Это в первую очередь гематогенный остеомиелит. При этом заболевании развивается гнойно-некротический процесс не только в костном мозге, но и в кости.
- Даже при обычной простуде кости и мышцы могут болеть при попадании в них циркулирующего в крови вируса.
- Костные боли отмечаются при сифилисе (по ночам) и туберкулезе.
- Гиповитаминоз. При недостатке витаминов D и B1 периферические нервные окончания разрушаются, а это вызывает боли и чувство жжения в мышцах и костях голеней и стоп.
- Болезнь Осгуд-Шлаттера. Суть ее в том, что происходит рассасывание бугристости большеберцовой кости. Это то место в верхней части кости, к которому прикрепляются мышцы. У некоторых подростков происходит замедление роста сосудов на ноге, нарушается питание кости и кровоснабжение. Итогом становится рассасывание бугристости. Особой катастрофы в этом нет, но боли в костях голени возникают сильные. Позже кровоснабжение восстанавливается, поэтому лечение амбулаторное у ортопеда. Показано физиотерапевтическое лечение. Когда рассасывание бугристости заканчивается, негативные проявления полностью проходят.
- У людей преклонного возраста боли в голеностопе часто вызываются нервными расстройствами или сосудистыми патологиями. Все эти заболевания имеют общее проявление в виде перемежающейся хромоты.
- Также редко, но встречается боль в костях голени из-за волынской лихорадки. Она вызывается платяными вшами. Проявляется ознобом, потливостью, гипертермией.
- Избыточное продуцирование паратгормона (в паращитовидных железах), гормонов в ЩЖ и коре надпочечников приводит к остеопорозу.
Диагностика
Она включает:
- Рентген. Занимает до 30 минут, точность около 70 %.
- УЗИ. Время проведения 30 минут, точность около 60 %;
- КТ. Занимает около 15 минут, точность от 60 до 80 %;
- МРТ. Время проведения 20 минут, точность 97 %.
Каждый из перечисленных диагностических методов способен дать ту или иную информацию о состоянии мышц, костей, сосудов и сухожилий, а также кожи.
Самый дешевый метод – УЗИ. Дорогие исследования оправданы большой точностью. При подозрении на сосудистые патологии в ногах дополнительно показана ангиография сосудов, а также радионуклидная диагностика.
Лечение болей в передней части кости ниже колена
Терапию проводят при помощи лекарств от боли в костях, физиопроцедур, лечебной физкультуры. Первые 3 дня для снятия отека применяют холодные компрессы и протирание кусочком льда, сустав должен быть зафиксированным.
Также можно пить обезболивающие при болях в костях. Например, препараты НПВС: «Ибупрофен» или «Диклофенак». При тяжелых заболеваниях применяют кратким курсом глюкокортикостероиды.
Уколы «Дипроспан»: инструкция по применению
Это рецептурный препарат, выпускается в ампулах. Производитель – Россия. Действующие вещества: бетаметазона динатрия фосфат, относящийся к ГКС. Характеризуется повышенной глюкокортикоидной и в меньшей степени минералокортикоидной активностью. Средство обладает противовоспалительным, антиаллергическим и иммунозащитным действием. Обладает выраженным эффектов в отношении обмена веществ. Выводится из организма посредством почек. Показания к применению: патологии костей и мышц.
Инструкция по применению уколов «Дипроспан» гласит, что его используют для введения внутримышечно, внутрисуставно, околосуставно, интрабурсально, внутрикожно. Препарат внутривенно и подкожно не назначают.
При инфекционной этиологии показано лечение антибиотиками. Очень хорошо укрепляет мышцы и стабилизирует сустав физиотерапия. Полезно выполнять лечебную физкультуру, которая даст мышцам нужный тонус и приостановит развитие атрофии. При серьезных и запущенных травмах лечение хирургическое.
Профилактика
Для профилактики боли в ноге ниже колена рекомендуется:
- носить защитные наколенники во время занятий спортом;
- при монотонности движений ногами периодически обязательно давать им отдых и делать разминку;
- избегать переохлаждения нижних конечностей.
При сидячей работе нельзя ноги сгибать и закидывать одна на другую. Периодически следует делать зарядку, вставая и разминаясь. Также важен здоровый образ жизни и щадящие занятия спортом. Желательно отказаться от вредных привычек, ведь они становятся причиной множества заболеваний.
Боли в костях ног могут говорить о различных патологиях. Чтобы выявить точную причину, необходимо посетить медицинское учреждение. Только специалист сможет поставить правильный диагноз и назначить соответствующую терапию. Самолечение без консультации врача недопустимо.
Источник


