Болит низ живота после родов полтора месяца
Лечение патологических состояний, вызывающих боль
Перитонит лечится только с помощью операции. Медлить нельзя, поскольку воспаление угрожает жизни женщины.
Остатки плаценты нужно удалить из полости матки, процедуру проводят под наркозом. После оперативного вмешательства назначается курс антибиотиков (Гентамицин, Амоксициллин) и препаратов, провоцирующих активные сокращения матки (Окситоцин).
Повреждение кости в процессе родов, если оно не прошло самостоятельно, требует лечения у травматолога. Он назначит обезболивающие препараты, как правило, это Парацетамол, поскольку он разрешен кормящим матерям. Для фиксации сустава нужно носить бандаж и по возможности ограничить его подвижность.
Остеохондроз и смещение позвонков требуют наблюдения у невролога, который разработает схему лечения в зависимости от ситуации. Обычно назначаются иглоукалывания, массаж, ЛФК и физиотерапия. Ношение специального бандажа позволит разгрузить травмированный позвоночник и быстрее восстановиться.
Нарушения работы ЖКТ лечатся симптоматически. Чтобы исключить проникновение лекарств в грудное молоко, можно попробовать устранить расстройство естественным способом. При запоре нужно есть как можно больше клетчатки (фрукты, овощи), крупы, кисломолочные продукты.
При изжоге следует отказаться от жирной, жареной, копченой и консервированной пищи. Кушать важно маленькими порциями, при этом придерживаясь диеты. Если это не помогает, можно выпить Смекту. Она безопасна для малыша и часто применяется в педиатрии для лечения поноса, тошноты и вздутия живота. Препарат также выводит токсины из организма при отравлении.
Почему появляются проблемы в послеродовом периоде? Если болевой синдром не связан с физиологическими причинами, то возникнуть он может из-за:
- неправильных врачебных манипуляций;
- затяжных родов;
- травматизации во время родового процесса;
- обострения хронических патологий;
- инфицирования родовых путей в результате активации собственной микрофлоры или по вине акушера-гинеколога.
Чтобы не возникло проблем, стоит выбирать квалифицированных специалистов и надежную клинику. Немаловажно следить за своим здоровьем и при возникновении малейшего дискомфорта обращаться в больницу.
Лечение и профилактика
После рождения ребенка для каждой женщины наступает реабилитационный период. Иногда появляется боль в животе, которая становится причиной многих тревог.
Однако в большинстве случаев данный симптом носит физиологический характер.
Это объясняется тем, что во время родовой деятельности внутренние органы женщины работают на износ, и какое-то время после родов организм пребывает в состоянии стресса.
Если же болезненные ощущения не проходят слишком долго и имеют выраженный характер, молодой маме необходима консультация врача. Чтобы определить характер неприятных ощущений и своевременно распознать патологическую боль, нужно знать основные причины послеродовых болей и их характерные симптомы.
Чтобы не возникло никаких осложнений после родов на фоне наложенных швов, которые могут спровоцировать болевые ощущения в животе, необходимо полноценно питаться и включать в рацион белковые продукты. Они являются своего рода строительным материалом и ускоряют процесс заживления.
Очень важно соблюдать гигиену. Это позволит предотвратить развитие воспалительных процессов. Следует знать, что незначительные боли внизу живота могут наблюдаться в течение 6 месяцев.
Кроме этого, следует принимать народные средства, которые способствуют сокращению матки. Это позволит снизить болевой синдром внизу живота.
Эффективными являются средства, которые легко готовятся в домашних условиях:
- Отвар из крапивы.
- Холодный настой красной герани.
- Настой березовых листьев, собранных в мае.
- Настой пастушьей сумки.
- Сок калины.
Внимание! Дозировку следует согласовывать с доктором. Кроме этого, врач может назначить для скорейшего восстановления прочие лекарственные препараты природного происхождения.
Очень важно для стабилизации состояния после родов и уменьшения болей внизу живота вести здоровый образ жизни с умеренными физическими нагрузками. Поможет также легкая гимнастика и массаж. Специальные упражнения разрешается делать через несколько дней после родов.
Как правило, боли, связанные с естественным деторождением и нормальным протеканием послеродового периода, проходят через месяц. В течение месяца после родов ощущения физиологического характера имеют умеренную чувствительность, не доставляют сильного дискомфорта, постепенно проявляются меньше до полного исчезновения. У родильницы не повышается температура тела. Женщина нормально себя чувствует, не ощущает слабости, упадка сил, живет полноценной жизнью.
Если болевой синдром сильный, связанный с повышением температуры, слабостью, лихорадкой, необходимо незамедлительно обратиться за помощью к врачу-гинекологу для установления причин и своевременного лечения.
Если боли связаны с патологией, и они не относятся к физиологическим, то обязательна консультация врача. Самолечение чревато ухудшением самочувствия.
Терапия, которую может назначить врач всегда разнится в каждом случае. Зависит это в первую очередь от заболевания и его стадии.
Если женщина добросовестно кормит своего малыша грудью, она защищена от сильной послеродовой мигрени. Но это не значит, что ее вовсе не беспокоят головные боли. Хорошая лактация позволяет снизить их интенсивность, но для полного освобождения от болевого синдрома могут стать необходимы лекарственные средства либо немедикаментозные методы.
Совет: для полноценной лактации требуется соблюдение двух несложных правил: придерживаться полноценного и рационального питания, избегать физических и психоэмоциональных нагрузок.
Если придерживаться этих моментов, мигрень после родов можно будет избежать (по статистике меньше женщин из группы кормящих грудью страдают головными болями), а грудь будет выделять достаточное для ребенка количество молока.
Когда женщину беспокоят частые и сильные головные боли, она не может полностью насладиться всем счастьем материнства. При этом даже рождение малыша не приносит удовольствие.
Подход к лечению, если у женщины после родов часто болит голова зависит от нескольких факторов:
- как вскармливается ребенок (если головная боль все же возникает у кормящей матери, необходимо учитывать, что практически весь арсенал медицинских препаратов ей противопоказан);
- на сколько сильно выражен болевой синдром (зачастую это зависит от типа темперамента женщины);
- причины, вызывающей приступы болей.
Мигрень может начаться также и в первые дни после аборта либо выкидыша. Она также связана с резким скачком гормонов и ее интенсивность имеет связь с силой переживаний самой женщины.
Появление малыша на свет — важное событие в каждой семье. На плечи молодой мамы ложится много забот: убирать дом, готовить еду, ухаживать за ребенком. Все это создает большую нагрузку на организм, а он в свою очередь, посылает сигналы SOS — головные боли.
Когда человека беспокоит подобный недуг, выпивается таблетка, и проблема решена. Однако это не тот случай. Молодой кормящей маме нельзя принимать ряд лекарств, так как медикаменты негативно сказываются на здоровье ребенка.
Многие мамы жалуются на то, что у них участились сильные головные боли после родов. Это последствие перенапряжения и учащенного дыхания, которое чередовалось с задержанием воздуха при потугах. Именно эти действия могут вызвать плохое самочувствие, но случается, что болевые ощущения — это признак более серьезной болезни.
В период вынашивания ребенка организм женщины переживает сложный период. Все его органы и системы начинают работать в усиленном режиме, что не может не отразиться на общем самочувствии беременной.
Интересно, что мигрень, которая могла до этого донимать женщину с регулярной периодичностью, на время беременности отступает, и головные боли возвращаются только после родов. Но встречаются и такие недомогания, которые связывают с послеродовым периодом.
Что может спровоцировать цефалгию (головную боль) у новоиспеченной мамочки?
Лечение подбираю в зависимости от того, что стало причиной дискомфорта. Так, физиологичные боли не требуют специфического лечения, они проходят самостоятельно за 1-2 недели.
Если боли вызваны воспалительными процессами внутренних органов, то понадобится установить, какой именно орган поражен. Например, для лечения эндометрита потребуется пропить курс антибиотиков.
При сильных болях может быть назначен «Парацетамол» или другое обезболивающее, не запрещенное при кормлении грудью. Для усиления организма назначают курс поливитаминов и иммуномодуляторов. В некоторых случаях требуется госпитализация.
Лечением родовых травм занимается травматолог. При проблемах с позвоночником может потребоваться консультация невропатолога.
В этом случае лечение включает в себя прием противовоспалительных препаратов, ношение специальных бандажей, которые будут снижать нагрузку и ограничивать подвижность сустава. Через некоторое время после снятия острой боли может потребоваться курс мануальной терапии и лечебной физкультуры.
Проблемы с пищеварением решают за счет соблюдения специальной лечебной диеты. При запорах кормящим мамам обычно назначают мягкое слабительное «Дюфалак». В некоторых случаях могут потребоваться препараты, стимулирующие пищеварение.
4. Остатки плаценты в матке
Еще одна причина, почему болит низ живота после родов – застрявшая внутри матки плацента. Случается такое довольно часто, так как во время родов части плаценты могут накрепко прилипнуть к стенкам матки, таким образом, не выходя из нее естественным путем. В итоге они начинают образоваться сгустки крови, запускается процесс гниения оставшихся внутри тканей.
Заключение
Если после родов болит низ живота, но не причиняет сильного дискомфорта, то это считается физиологической нормой.
Однако, если дискомфорт носит затяжной характер и постепенно усиливается — это повод обратиться к врачу. Возможно, что началось развитие патологии, и необходимо начинать лечение.
Во время восстановительного периода после родов все женщины ослаблены и испытывают дискомфорт в том или ином месте. Не исключены боли в области живота. Они могут отличаться по характеру, интенсивности и длительности. Иногда сопровождаются дополнительной симптоматикой. Все зависит от их причины. Физиологическая болезненность не требует лечения, чего не скажешь о патологической.
С Уважением, Екатерина Богданова
Прохождение малыша по родовым путям является огромной нагрузкой на организм матери. Процесс рождения приводит к тому, что все системы еще какое-то время восстанавливаются. К примеру, после родов мочеиспускание еще три-четыре дня может вызывать саднящие ощущения и боли, которые затем сходят на нет. Такова естественная цена, которую платит каждая женщина за счастье стать матерью.
Однако иногда боли не являются нормой, а говорят о возникновении патологий. Обычно молодые мамы приходят к врачам с жалобами на боли в животе, в суставах, в поясничном отделе. Чуть реже – испытывают проблемы из-за различных инфекций. Если обратиться к врачу вовремя, то никаких неприятных последствий такие заболевания не вызовут, и ничто не будет отвлекать молодую маму от заботы о новорожденном малыше.
Физиологическая норма послеродовых болей
Еще одна возможная причина, по которой возникают послеродовые боли в животе – это воспалительный процесс, еще называемый эндометрит. Чаще всего от проблемы страдают женщины, чьи роды проходили не естественным путем, а при помощи кесарева сечения. Во время операции в организм могут попасть болезнетворные микробы и инфекции, которые впоследствии и провоцируют заболевание.
Как известно, эндометрит (воспаление слизистых оболочек матки) — одно из самых частых осложнений, с которым приходиться столкнуться большинству женщин в период после родов. У 7% рожениц возникает это заболевание, в основном это женщины, перенесшие кесарево сечение.
После родов матка представляет собой большую рану. Существуют две стадии ее заживления: воспаление и восстановление слизистой оболочки.
Благодаря этим стадиям матка внутри очищается. Но если присутствуют какие-либо патогенные микроорганизмы, воспаление может перерасти в хроническое.
Основная причина неприятных ощущений родившей женщины – физиологическая. При прохождении ребёнка естественным путём происходит растяжение тканей, появляются микротрещины, разрывы или эпизиотомия. При кесаревом сечении сильно ноет шов. Если ощущения терпимые, без повышения температуры, это нормальный для организма восстановительный этап.
Скорее всего, вы готовы к тому, что после родов у вас возникнут боли и чувство дискомфорта, однако неприятные ощущения в послеродовой могут длиться несколько дней или даже недель. Ниже перечислены виды боли, которые вы можете испытать после появления ребенка на свет, и как с ними бороться.
Сокращение матки— вот самая главная причина того, что спустя некоторое время после родов женщина ощущает интенсивную, резкую боль. Как только малыш берет грудь, начинается активная выработка окситоцина — гормона, отвечающего за данный процесс, из организма выходят остаточные, отработанные материалы.
Подобное явление — это нормальный отклик организма на происшедшие изменения, не требующий дополнительных вмешательств. Но болезненная симптоматика проявляется в первые часы и может беспокоить в первые 1-3 суток, постепенно снижаясь.
Ведь 2-3 месяца после родоразрешения женская репродуктивная система восстанавливается, и высоки риски развития осложнений. В большинстве случаев, через 3-4 недели после рождения ребенка женщина забывает о неприятных ощущениях.
Болевые ощущения внизу живота после родов
Экстренная медицинская помощь после родов требуется, если боли внизу живота сопровождаются внезапным и сильным кровотечением. На фоне этого всегда наблюдается значительное ухудшение состояния, возникают головокружение и предобморочное состояние.
Реабилитационный период после рождения ребёнка для всех женщин проходит по-разному. У многих после родов болит живот, и это пугает молодых мамочек. На самом деле, если эти ощущения непродолжительны по времени и вполне терпимы, они считаются нормой.
Мышцы и внутренние органы подверглись колоссальной нагрузке, и организм некоторое время находится в состоянии стресса. Этим и определяются боли в этот период. Однако если они не проходят слишком долго и доставляют невыносимый дискомфорт женщине, мириться с этим нельзя. Поэтому так важно понимать причины этих болезненных и неприятных ощущений внизу живота.
Сразу после появления на свет малыша начинается процесс восстановления. Он протекает в обратную сторону: матка сокращается в размерах, мышцы и связки, удерживающие ее, сжимаются, стабилизируется гормональный фон. После отделения плаценты стенки детородного органа – одна сплошная кровоточащая рана. Сил собственной системы свертывания не хватает для гемостаза.
Когда младенец сосет грудь, в организме матери вырабатывается гормон окситоцин. Он стимулирует описанные выше процессы, их ускорение усиливает дискомфортные ощущения — порой живот болит, как при схватках. Со временем интенсивность болезненности заметно снижается, недомогание самостоятельно проходит.
Если боль формируется внутри, усиливается при любой активности, отдает в лобковую зону, скорее всего, ее причина – патологическая подвижность тазобедренного сустава. Такое случается при чрезмерной выработке релаксина – гормона, который отвечает за размягчение связок и костей, участвующих в формировании родового прохода. Дискомфорт исчезнет, когда гормональный фон нормализуется — примерно через 3 месяца.
› Здоровье › После родов у женщины болит низ живота и стоит ли беспокоиться
Роды – очень сложный процесс, во время и после которого в организме происходят значительные изменения.
К сожалению, многие женщины в раннем послеродовом периоде лишены возможности уделять достаточное количество времени своему здоровью, так как все их внимание приковано к новорожденному малышу.
Поэтому они практически не обращают внимания на боли внизу живота после родов, считая их нормальным явлением. Обычно это соответствует истине, но в ряде случаев такие боли могут стать симптомами опасного заболевания.
Низ живота сильно болит после родов по естественным и патологическим причинам. Определить характер боли как вариант нормы можно самостоятельно, достаточно знать сопутствующие симптомы.
Непривычные ощущения могут возникнуть сразу после родов или спустя несколько месяцев. Если есть сомнения относительно причины недомогания, лучше обратиться к специалисту и пройти полное обследование.
7. Перитонит
Причины болей в животе после родов в большинстве своем не являются очень опасными, если вовремя обратиться за медицинской помощью. Одна из наиболее угрожающих проблем, которая может возникнуть в этот период и вызывает симптом боли – это перитонит, или воспаление брюшины. Его иногда относят к специальной категории, называя акушерским перитонитом.
В каких случаях стоит незамедлительно обратиться к врачу?
Внимание! Самолечение может быть опасным для вашего здоровья.
Роды связаны со значительными изменениями в организме женщины. Именно этим и объясняется возникновение болей после рождения ребенка. В послеродовой период женщины всегда заняты больше ребенком, чем собой, поэтому редко обращают внимание на болевые ощущения, считая, что они являются нормой, но это не всегда так.
Важно срочно обратиться к врачу при наличии следующих симптомов:
- боль не проходит длительное время (1,5-2 месяца);
- интенсивность болевого синдрома усиливается, он присутствует постоянно;
- повышается температура тела;
- имеются признаки интоксикации организма (озноб, головная боль, сильная слабость);
- открылось маточное кровотечение;
- боль похожа на схватки, а после болевых приступов появляются густые выделения;
- длительный запор;
- не получается приподнять ступни, лежа на кровати;
- походка стала неестественной, напоминающей утиную.
О любых подозрительных симптомах следует оповестить лечащего врача. Только специалист после проведения обследования сможет точно ответить, почему появилась боль внизу живота.
Вызывать скорую помощь нужно при открытии кровотечения, очень высокой температуре тела и сильных болях в животе. Женщину обязательно поместят в больницу для проведения качественной и своевременной терапии.
Источник
На протяжении всего периода вынашивания ребенка женский организм приспосабливался к изменяющимся условиям. Матка увеличивалась по мере роста плода, изменялось расположение внутренних органов, сдавливались сосуды и нервные сплетения.
Роды – это внезапное избавление от 4-5 кг, а иногда и значительно большего веса, а также уменьшение объема живота. Органы должны прийти в свое первоначальное состояние, поэтому можно принимать как норму то, что после родов болит низ живота. В большинстве случаев это показатель физиологического течения послеродового периода.
Когда это считать нормой

На протяжении всей беременности главным гормоном женского организма был прогестерон. Он снижал тонус матки до момента родов, подавлял секрецию пролактина. Но к дню родоразрешения его концентрация снизилась, но началась активная выработка окситоцина и пролактина. Окситоцин управляет сократимостью гладкой мускулатуры матки, но он необходим и в послеродовом периоде, а также на протяжении всего времени лактации.
Сокращения мускулатуры матки необходимо во время родов не только для раскрытия шейки и изгнания плода. После отделения плаценты маточные стенки представляют собой сплошную раневую поверхность с кровоточащими сосудами. Для гемостаза только активации свертывающей системы недостаточно. Должен произойти спазм сосудов и уменьшение их просвета. Окситоцин обеспечивает дальнейшее сокращение матки после рождения ребенка, позволяет остановиться кровотечению.
Размеры матки в послеродовом периоде уменьшаются очень быстро. Врач оценивает их ежедневно во время обхода по высоте стояния дня. Нормальными темпами сокращения считаются следующие:
- сразу после родов – на 4 см выше пупка (или 20 недель беременности);
- конец первых суток – на уровне пупка;
- на второй день – на ширину одного пальца ниже пупка;
- на 3 сутки – на 2 пальца ниже пупка;
- 4 сутки – на середине расстояния между лонным сочленением и пупком;
- на 6 сутки – до 9 см выше лобка;
- на 10 сутки – немного выступает над лоном;
- к 6-8 неделе соответствует состоянию до беременности.
Схватки во время родов очень болезненны, но и послеродовые сокращения нельзя назвать приятными. Чаще всего они связаны с кормлением грудью.
В механизме образования и выделения молока участвуют два гормона. Пролактин обеспечивает синтез молока в альвеолах. Его выведение регулируется окситоцином. Во время прикладывания ребенка к груди происходит раздражение сосков, которое стимулирует выброс окситоцина гипофизом. Гормон влияет не только на миоциты молочной железы, его стимулирующее действие распространяется и на миометрий. В первые несколько суток при каждом кормлении грудью женщина испытывает схваткообразные боли, которые напоминают таковые во время родов.
Сколько болит живот после родов?
Это физиологический процесс, он зависит от индивидуальных особенностей и скорости сокращения матки. В большинстве случаев через 2 месяца неприятные ощущения прекращаются.
Также не стоит забывать о тех, кто рожал с помощью операции кесарева сечения. В этом случае физиологическая боль внизу живота будет естественной реакцией на нарушение целостности передней брюшной стенки. Боль является послеоперационной. Но она непродолжительна. В условиях больницы для купирования болевого синдрома используют наркотические анальгетики, т.к. они обладают более выраженным анальгезирующим действием. Примерно через двое суток можно перейти на обезболивание раствором анальгина, который при небольших дозах будет безопасен для ребенка.
Признаки патологического процесса
Если после родов живот болит по естественной причине, для этого состояния не характерны дополнительные признаки. При наличии патологического процесса боль может иметь различный характер и сопровождаться изменениями со стороны общего состояния.
Эндометрит
В течение первых суток выделения из половых путей должны приобретать характер коричневых, слизистых, все меньше напоминающих кровь. Но иногда кровотечение не уменьшается, а внезапно усиливается. Одновременно появляются тянущие боли внизу живота. Дополнительными признаками являются следующие:
- повышение температуры;
- признаки интоксикации;
- гноевидные выделения из половых путей;
- признаки субинволюции матки;
- тахикардия.
Эти симптомы характерны для послеродового эндометрита. Состояние чаще всего развивается после кесарева сечения, но может быть и как результат естественных родов. Эндометрит относится к инфекционным послеродовым осложнениям и требует немедленного реагирования врача.
Причиной эндометрита и субинволюции становится нарушение сократимости, которое связано с задержкой частей плаценты или плодных оболочек. Пока они находятся в матке, она не способна нормально сокращаться, а значит, патологический процесс будет прогрессировать.
Эндометрит угрожает перейти в параметрит – воспаление околоматочной клетчатки, пельвиоперитонит – поражение тазовой части брюшины, перитонит – инфекционно-воспалительный процесс в брюшной полости. Боли в животе в этом случае будут только нарастать.
Симфизит
В отдельных случаях определить, почему низ живота продолжает болеть даже в отдаленном периоде после родов, может только рентгенолог вместе с травматологом. Причиной часто становится симфизит – расхождение костей лонного сочленения.
Предпосылки для появления этой патологии связаны с физиологическими причинами. Виноват все тот же прогестерон, а также гормон релаксин, выделяемый плацентой. Он приводит к размягчению, расхождению сустава лонного сочленения. Это необходимо, чтобы родовой канал мог максимально приспособиться под параметры плода.
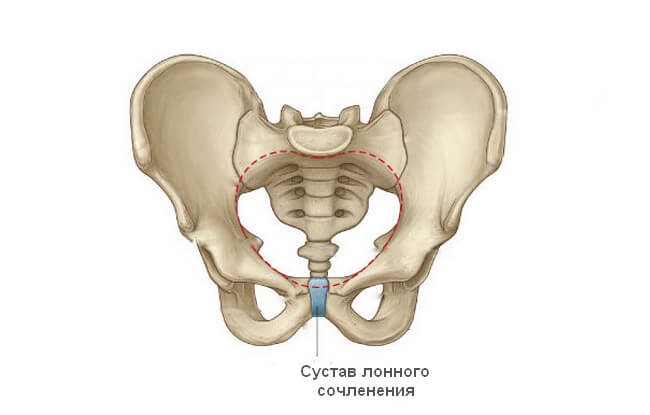
В норме расстояние между двумя костями этого сустава не превышает 1 см. Лонное сочленение относится к полуподвижным соединениям. Это значит, что допускается минимальный объем смещения его поверхностей относительно друг друга. Во время рождения ребенка сустав может расходиться на дополнительных 5-6 мм. Но иногда в дело включаются патологические процессы, тогда смещение достигает критической величины и приводит к появлению боли, локализующейся внизу живота.
Степени расхождения:
- 1 степень – расхождение 5-9 мм;
- 2 степень – 10-20 мм;
- 3 степень – более 20 мм.
Послеродовые боли, спровоцированные симфизитом, чаще всего появляются через 2-3 суток после родов. Женщина, лежа в постели, не может приподнять вверх ноги, боль доставляет ходьба. Точный диагноз можно поставить только после проведения рентгендиагностики.
Запор
Послеродовые боли в животе могут быть связаны с более банальной причиной. Кишечник после беременности и родов не всегда быстро приходит в нормальное состояние. Иногда требуется время, чтобы его завести. Но все это время кал будет накапливаться, расширять сигмовидную кишку и ампулу прямой кишки. Это сопровождается тянущей, ноющей, распирающей болью в животе, проявляющейся примерно через неделю после родоразрешения. Если своевременно не принять меры, то запор перейдет в крайнюю степень.
У некоторых женщин после родов поход в туалет связан с определенным страхом повредить имеющиеся швы на промежности или геморроидальные узлы. При этом застойные процессы в кишечнике усугубляются: жидкость из кала постепенно всасывается обратно в кишечник, он становится сухой и в большей степени может привести к повреждению нижней части кишечника.
Наличие нарушений стула вредит не только пищеварительному тракту. Это приводит к смещению или сдавлению матки, нарушает отток лохий и может привести к субинволюции.
Плацентарный полип
Задержка частей плаценты в полости матки, скорее всего, приведет к кровотечению в раннем послеродовом периоде. Но иногда небольшие части, микроскопические ворсины хориона позволяют полноценно сократиться матке, а признаки патологии появляются через продолжительное время.
Клиническая картина проявляется спустя 4-5 недель. Боль внизу живота не является характерным признаком патологии, на первое место выходят кровотечение, следствием которого является снижение гемоглобина, слабость, головокружение, тахикардия. Маточные боли после родов появляются после присоединения инфекции и развития эндометрита. Дальше клиническая картина будет развиваться по классической схеме воспаления матки.
Остеохондроз
Во время беременности у женщины изменяется осанка. Это связано с увеличением веса и его перераспределением в область живота. Если беременная не использовала специальный поддерживающий бандаж, то болевой синдром будет выраженным.
После родоразрешения не все становится сразу на свои места. Иногда за время беременности происходит сдавление нервных сплетений, а после родов это может проявиться признаками остеохондроза или неврита. Боль внизу живота будет сочетаться с иррадиацией ее в брюшную полость.
Когда нужно к врачу

Длительность периода болевых ощущений зависит от индивидуальных особенностей и скорости инволюции матки. В большинстве случаев в течение первых двух недель физиологический дискомфорт, связанный с кормлением ребенка, постепенно уменьшается. Боль появляется уже не на каждое кормление, ее интенсивность падает. Когда матка сократиться полностью, этот симптом исчезнет.
Но существуют признаки, которые говорят о возможном патологическом процессе. При их появлении не стоит затягивать с визитом к врачу:
- температура, сначала может быть небольшой, а затем повышаться до 39°С;
- нарушение общего самочувствия – слабость, непроходящая после отдыха;
- тянущая боль внизу живота, которая присутствует постоянно;
- озноб как симптом повышения температуры;
- головная боль;
- кровянистые выделения из половых путей (они могут усиливаться, изменять характер из слизистых в более жидкие, напоминающие алую кровь);
- схваткообразная боль, напоминающая спазмы, после чего выделяются сгустки крови;
- отсутствие стула более двух суток;
- неспособность оторвать пятки от постели в положении лежа;
- изменение походки на переваливающуюся, «утиную»;
- внезапное появление кровотечения через продолжительный период после выписки из роддома.
При плацентарном полипе кровотечение обычно интенсивное, начинается через месяц-два после рождения ребенка. При этом его можно дифференцировать от менструации: во время месячных ежедневно изменяется характер кровотечения, оно становится менее интенсивным. В случае плацентарного полипа выделения алого цвета и только усиливаются.
К гинекологу можно обратиться при любых изменениях, которые женщина посчитает отличными от физиологических.
Способы улучшить состояние
При наличии болевого синдрома, напоминающего боли в животе, как при месячных, необходимо установить причину этого состояния. Обязательными этапами являются осмотр врача. Он позволяет оценить размеры матки, насколько они соответствуют сроку, консистенцию, подвижность органа, распространенность болевого синдрома.
Также обязательно проводится УЗИ. С его помощью можно заметить расширенную полость матки, наличие в ней сгустков, остатков плаценты. Если причина в плацентарном полипе, будет заметно объемное образование. Воспалительный инфильтрат вокруг матки говорит в пользу развития воспалительного процесса.
Дополнительная диагностика зависит от сведений, полученных на первых двух этапах. Может потребоваться проведение гистероскопии, лапаротомии, рентгендиагностики.
Улучшить состояние женщины и уменьшить болевой синдром можно в зависимости от причин появления боли.
В послеродовом периоде использовать лекарственные препараты следует с осторожностью, большинство из них проникает в грудное молоко. Тех минимальных концентраций для небольшого веса плода может быть достаточно, чтобы вызвать побочные реакции.

Боли, связанные с естественным процессом инволюции матки не снимают с помощью спазмолитиков или нестероидных противовоспалительных средств. Схватки, напоминающие родовые являются естественным процессом, и появляются только при кормлении ребенка. Они кратковременны и не нарушают общего самочувствия. При их появлении нужно сделать несколько спокойных дыхательных движений. Постепенно эти симптомы исчезнут самостоятельно.
Субинволюция матки, которая еще не привела к появлению эндометрита, лечится с помощью удаления остатков плодного места из маточной полости. Дальнейшая тактика состоит в назначении сокращающих средств, антибиотиков для профилактики инфекции.
Если болевой синдром связан с воспалением, необходимо оценить степень тяжести и назначить соответствующее лечение. При эндометрите проводят антибиотикотерапию, что препятствует инфекционному процессу распространиться дальше, и детоксикацию с помощью внутривенного введения инфузионных растворов.
После купирования острого воспаления, для профилактики спаечного процесса, который приводит к появлению хронических тазовых болей, необходимо назначение физиопроцедур:
- магнитотерапии;
- лазеротерапии;
- диадинамических токов;
- лекарственного электрофореза.
Запор после родов необходимо лечить с помощью диеты и слабительных средств. Рекомендуются средства, которые действуют мягко в просвете кишечника. Иногда для запуска кишечника достаточно ложки касторового масла. Также применяют лактулозу, сладкую по вкусу и без неприятного запаха. Для новорожденных детей она безопасна.
Диета при запорах включает продукты, богатые клетчаткой и обладающие слабительным действием. Нужно съедать в день несколько плодов кураги или чернослива, салат из вареной свеклы или суп-свекольник. Но переусердствовать не стоит, злоупотребление послабляющей диетой приведет к выраженному ускорению перистальтики и спастическим болям в животе.
Расхождение лонного сочленения лечится долго, необходимо соблюдение постельного режима. При возможности, женщина находится не в традиционной постели, а в специальном гамаке, который помогает сближать кости таза. Для обезболивания используют нестероидные противовоспалительные средства.
Чтобы облегчить состояние, необходимо ношение бандажа, для равномерного распределения массы тела используют трость. Хорошо помогают в восстановлении кровообращения и срастания симфиза физиопроцедуры.
Многие считают, что за время вынашивания ребенка организм женщины обновляется и омолаживается. Но это мнение скорее относится к заблуждениям. В период беременности женский организм испытывает колоссальные нагрузки, он перестраивается под нужды ребенка, порой в ущерб матери. После родов ей нужен период для восстановления, который не всегда проходит безболезненно. Но следует отличать физиологически допустимую боль от признаков патологии, чтобы вовремя обратиться к в