Болит нога от бедра до колена к какому врачу идти
«К какому врачу обращаться, если у ребенка появились родинки и пятнышки на коже?», «А если у взрослого болит бедро и боль отдает в ногу?». На эти и другие вопросы читателей Apteka.ru отвечает эксперт, специалист в области организации здравоохранения, Елена Бобяк.
Вы тоже можете задать ей вопрос – просто напишите его в комментариях под этой колонкой.
Вопрос: Здравствуйте. Подскажите, как доказать, что у меня нормальное давление ниже обычного. Мне 30 лет, 90/60 или 100/65 для меня комфортно по самочувствию, а вот 120/80 – далеко нет. У терапевта, чтобы попасть, это очереди и нервы – в итоге при измерении получается что-то около 120/80. ЭКГ ничего не показало. Направили к кардиологу, но прежде чем попасть к нему в кабинет, бегала с третьего на первый, а потом на третий этаж, т. к. в поликлинике потеряли мою карточку. Сразу за забегом (не отдышавшись, ибо наступило время приема) последовал прием – те же 120/80 и никаких патологий кардиолог не выявил.
Не совсем понятно, в чем именно заключается вопрос. Для чего вам нужно доказывать кому-то, что ваше нормальное давление 90/60? К слову, его никак нельзя назвать нормальным, вы очевидно гипотоник. У вас такая конституция.
То, что у гипотоника повышается артериальное давление до 120/80 после пробежек по лестнице туда и обратно – это нормально. Эффект «белого халата» также может сработать на повышение давления.
У гипотонии есть свои плюсы и минусы. Минусы – постоянная слабость, головокружения, частые головные боли, снижение активности. Плюсы – меньший риск инсультов и инфарктов.
Гипотонию называют болезнью молодых и стройных, риск развития атеросклероза у гипотоников «откладывается» в среднем на 10 лет.
Речь идет о первичной, или идиопатической, гипотонии, конечно.
Бывает также гипотония вторичная, она возникает при таких заболеваниях, как анемия, туберкулез, ревматизм, язва желудка, сердечная недостаточность, интоксикация разного генеза, недостаток витаминов и пр.
С возрастом давление у гипотоников повышается, но при АД 130–140 мм рт. ст. они могут себя почувствовать уже очень плохо. С бывшими гипотониками сосудистые катастрофы случаются именно по этой причине – давление 160 для них может быть как 200 для «обычного» человека.
Поэтому рекомендую в первую очередь обследоваться и исключить заболевания, которые могут привести к понижению давления.
И обязательно введите в свою повседневную практику контрастный душ, другие вегетативные тренировки, плаванье, массаж. И не забывайте пить побольше воды. Особенно летом, в жаркую погоду! И обязательно высыпайтесь.
___________________________________________________________
Вопрос: Подскажите, к какому доктору обратиться: болит тазобедренный сустав слева (отдаёт в колено), иногда невозможно лежать на левой стороне, просыпаюсь от болей ночью.
Такая симптоматика чаще всего говорит о неврологических проблемах, связанных с дегенеративными заболеваниями позвоночника. Корешковый синдром, например, может дать такие симптомы.
Признаком корешкового синдрома является боль по ходу заинтересованного нерва, в данном случае боль локализована в области поясницы, ягодиц и нижних конечностей, что говорит о проблемах в пояснично-крестцовом отделе позвоночника (грыжи межпозвонкового диска, протрузии).
План действий может быть такой:
• Консультация невролога.
• Возможно, невролог назначит обследование – МРТ, рентген.
• Если это действительно симптомы корешкового синдрома, невролог назначит медикаментозную терапию и отправит на реабилитацию к мануальному терапевту и врачу ЛФК. Как правило, в большинстве случаев этого бывает достаточно. Одна из современных методик – кинезиотейпирование.
• Если болевой синдром не проходит – сделают блокаду, если сохранится и после блокады – отправят на консультацию к нейроортопеду для решения вопроса о хирургическом лечении.
• После купирования болевого синдрома – обязательно ежедневно делать суставную гимнастику для профилактики рецидива.
Также есть вероятность, что симптомы связаны с патологией тазобедренного сустава. Невролог это поймет на приеме и отправит на консультацию к травматологу-ортопеду для решения вопроса о выборе метода лечения (консервативное лечение или оперативное).
__________________________________________________________________
Вопрос. У ребенка 6 лет (мальчик) на коже есть пятна коричневого цвета, бородавка на пальце руки (шипичка), гемангиома (с рождения), родинка. К кому нужно обратиться?
В первую очередь нужно показать ребенка онкологу. Лучше – онкологу-дерматологу. Не пугайтесь, так принято, любые новообразования, в том числе доброкачественные, надо показать онкологу и получить заключение.
Методы лечения:
• Пятна коричневого цвета. Обычно их просто наблюдают. Если пятна не меняют цвет, форму и размер – ничего делать не нужно. Часто они проходят самостоятельно бесследно.
• Гемангиома. Врожденные гемангиомы часто поддаются терапии неселективными бета-адреноблокаторами (пропранолол). Ни в коем случае не нужно делать этого самостоятельно, только под наблюдением врача. В некоторых случаях проще и правильнее удалить гемангиому. Это решает хирург совместно с родителями.
• Родинка. Онколог на приеме осмотрит родинку, лучше – с помощью дерматоскопа, и скажет, что нужно делать – наблюдать (скорее всего) или удалять.
• Бородавка (шипичка). Надежные способы лечения:
— электрокоагуляция, метод применим только для поверхностных небольших образований;
— криодеструкция, бескровный метод и не оставляет рубцов;
— лазерное удаление, надежный, малотравматичный метод.
Елена Бобяк
Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции
Источник
Наши нижние конечности испытывают колоссальные нагрузки. Это обеспечение двигательной функции, поддержание тела в вертикальном положении. Нагрузка на ноги увеличивается при лишнем весе и беременности. Поэтому возникновение болевого синдрома в состоянии покоя является тревожным признаком и требует консультации у врача.
Оглавление:
Органы-мишени
Возможные причины болевого синдрома.
Дополнительная симптоматика
Ноющие боли в состоянии покоя
Диагностические мероприятия
Ноет нога от бедра до колена в состоянии покоя: чем лечить?
Профилактика
Органы-мишени
Бедренная часть ноги – это сложная система. И не всегда болевой синдром в этой области четко укажет на место локализации проблемы.
Органы-мишени, заболевания которых могут вызвать неприятные ощущения:
- кожные покровы и подкожная клетчатка;
- костные структуры;
- тазобедренные и коленные суставы;
- крупные сосуды – вены, бедренная артерия;
- крупные нервные узлы, расположенные в копчике;
- периферические нервные волокна.
Кроме этого, при воспалении аппендикса, заболеваниях репродуктивных органов боль может иррадиировать (отдавать) в область бедра.
Важно
Ноющие боли от бедра до колена в состоянии покоя не являются самостоятельным диагностическим признаком, они могут возникать при самых разных заболеваниях. Для постановки диагноза требуется тщательное обследование у специалиста – хирурга, ортопеда или ревматолога.
Возможные причины болевого синдрома
Причин возникновения неприятных ощущений множество. Поэтому пациент должен обратить внимание на характер боли, длительность и развитие сопутствующей симптоматики.
Чаще всего нога от бедра до колена ноет в результате:
- травм различного генеза – переломов, ушибов, растяжений, разрывов мышц и связок, повреждений суставов, в том числе – давних. При смене погоды, переохлаждении неприятные ощущения на поврежденных участках усугубляются;
- воспалительных процессов в мягких тканях, мышечных структурах – миозита, инфицирования подкожного слоя;
- карцином, вторичных опухолей, метастаз из прочих органов и систем;
-
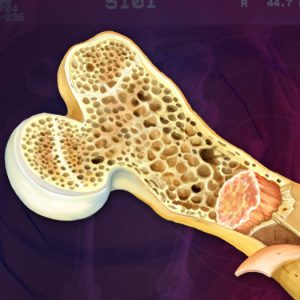 туберкулеза кости;
туберкулеза кости; - остеопороза, связанного с недостатком кальция;
- артрита и артроза тазобедренного сустава различной этиологии;
- заболеваний сосудов – варикоза, тромбоза вен и бедренной артерии, стеноза крупных магистральных сосудов;
- патологии пояснично-копчикового отдела позвоночника – грыжи, воспаления и защемления нервов, деструктивных процессов в позвоночном столбе, опухоли;
- повышенных физических нагрузок и беременности у женщин;
- интенсивного роста детей и подростков.
При попытке понять, отчего ноет нога от бедра до колена в состоянии покоя, нужно уточнение многих деталей. К примеру, определенные виды дискомфорта появляются при движении, другие – в состоянии покоя.
Дополнительная симптоматика
При развитии болевого синдрома следует обратить внимание на дополнительные признаки. Они могут сопровождать и острый процесс, и ноющие боли в состоянии покоя.
Дополнительная симптоматика:
- Отечность – характерна для многих патологий. При остром процессе развивается в кратчайшие сроки, при длительных хронических, сопровождающихся слабовыраженным болевым синдромом – медленно в течение длительного времени. Не появляется при заболеваниях нервной ткани.
- Парестезии, мурашки, зуд – характерны для заболеваний нервной ткани, включая копчиковый отдел позвоночника.
- Ограниченная гиперемия (покраснение) – сопровождает процессы тромбообразования, тромбоэмболии, варикоз.
- Появление выбуханий, опухолей под кожей – карциномы, доброкачественные опухоли.
Ноющие боли в состоянии покоя
Как правило, ноющие боли имеют длительный хронический характер. Они могут развиться спонтанно, без видимых нагрузок, в состоянии покоя.
Возможные диагнозы:
-
 варикоз – боль чаще всего возникает в задней части бедра;
варикоз – боль чаще всего возникает в задней части бедра; - переутомление;
- остеохондроз – результат иррадиирования боли, возникающей в поясничном отделе позвоночника;
- коксартроз или гонартроз – локация боли чуть выше коленного сустава или, при поражении тазобедренного сустава, – в верхней части бедра;
- туннельно-фасциальный синдром – болевой синдром из-за сдавливания нервных волокон, проходящих через широкую бедренную фасцию, может присутствовать и во время движения, и в полном покое.
Диагностические мероприятия
Точно определить, почему ноет нога от бедра до колена в состоянии покоя, может только специалист. При ноющих болях в области бедра показано обращение к терапевту. Именно он выставляет первичный диагноз, и в случае необходимости отправляет на консультацию к узким специалистам – ангиохирургу, флебологу, травматологу, неврологу. При подозрении на опухолевую природу заболевания – к онкологу.
Для подтверждения диагноза могут понадобиться:
- Сбор анамнеза и осмотр – при этом определяется характер боли, его локализация, характер изменений при смене погоды, положении тела, повышении нагрузки.
- Клинические анализы крови.
- УЗИ сосудистой системы.
- Рентгеновские исследования.
- Артериограмма для фиксации движения тока крови в артерии.
- МРТ для осмотра мягких тканей и/или имеющихся опухолей.
Женщинам показан осмотр у гинеколога для исключения патологий репродуктивной сферы, мужчинам – у уролога.
Ноет нога от бедра до колена в состоянии покоя: чем лечить?
Выбор методики лечения зависит от диагноза. В одних случаях требуется госпитализация, проведение хирургического вмешательства. В других – применение таблетированных лекарственных препаратов и амбулаторный режим.
Дополнительно врач назначит:
- ЛФК под руководством инструктора;
- нормализацию питания, снижение веса;
- отказ от вредных привычек, провоцирующих спазм сосудов конечности – курения, алкоголизма;
- массаж, в том числе и самомассаж.
При своевременном обращении в медицинское учреждение в подавляющем числе случаев показана консервативная терапия. Хирургические вмешательства проводятся при тромбоэмболии, варикозе в III–IV степени, артрозе III–IV степени, травмах со смещениями и образовании сколов костных структур.
Профилактика
Болевой синдром проще предупредить, чем лечить.
Рекомендации специалистов звучат следующим образом:
- Ведите активную жизнь, но без избыточных нагрузок.
- Контролируйте массу тела.
- Откажитесь от неудобной обуви и одежды.
- Откажитесь от курения.
- Следите за своим здоровьем, своевременно проводите качественное лечение любых заболеваний – как общесистемных, так и локальных.
И главное! Движение – это жизнь. Даже если вы испытываете боли, но врач рекомендует ходить, выполнять гимнастические упражнения, то это следует делать. Без скрупулезного выполнения рекомендаций специалистов и качественного лечения существует риск утраты двигательной активности, а иногда – и самой конечности.
Гудков Роман, хирург, медицинский обозреватель
28,796 просмотров всего, 2 просмотров сегодня
Загрузка…
Источник
Причины боли в ногах настолько многообразны, что определить их самостоятельно в большинстве случаев невозможно. Безусловно, никто не хочет терять время в очередях к доктору, который отправит нездорового пациента к другому специалисту. Причем кабинет последнего находится в отдаленном районе, а принимает он в строго отведенные часы. Как избежать ненужного хождения, а главное – вылечиться побыстрее?
Участковый врач лечит многие болезни, но далеко не все. Кроме того, некоторые недуги можно выявить только с помощью высокотехнологичного оборудования. А результаты исследований должен расшифровать опытный специалист узкого профиля.
Стоит также отметить, что даже врач не всегда уверен в правильности предварительного диагноза, пока не получит результаты обследования. Поэтому в сомнительных случаях нужно всегда идти к терапевту. Если же симптомы достаточно очевидны (например, при травме), то можно сразу пойти к травматологу.
Возможные причины
Боли в ногах могут быть обусловлены физическим перенапряжением из-за долгой ходьбы, стояния, интенсивных спортивных тренировок. При сидячей работе и в жаркую погоду болезненность возникает к вечеру. Хождение в неудобной, жесткой обуви тоже нередко вызывает дискомфорт в ступнях и голенях.
Перечисленные причины не являются патологическими, поэтому боль достаточно быстро проходит, стоит только отдохнуть.
Заболевания, которые сопровождаются болями в ногах ниже колен, следующие:
- Варикоз, атеросклероз, тромбофлебит.
- Травмы и скелетные деформации (искривление позвоночника, плоскостопие, вальгус).
- Артрит и артроз суставов нижних конечностей.
- Невриты и нейропатии.
- Корешковый синдром при остеохондрозе и межпозвоночных грыжах.
- Туннельный синдром.
Когда надо обращаться к врачу
Идти на прием к доктору нужно при появлении таких симптомов:
- Одна или обе ноги сильно болят в течение нескольких дней.
- Конечности немеют, в них ощущается слабость, постоянный холод или жар.
- Боль отдает в другие части тела – например, в спину.
- Кожные покровы приобрели бледный или синюшный оттенок.
- Ноги постоянно или периодически отекают.
Первый визит – к терапевту
При болях в ногах, возникших по неизвестной причине, лучше сначала обратиться к терапевту. Этот многопрофильный специалист занимается болезнями, не требующими хирургического лечения. Его деятельность не ограничивается какой-то одной системой органов, что отличает терапевта от врачей узких специальностей. В то же время он не может заменить профильного врача, так как имеет другие задачи и возможности.
В обязанности врача-терапевта входит сбор анамнеза: на что жалуется больной, каковы симптомы болезни и общее состояние здоровья. Далее – физикальный осмотр: простукивание, прослушивание, пальпация и определение необходимых методов исследования (анализы крови, рентген и прочее).
После первичной консультации терапевт выписывает направления на обследование, по результатам которого назначает лечение, или выполняет координирующую функцию – перенаправляет к специалисту узкого профиля.
Если боль в ноге вызвана артритом (воспалением суставов) или артрозом (поражением хрящей), то лечащим врачом будет именно терапевт. Исключение может составлять лишь артрит ревматического или подагрического происхождения. Этими заболеваниями занимается врач-ревматолог, однако такой специалист есть далеко не в каждом медицинском учреждении.
Артроз, подагра и ревматический артрит – это хронические патологии. Поэтому пациенты с такими диагнозами должны посещать терапевта 2–4 раза в год.

Читайте также:
Когда нужен ревматолог
Ревматологи специализируются на диагностировании и лечении болезней соединительной ткани. Соединительно-тканную структуру имеет, в частности, костная и хрящевая ткань. Поэтому направление к ревматологу получают пациенты, у которых боль локализуется в области суставов – например, коленного или голеностопного.
К ревматологу обращаются при таких симптомах:
- Тянущая или ноющая боль в ногах, нарастающая после физических нагрузок или отдыха.
- Тугоподвижность в суставах по утрам.
- Отечность и покраснение коленей, бедер или стоп.
- Болезненность в нескольких сочленениях, как правило, симметричных.
- Ограничение амплитуды движений.
- Изменение формы суставов.
Консультация ревматолога особенно необходима тем людям, у которых в семье были или есть случаи ревматических заболеваний. Наследственная предрасположенность является одним из факторов риска развития артрита.
Прогрессирование патологий соединительной ткани при отсутствии лечения может привести к существенному ограничению подвижности и инвалидности. В большинстве случаев такие недуги протекают хронически и регулярно обостряются.
Стоит отметить, что многие симптомы ревматологических болезней очень похожи на проявления кардиологических, желудочно-кишечных, инфекционных, онкологических и ряда других патологий.
Если направление к ревматологу дает врач-терапевт, то он же назначает рентген. Пациент идет на прием уже с готовым снимком, на котором обычно хорошо видны характерные изменения. В сложных случаях может потребоваться проведение МРТ, КТ и лабораторные анализы (кровь и моча).
Травматолог или ортопед?
Травматологи занимаются повреждениями, возникшими в результате травм. Сферой деятельности ортопеда являются врожденные и приобретенные скелетные деформации. Обе эти специальности связаны с поражением опорно-двигательного аппарата и нарушением двигательной функции. Разница лишь в том, что нарушило эту функцию – травма или другая причина. В некоторых поликлиниках прием ведут травматологи-ортопеды.

Методы лечения различных повреждений в травматологии во многом аналогичны ортопедическим методам, поэтому в настоящее время существует специальность «травматолог-ортопед».
Так к какому врачу обратиться, если болят ноги – к травматологу или ортопеду? Травматолог поможет, если произошел ушиб, сдавливание, растяжение и разрыв связок, а также в случае травматического повреждения менисков коленного сустава, перелома и неправильного сращивания костей после него.
Помощь ортопеда нужна при плоскостопии, вальгусной деформации стопы, врожденном вывихе бедра, искривлении позвоночника, защемлении нервных корешков, пяточной шпоре и многих других патологиях.
Жалобы, которые заставляют пациентов посетить травматолога, и причины обращения к ортопеду принципиально разные. Важно одно – наличие или отсутствие связи симптоматики с травмой. К травматологу на прием попасть значительно проще – он примет сразу. До ортопеда пациенты доходят, как правило, уже после консультации терапевта или другого специалиста. Поэтому ему уже известен предварительный диагноз.
Даже в результате обычного ушиба возможны такие последствия, как повреждение связочного аппарата, нервных окончаний, менисков.
Посетить травматолога следует при таких симптомах:
- Боль после удара или падения, нарастающая при любом движении или надавливании.
- Отек и гематома на травмированном участке.
- Визуальное укорочение одной конечности, возникшее после травмы.
- Патологическая подвижность ноги, хруст при ощупывании.
- Деформация сустава или мягких тканей.
- Уплотнение или западение мышц.
- Нога плохо сгибается или разгибается в суставах.
- Нарушена кожная чувствительность.
Если травмы не было, то поводом для обращения к ортопеду являются такие симптомы:
- Тугоподвижность, ограниченность движений в суставах.
- Боль в состоянии покоя или во время движений.
- Заклинивание в суставе, препятствующее сгибанию-разгибанию ноги.
- Нестихающая ломота в области суставов.
- Хруст и щелчки при движениях.
- Быстрая утомляемость ног, особенно от длительной ходьбы или стояния.
- Изменение формы одного или нескольких сочленений.
- Изменение походки, хромота.
Травматолог – это врач «быстрого реагирования»: он определяет характер, тяжесть и локализацию повреждения, а также учитывает общее состояние пациента. Вопрос о методах лечения решается в максимально короткие сроки.
Ортопед сталкивается, преимущественно, с застарелыми, привычными для пациента проблемами. Это связано с тем, что ортопедические патологии развиваются медленно. Поэтому и лечение подбирается только после всестороннего обследования.
Травматологи-ортопеды используют как терапевтические, так и хирургические методы лечения. После устранения причины патологии начинается период реабилитации, в котором принимают участие физиотерапевты, массажисты и инструкторы ЛФК.
Хирург
Основным методом лечения хирургов является операция. Однако этот метод не единственный, поскольку многие заболевания в хирургии лечатся без оперативного вмешательства, но обязательно с участием врача-хирурга.
К этому специалисту люди идут, когда болит нога после серьезной травмы, или имеются открытые раны. Его помощь может также потребоваться при запущенных формах артроза, артрита, варикозного расширения вен. Узконаправленные хирурги занимаются лечением аневризм и пороков развития сосудов.

Ранние стадии варикоза лечатся консервативно врачом-флебологом, при запущенных и прогрессирующих формах показана флебэктомия – удаление патологически измененных вен.
При суставных и сосудистых патологиях к хирургу направляет, как правило, терапевт, флеболог или ревматолог. Показанием к операции в данном случае является нецелесообразность или неэффективность консервативного лечения.
Распространенная проблема, особенно среди лиц пожилого возраста – атеросклероз сосудов нижних конечностей. Опасность этой патологии в ее длительной бессимптомности. Первое, на что обращают внимание больные – быстрая утомляемость и боль при физических нагрузках. Сначала обычно болит одна нога, при этом болевые ощущения распространяются от колена до стопы.
В дальнейшем болят не только икроножные мышцы, но и бедра. Появляются симптомы и в другой ноге – пациенты жалуются на ощущение сжатости и онемения. Характерным признаком является то, что симптоматика практически всегда ярче выражена в одной ноге.
К кому обратиться за помощью, зависит от тяжести симптомов. Хирургическое лечение требуется при высоком риске закупорки артерии тромбом или холестериновой бляшкой. Если отмечается похолодание, бледность, сухость и изъязвление конечностей, нужно обращаться к сосудистому хирургу, которого называют ангиохирургом.
Невролог
В компетенцию врача-невролога входит диагностика и лечение болезней нервной системы. Поводом для обращения к данному специалисту служит боль, расстройство чувствительности и снижение двигательной активности нижних конечностей.
Когда болят ноги, можно предположить защемление спинномозговых нервов, иннервирующих конечности или нервных стволов, расположенных в самих конечностях. Причиной зачастую выступает остеохондроз и другие болезни позвоночника: грыжи, протрузии, смещения и костные разрастания позвоночных костей.
Боль в ногах при неврологических патологиях часто отдает (иррадиирует) в область поясницы. При этом болеть может часть ноги или вся конечность от бедра до стопы.
Дерматолог
Визит к дерматологу необходим при поражении кожных покровов: появлении сыпи, зуда, пигментации и др. Этот специалист выявляет и лечит следующие заболевания:
- Гнойничковые – фурункулы, карбункулы, импетиго, рожистое воспаление.
- Грибковые (микозы) – микроспорию, кандидоз.
- Вирусные – герпес, ВПЧ (вирус папилломы человека).
- Паразитарные – чесотку, педикулез.
- Все разновидности лишая.
- Аллергический и контактный дерматит (возникший от трения, давления, воздействия высоких или низких температур, облучения, электрического тока).
- Новообразования – липомы, гемангиомы и прочее.
Самое важное
Боль в ногах может вызывать поражение позвоночника, суставов, артерий или мышц. Наиболее часто такой симптом связан с болезнями сосудов и нарушением оттока венозной крови, что приводит к повышению давления в этих сосудах. Из-за венозного застоя повреждаются нервные окончания, что и провоцирует болевой синдром. Таким образом развивается варикозная болезнь.
Уплотнение сосудистой стенки приводит к развитию атеросклероза – еще одной часто диагностируемой патологии. На третьем месте по распространенности находятся заболевания позвоночника, на фоне которых появляются иррадиирующие (отдающие) в ноги боли. Спина при этом болит не всегда.
Болезни суставов – артриты и артрозы – тоже не являются редкостью. Если артроз поражает в основном людей старшего поколения, то артриты встречаются в молодом и даже детском возрасте.
Подавляющее большинство патологий хорошо поддается лечению на ранних стадиях, тогда как запущенные формы зачастую требуют оперативного вмешательства. Именно поэтому не стоит ждать, пока «пройдет само», а обратиться к врачу при первых признаках заболевания. Будьте здоровы!
Источник