Болит нога сидалищный нерв
Болит седалищный нерв – с такой ситуацией сталкивается более 68% людей, имеющих проблемы с поясницей. Каковы причины возникновения болей и можно ли спутать симптомы этой патологии с какой-либо другой? Правильно выбранные методы терапии помогут избавиться от страданий и не допустить осложнений.
Важная информация о проблеме
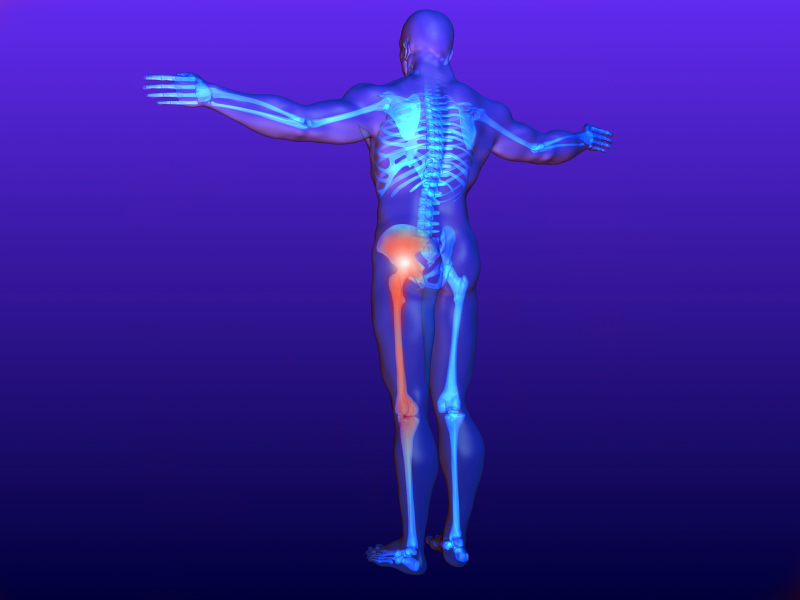
Седалищный нерв, проходящий от поясничных позвонков через тазовую полость до фаланг пальцев стоп, при любой патологии вызывает настоящие мучения.
В Международной Классификации Болезней поражениям седалищного нерва присвоен код G57.0, где также зафиксированы патологии, ведущие к защемлению или воспалению нервных волокон – ишиас или радикулопатия.
Причины
На вопрос, почему болит седалищный нерв, есть несколько ответов, при этом они не исключают, что заболеть и страдать от возникновения мучений может человек, не имеющих никаких дегенеративных заболеваний позвоночника.
Первопричина страданий – компрессия нерва расположенными около него тканями и последующее его воспаление. К этому могут привести такие причины:
- остеохондроз, межпозвоночные грыжи;
- травмы поясничного отдела;
- физические нагрузки;
- переохлаждение;
- инфекционные процессы.
Нарушение нормальной циркуляции крови и заболевания, связанные с изменением гормонального фона могут поспособствовать обострению любых заболеваний, которые и приведут к защемлению.
Для справки! По статистике на 30% чаще боль в седалищном нерве встречается у женщин, при этом в 60% случаев нерв может болеть во время беременности или сразу после родов.
Беременные страдают от ишиаса, поскольку на поясницу идет постоянная нагрузка. Но часты случаи, когда будущие мамочки без труда переносят беременность, а в момент родов, когда через родовые пути идет плод, и тазовые кости несколько отклоняются от обычного местонахождения в скелете, или происходит спазм мышц, новоиспеченная мамочка вместе со счастьем материнства получает неимоверную боль в ягодичной или поясничной области.
Признаки
Боли при воспалении седалищного нерва или его защемлении в первые дни только в редких случаях остаются незамеченными. Чаще такая ситуация отмечается у беременных, они путают болезнь нерва с болями в пояснице от постоянно растущей нагрузки.
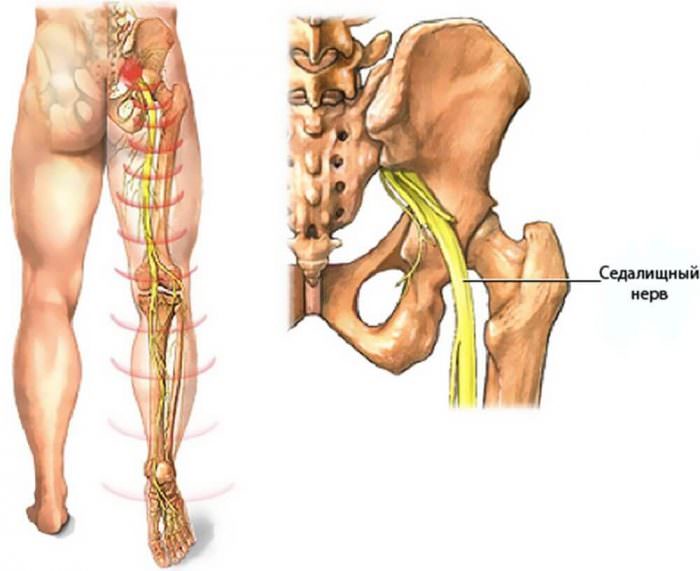
Многие не знают, где болит при такой патологии. Обычно приходит резкая, жгучая боль по ходу седалищного нерва – от низа спины в ягодичную область и по одному из ответвлений в ногу. Возможно распространение болей на обе конечности.
Есть и другие симптомы:
- ощущение покалывания, пощипывания по задней области ног;
- онемение бедренной области, стоп, ягодиц;
- мышечная слабость;
- чрезмерная потливость ног.
Признаки с каждым днем нарастают, седалищный нерв болит сильнее при нахождении человека в одной позе, чтобы немного снизить мучения ему приходится постоянно отводить бедро наружу. Если нерв воспаляется, к симптомам прибавляется покраснение и увеличение местной температуры в области поражения.
Иногда нерв перестает болеть самостоятельно через 7-10 дней, но в большинстве случаев патология только развивается, и при неправильном лечении или его отсутствии приведет к таким симптомам:
- нарушение походки;
- появление нарывов на стопе;
- невозможность сгибать пальцы ног;
- недержание.
Как долго будут продолжаться такие страдания, зависит от человека – если он не обратиться за помощью к специалистам и будет справляться с болью собственными силами, ишиас перейдет в хроническую форму и при малейшем изменении в организме боль будет приходить вновь. В таком случае человек лишь оттягивает визит к врачу и приходит на прием только тогда, когда терпеть уже нет мочи.
Методы терапии
На вопросы о том, что делать, когда болит седалищный нерв, как лечить определенного пациента, может ответить только невропатолог. Лечение подбирается в зависимости от состояния организма, например, беременным или кормящим мамам нельзя принимать спасительные сильные обезболивающие.
В первые дни после обращения в больницу пациенту показан постельный режим, возможно применение эластичных повязок на зону поражения для снятия воспаления. Помимо основных методов лечения седалищного нерва проводят терапию заболеваний, приведших к защемлению, если таковые имеются.
Лекарства от боли
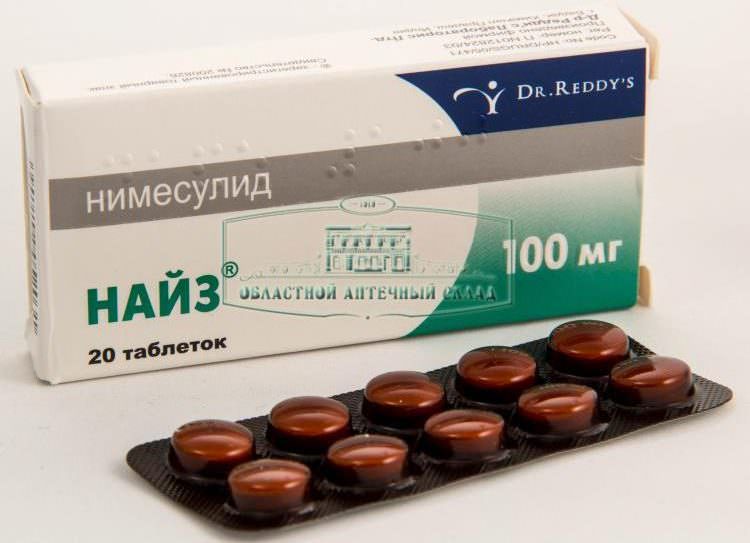
Медикаменты позволяют быстро избавить от болевых ощущений, снизить или полностью убрать воспаление. Для обезболивания применяют блокады с Новокаином или кортикостероидами, если нет противопоказаний к ним, а также инъекции внутримышечно или эпидурально с НПВС.
Нестероидные препараты применяют такие:
- Диклофенак;
- Индометацин;
- Найз.
Если пациентка – беременная или кормящая мать, в качестве обезболивания разрешают применять небольшие дозы Ибупрофена или Парацетомола.
Снизить боли помогут миорелаксанты, если причина в спазме мышц. Применяют такие препараты:
- Мидокалм;
- Баклофен;
- Баклосан.
Применять эти лекарства необходимо строго по указанному курсу и дозировке, беременным и кормящим прием запрещен. В качестве расслабляющих мышцы средств в период беременности и кормления предлагаются витамины группы В и никотиновая кислота в малых дозах.
Для справки! Применяют препараты, ускоряющие кровообращение, для того, чтобы восстановленный метаболизм помог справится организму с патологией.
Рефлексотерапия и физиотерапия
Воздействие на тело физических тел всегда благоприятно сказывается на состоянии здоровья пациента. Физиопроцедуры помогут восстановить метаболизм и избавиться от боли. Применяют следующие методы:
- магнитотерапия;
- вытяжение;
- ультразвук.
Применяют и электрофорез в первые дни лечения для повышения эффективности лекарственных препаратов.
Рефлексотерапия – воздействие на определенные точки тела, может поспособствовать разблокировке седалищного нерва. Применяют такие виды рефлексотерапии:
- гирудотерапия;
- иглоукалывание;
- точечный массаж.
Выполнять такие процедуры должен только профессионал.

Физические упражнения
Лечебные комплексы физкультуры – спасение для тех, кому противопоказаны лекарства. С помощью упражнений можно добиться таких результатов:
- ликвидация мышечных спазмов;
- восстановление кровообращения;
- уменьшение болей и воспаления.
Некоторые упражнения, если компрессия произошла из-за спазмов мышц, могут быстро устранить боли.
О целесообразности применения того или иного комплекса упражнений нужно спросить врача, поскольку в некоторых случаях, например, при межпозвоночной грыже, упражнения могут быть противопоказаны.
В комплексе представлены такие действия:
- Сидя на полу с согнутыми в коленях ногами выполнять своеобразную ходьбу на ягодицах.
- Вытянуть одну ногу вперед. Другую, согнутую в колене, подвести к верхней области бедра вытянутой ноги (руками можно помогать).
- Ноги развести в бедре, соединить стопы. Ступню подводить к туловищу или голове, руками можно помогать.
- В том же положении положить руки на стопы и упереться в них.
- Встать на колени, руками и туловищем стремиться влево и вправо.
- Из положения на коленях одну ногу выпрямить и выставить назад, опору перенести на согнутое колено. Наклонить туловище вперед к колену, выпрямленную ногу отвести в сторону насколько возможно.
Завершить комплекс необходимо с помощью позы – человек сидит на коленях, туловище наклонено вперед, руки направлены вперед, при этом необходимо максимально расслабиться.
Каждое упражнение необходимо выполнить по 5-8 раз. Лучше всего начинать любые комплексы с расслабляющего массажа, его можно произвести самостоятельно руками или массажером.
Боли в седалищном нерве – серьезная проблема, мешающая радоваться жизни. При первых признаках патологии необходимо немедленно обратиться за помощью к специалистам, самолечение может серьезно усугубить проблему.
Источник
Острые простреливающие, жгучие или тянущие боли в нижних конечностях, их онемение или потеря двигательных функций – эти симптомы знакомы многим из тех, кому за 40. Очень часто причина состояния заключается в воспалении седалищного нерва (ишиасе). Что же это за болезнь, и как следует проводить ее лечение?
Описание болезни
Седалищные нервы – самые толстые и длинные во всем организме. Они выходят из спинного мозга и идут вплоть до нижних частей ног. В районе колена седалищный нерв разделяется на две части, одна из которых отвечает за иннервацию голени, другая – за иннервацию стопы. Седалищные нервы также обеспечивают иннервацию органов малого таза. Они отвечают как за чувствительность, так и двигательные функции мышц ног.
Если болезнь затрагивает данные нервы, то она начинает проявляться различными симптомами – болью, отеками, потерей чувствительности ног.
Болезнь преимущественно поражает пожилых людей и людей среднего возраста. Считается, что ей страдают 10% людей старше 40 лет. Однако в последнее время болезнь изрядно помолодела. Сейчас не редкость встретить 20-30 летних людей, а то и подростков, страдающих болями, вызванными ишиасом.
Симптомы
Основным признаком заболевания является боль. В первой фазе воспаления седалищного нерва обычно ощущается боль в области поясницы. В дальнейшем болевой синдром может распространяться вниз по ноге – к задней поверхности бедра, голени, стопе и пальцам.
Боль при поражении нерва может иметь разнообразный характер – быть ноющей, жгучей, колющей, стреляющей, резкой или тупой. Иногда она разливается по всей поверхности ноги, а иногда может наблюдаться лишь в ее отдельной части. Время от времени боль может проходить, но спустя небольшой период времени снова возвращаться. Обычно боль затрагивает лишь одну ногу, однако во многих случаях может наблюдаться и в обеих ногах. Замечено, что у женщин чаще всего страдает правая нога, а у мужчин – левая.
Разница в характере боли зачастую может объясняться тем, какие слои нервов поражены воспалением – внешние или внутренние. В первом случае боль называется дизестезической, во втором – трункальной. Дизестезическая боль возникает благодаря воспалению малых нервных волокон. Она описывается больными, как стреляющая и саднящая, колющая и жгучая, напоминающая удар электрического тока.
Трункальный тип боли возникает в результате компрессии спинномозговых корешков (например, из-за остеохондроза), при некоторых нейропатиях. Такой тип боли – давящий, тянущий, ноющий и ломящий.
Кроме боли, встречаются и ряд других признаков воспаления седалищного нерва. Это онемение ног, жжение, бегание мурашек. Иногда наблюдаются набор таких признаков воспаления, как отеки ног, чрезмерная потливость стоп или, наоборот, отсутствие потоотделения, покраснение кожи. Возможен такой симптом, как повышение температуры тела в месте поражения, или же, наоборот, его цианоз и похолодание.
Осложнения ишиаса
Если лечение патологии проводилось неверно или вообще не проводилось, то это может привести к различным осложнениям. Результатом воспаления может быть скованность в движениях при ходьбе, нарушение походки, невозможность некоторых движений пальцами ног или стопой. Например, часто больные ишиасом не способны встать на носки или пятки. В тяжелых случаях воспаления больной теряет возможность вставать на ноги, ходить или сидеть. Острый болевой синдром может привести к неврозам, стрессам, обморокам, бессоннице. Также возможна атрофия некоторых мышц ноги. Если повреждены нервные отростки, обеспечивающие функциональность органов малого таза, то могут наблюдаться нарушения мочеиспускания и дефекации.
Причины заболевания
Лечение болезни осуществляется таким образом, чтобы устранить ее причины или же свести к минимуму их воздействие на нерв. Существует несколько разновидностей непосредственных предпосылок болезни:
- воспалительный процесс в нервном волокне;
- ущемление корешков седалищного нерва в позвоночном столбе;
- защемление седалищного нерва при мышечном спазме, прежде всего, спазме грушевидной или большой ягодичной мышцы.
Характер боли при этих разновидностях ишиаса обычно несколько отличается.
Какие дополнительные факторы могут быть ответственны за защемление седалищного нерва либо за воспалительную патологию седалищного нерва:
- переохлаждение или перегрев организма ;
- стрессы;
- заболевания позвоночника, приводящие к воспалению или защемлению нервов (остеохондроз, грыжи дисков, артрит, костные разрастания вокруг позвоночника, смещения позвонковых дисков);
- травмы позвоночника;
- инфекционные заболевания (грипп, ОРЗ, опоясывающий лишай, туберкулез);
- поднятия тяжестей;
- сидячая работа, малоподвижный образ жизни;
- алкоголизм;
- отравления тяжелыми металлами;
- подагра;
- сахарный диабет;
- беременность.
Во многих случаях за воспалением стоит сочетание нескольких факторов.
Повышен риск заболевания седалищного нерва у представителей некоторых профессий, например, фермеров, водителей, операторов станков, у тех, кто не имеет удобного рабочего места, у курящих людей.
Болезнь может развиваться либо мгновенно (в случае травм), либо постепенно прогрессировать (при постоянной тяжелой работе, усугублении сопутствующих заболеваний, например, остеохондроза, артрита, развитии инфекционного процесса).
Защемление седалищного нерва
Защемление седалищного нерва – это одна из разновидностей ишиаса, которое иногда отделяют от собственно воспаления нервного волокна. Это явление может происходить в случае спазмов мышц, между которыми проходит нерв, что приводит к его защемлению. Либо же предпосылкой явления может быть защемление корешков нервов в позвоночном столбе. Ишиас в большинстве случаев вызывается именно защемлением нервного волокна.
Диагностика ишиаса
Пациент может долгое время жить с умеренными симптомами ишиаса, небольшой болью в ногах или пояснице, и не обращаться к врачу. Такую позицию можно понять, ведь, с одной стороны, болезнь вроде бы не угрожает жизни, хотя и доставляет немало неприятностей. Однако лечение болезни необходимо, ведь при прогрессировании она может приводить к инвалидности. Кроме того, внезапные приступы боли могут свидетельствовать о более серьезных проблемах, а не только о защемлении нервов. Схожие признаки могут наблюдаться, например, при травмах позвоночника, наличии новообразований.
При постановке диагноза (ишиас), от данной болезни следует отделять болевой синдром, вызванный опухолями позвоночника, миеломной болезнью, болезнью Бехтерева, спондилитом.
При наличии симптомов, напоминающих ишиас, следует обратиться к невропатологу.
Обследование больного начинается со сбора информации о симптомах, характере боли, анамнезе. Для ишиаса характерно наличие нескольких определяющих диагностических синдромов:
- синдром Легаса,
- синдром Сикара,
- синдром посадки.
Синдром Сикара заключается в том, что больному трудно согнуть стопу в тыльном направлении из-за усиления боли в ноге. При синдроме Легаса пациенту трудно поднять ногу в положении лежа на спине. Синдром посадки заключается в том, что пациенту трудно сесть с разогнутой ногой.
Самые часто используемые диагностические процедуры при ишиасе – УЗИ, МРТ, КТ, рентген. С их помощью определяется степень защемления корешков или распространения воспалительного процесса. Самой безопасной процедурой является УЗИ, поскольку во время ее не происходит облучения организма. Однако для большей информативности может понадобиться проведение компьютерной томографии. Какую процедуру выбрать – этот вопрос находится в компетенции лечащего врача.
Как лечить воспаление седалищного нерва
Лечение может включать как медикаментозные, так и немедикаментозные методы. Методика лечения зависит от того, насколько далеко зашло заболевание, в чем заключается его исходная причина – обусловлено ли оно защемлением нервного волокна либо его воспалением. Не исключены и хирургические методы лечения патологии нерва. Они проводятся в том случае, если консервативные методы лечения не привели к успеху.
В число немедикаментозных методов терапии входят:
- физиотерапия,
- массаж,
- лечебная физкультура,
- занятия на тренажерах,
- водолечение.
Нетрадиционные, но хорошо себя зарекомендовавшие себя при ишиасе методы лечения:
- мануальная терапия,
- баночный массаж,
- точечный массаж,
- иглоукалывание (рефлексотерапия),
- озонотерапия,
- гирудотерапия (лечение пиявками),
- грязелечение.
Чем лечить воспаление седалищного нерва: медикаментозное лечение
Тем не менее, лечение ишиаса медикаментозными методами остается основным.
Основные группы препаратов, применяемые при медикаментозном лечении ишиаса.
| Тип | Принцип воздействия | Примеры препаратов |
| витамины и витаминные комплексы | улучшение функционирования нервной системы | комбилипен, мильгамма, витамины группы В |
| миорелаксанты и спазмолитики | снятие спазмов мышц | корисопродол, мидокалм, дротаверин, папаверин |
| глюкокортикостероиды | противодействие воспалительным процессам, снятие боли | дексаметазон, преднизолон |
| нестероидные противовоспалительные средства (НПВП) | противодействие воспалительным процессам, снятие боли | ибупрофен, индометацин, диклофенак, фенилбутазон, лорноксикам, ортофен, напроксен |
| анальгетики | снятие боли | кеторолак, парацетамол, морфин, трамадол |
Следует отметит, что, хотя глюкокортикостероиды используются для той же цели, что и НПВП, методика их применения значительно отличается от методики применения последних. Симптоматическое лечение стероидными препаратами можно осуществлять лишь под контролем врача. То же самое можно сказать и про наркотические средства для облегчения болей (морфин, трамадол).
Больному в отдельных случаях могут быть назначены препараты из разных категорий.
Чаще всего используются местные формы препаратов – в виде кремов и мазей. При острой форме болезни, при сильных болях, некоторые обезболивающие и противовоспалительные препараты, а также витаминные комплексы могут вводиться парентерально.
Если возникает необходимость в использовании таблетированных форм препаратов, то перед их применением лучше всего проконсультироваться с врачом. Ведь многие НПВП известны своими побочными явлениями. В частности, они могут негативно воздействовать на ЖКТ, вызывать язвы и кровотечения, особенно при длительном применении. Поэтому НПВП обычно принимают лишь в период острой фазы болезни, когда необходимо эффективно бороться с болью. Максимальный срок их приема варьируется от 5 до 14 дней, в зависимости от препарата.
Нередко при ишиасе применяются и народные средства – настойки из трав (чистотел, горький перец, алоэ), мед, пчелиный воск, мази из конского каштана. Они прекрасно снимают боли и воспалительные процессы. Однако лечиться подобным образом можно лишь в том случае, если диагноз точно установлен врачом. Оказывают пользу при заболевании и ванны с лечебными экстрактами, например, хвойным.
Диета при заболевании седалищного нерва
Режим питания при ишиасе должен быть организован таким образом, чтобы не происходила бы перегрузка желудочно-кишечного тракта. Лучше всего принимать пищу 5-6 раз в день, но понемногу. Рацион в обязательном порядке должен включать клетчатку, магний, кальций, железо, витамины А, С, Е.
Кальций в большом количестве содержится в рыбе и морепродуктах, в молочных продуктах, печени орехах. Магний можно найти в бобовых, фисташках, авокадо. Из рациона следует убрать соленые, острые и жирные продукты, легкие углеводы, способствующие быстрому набору лишнего веса.
Физиотерапия
Высокую эффективность при ишиасе продемонстрировал метод физиотерапии. Он заключается в воздействии на пораженный нерв или ткани мышц при помощи различных физических факторов – электрического тока различной частоты, ультразвука, магнитного поля, лазерного и ультрафиолетового излучения. Физиотерапия улучшает кровообращение в пораженном месте, снимает отеки и боли. При помощи одной из разновидностей физиотерапии – электрофореза, в организм могут вводиться различные препараты – спазмолитики, миорелаксанты, противовоспалительные средства. Физиотерапия может проводиться как в период обострения, так и в период ремиссии заболевания. Необходимую процедуру назначает врач.
Лечебная физкультура
В период обострения заболевания физические упражнения противопоказаны – они могут лишь усугубить состояние больного, усилить боли. Однако в период ремиссий, то есть, когда болевой синдром стихает, многие упражнения будут полезны. Особенно в том случае, если ишиас вызван проблемами с мышцами или позвоночником. Например, это вращательные движения тазом, езда лежа на велосипеде, растяжки, ходьба на ягодицах по полу. Хотя конкретный комплекс упражнений должен подсказать лечащий врач.
Особенности лечения при обострении заболевания седалищного нерва и в периоды ремиссии
В острый период заболевания, когда усиливаются болевые ощущения, пациенту показан постельный режим, а физические нагрузки противопоказаны. Лежать следует на твердом основании. В период ремиссии, наоборот, рекомендуется выполнять физические упражнения. Особенно это касается тех случаев, когда первопричиной ишиаса является остеохондроз.
Можно ли снимать боли при помощи тепла? Это во многом зависит от первопричины болезни. Некоторым больным помогает ношение теплых вещей и носков, укутывание ног, прикладывание грелки к больному месту. Другим, наоборот, помогает лишь холод.
Больным в период ремиссий показано санаторно-курортное лечение, прежде всего, на курортах с лечебными грязями. Также эффективны радоновые, сероводородные ванны.
Еще один эффективный способ борьбы с болезнью седалищного нерва в период ремиссии – водолечение, плавание в бассейне. Этот метод можно считать разновидностью лечебной гимнастики, поскольку вода облегчает движения больного, снимает спазмы, способствует разгрузке позвоночника.
Профилактика заболеваний седалищного нерва
После того, как ишиас в первый раз заявит о себе, он с трудом поддается лечению. Да и полное излечение от данного синдрома вряд ли возможно. Однако вполне реально не допустить возникновения данной болезни, а если она все же дала, о себе знать, то сделать так, чтобы она не проявлялась в виде острых болей. Для этой цели необходимо соблюдать несколько правил:
- не переохлаждаться;
- следить за своим здоровьем, вовремя лечить инфекционные заболевания;
- не перенапрягаться;
- избегать механических травм спины и позвоночника;
- избегать стрессов, ведь ишиас нередко может быть следствием неврозов.
Ишиас нередко связан с болезнями позвоночника, поэтому необходимо заботиться о том, чтобы спине всегда было комфортно, чтобы при сидении не возникали бы болевые ощущения. Необходимо оборудовать место сна так, чтобы позвоночник находился бы на жестком основании. Также, если у больного сидячая работа, то следует заботиться о том, чтобы при сидении на стуле не происходил бы чрезмерный изгиб позвоночника, следить за своей осанкой. После 60-90 минут работы за столом необходимо делать перерыв и выполнять простейшие упражнения, позволяющие размять мышцы ног и спины.
Источник


