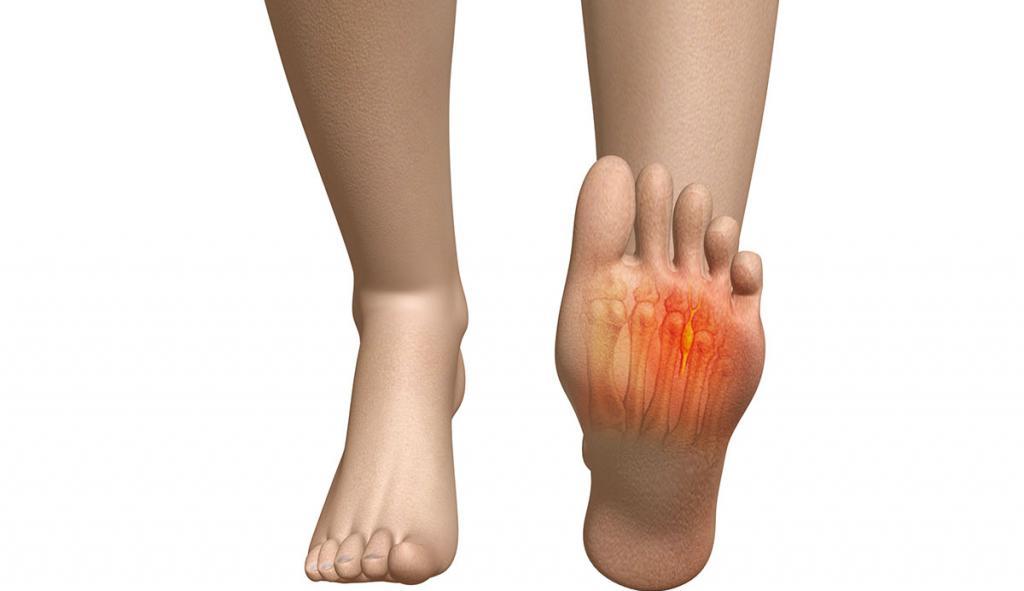
Болит нога внизу икроножной мышцы
Боль в мышцах – это распространённое явление, которое создаёт определённый дискомфорт. Существует много причин, которые приводят к воспалению в икроножной мышце. В любом случае необходимо знать, почему болит нога и как её лечить.
Причины появления боли в мышце
Икроножная голень человека состоит из мышц – поверхностной икроножной и глубокой камбаловидной. Они объединяются в ахиллово сухожилие и прикреплены к пяточной кости. Мышцы необходимы для движения стопы, поддержки тела при ходьбе, беге.
Снабжение кровью в этой области происходит по артериям, которые берут начало из подколенной артерии. Венозный отток происходит по венам, которые сопровождают артерии. Ткани связаны с ЦНС нервными клетками, которые расположены в большеберцовом нерве.
Болит икроножная мышца на ноге – это, прежде всего, причины, которые повлияли на кровеносные сосуды, нервы или ткани, расположенные вокруг. Любые повреждения в этих областях могут привести к боли. Существует множество возможных диагнозов, от мышечного напряжения до разрыва или образования сгустков крови в глубоких венах ноги.
На сегодняшний день основные нарушения, происходящие в икроножной мышце, классифицируются по нескольким направлениям:
- Хроническая или острая венозная недостаточность. При хронической форме происходит растяжение стенок вен избытком крови, когда нарушен её отток. В острой стадии происходит тромбоз глубоких вен голени.

- Артериальная хроническая или острая недостаточность. Хронический процесс развивается как следствие постепенной закупорки артерий. Это происходит под влиянием атеросклеротических или аутоиммунно-воспалительных процессов. Мышцы испытывают кислородное голодание, при этом в них накапливаются кислые продукты, которые способствуют развитию болей. Острая артериальная недостаточность происходит при внезапной закупорке артерий.
- Остеохондроз. В основе болей лежит корешковое сдавливание спинномозгового нерва.
- Множественное поражение периферических нервов. Происходит как следствие сахарного диабета, хронического алкоголизма.
- Патологии в коленных суставах. К ним относятся остеоартроз, киста Бейкера.
- Аутоиммунные воспалительные процессы, происходящие в мышечной ткани. Боли возникают как следствие заболеваний: дерматомиозит, полимиозит.
- Миозит. Нередко возникает на фоне онкологических, паразитарных заболеваний.
- Фибромиалгия. Аутоиммунное расстройство мышечной ткани.
- Перенапряжение, растяжение, разрывы мышечных волокон.
Возможные заболевания
Болит икроножная мышца на ноге – это чаще всего происходит от её напряжения, которое выражается в покалывании или онемении. Этот дискомфорт легко устраняется и не имеет серьёзных последствий. Сложные заболевания вызывают интенсивные, постоянные или приступообразные боли, чувство скованности, изменения плотности мышцы.
Возможные причины болей, связанные с травмами:
- Перенапряжение средней икроножной мышцы. Возникает при активной физической нагрузке, выражается появлением синяков, отёков в задней части ноги, которые долго не проходят.
- Разрыв подошвенной мышцы. Боль может быть лёгкой, умеренной, сопровождаться отёком.
- Повреждение ахиллова сухожилия. Тендинит сухожилия часто развивается у спортсменов. Полный разрыв считается сложной травмой. Воспалительный процесс в этой области нередко происходит по причине артрита или старения организма. Боль начинается в икре выше пятки, сопровождается скованностью, усиливается при подъёме или беге.
- Подколенная киста. Возникает как результат разрыва хряща или следствие артрита.
- Икроножные судороги. Непроизвольные сокращения, спазмы часто происходят в ночное время, боли могут быть слабыми, сильными. Возникают по множественным причинам, чаще из-за физических нагрузок, приёма определённых лекарств или заболеваний печени.
- Рабдомиолиз. Разрушение мышечных волокон вследствие повреждения мышц. Волокна попадают в кровоток, что приводит к почечной недостаточности.
Заболевания, имеющие воспалительные, дегенеративные причины:
- Диабетическая невропатия. Повреждения нервов является результатом длительного воздействия повышенного уровня глюкозы, вследствие чего повреждаются в первую очередь периферические нервы. Это приводит к частым травмам, воспалительным процессам.
- Ревматоидный артрит. Заболевание характеризуется воспалением и опуханием суставов, что приводит к боли, отёкам. Дискомфорт в икрах усиливается по утрам, после длительного отдыха.
- Варикозное расширение вен. Кровь, идущая от тканей к сердцу, может накапливаться в венах и вызывать отёк. В результате ослабленные или повреждённые венозные клапаны перестают выполнять свои функции, что приводит к застою крови в нижних конечностях.

- Миозит. Развивается при инфекционных и паразитарных заболеваниях. Боли сопровождаются судорогами, постепенной мышечной атрофией.
Сердечно-сосудистые причины возникновения болей в икрах:
- Тромбоз глубоких вен. Характеризуется образованием венозных тромбов в нижних конечностях, покраснением отдельных участков кожи, отёком. В редких случаях сгусток крови может попасть в лёгкие и затруднить кровоток, при этом наступает тромбоэмболия лёгочной артерии.
- Заболевание периферических артерий или облитерирующий эндартериит. Воспалительное заболевание, при котором поражаются артерии нижних конечностей. Для заболевания характерно появление болей при ходьбе, затем в состоянии покоя, и в итоге развитие некроза тканей.
Диагностика
Для определения причин возникших болей врач составляет план диагностических тестов:
- ЭКГ;
- УЗИ сосудов (при тромбозе глубоких вен);
 Когда болит икроножная мышца и имеет место варикоз, нужно делать допплерографию
Когда болит икроножная мышца и имеет место варикоз, нужно делать допплерографию - анализ крови и мочи;
- рентгенограмма;
- МРТ, КТ (в случае необходимости):
- суставная пункция (по необходимости).
Когда необходимо обратиться к врачу
Икроножные мышцы считаются самыми выносливыми у человека. Если появляются определённые признаки, сопровождающиеся болью в ноге, то следует обратиться к врачу:
- бледнеет кожный покров;
- появилось ощущение холода в икре;
- покраснение и повышенная температура в области голени;
- боль при ходьбе, по утрам;
- отёк голени;
- одышка, затруднённое дыхание.
Многие из симптомов требуют неотложной помощи. Для получения её следует обратиться к терапевту или ортопеду. После исследований врач может перенаправить больного к врачу-флебологу. В случае разрывов, травм обращаться следует к травматологу.
Профилактика
Общие профилактические меры, предупреждающие возникновение мышечных болей:
- Исключить употребление табака и ограничить количество алкоголя.
- Перед физической нагрузкой всегда делать разминки, растяжки.
- Пить больше воды в течение дня.
- Тренировать ноги, используя для этого пешие прогулки.
- Поддерживать здоровый вес.
- Держать под контролем уровень холестерина и сахара в организме.

- Есть продукты с высоким содержанием калия: бананы, куриное мясо.
- Повышать употребление витамина В, фолиевой кислоты. С их помощью снижается уровень гомоцистеина, аминокислоты, которая влияет на развитие сердечных заболеваний. Фолиевая кислота содержится в продуктах: шпинате, апельсиновом соке, брокколи.
- Людям, страдающим от диабета, следует беречь ноги: ежедневно мыть, хорошо просушивать, проверять на наличие травм и предотвращать их. Любые незначительные травмы могут привести к серьёзным проблемам, поскольку при этой болезни нарушено кровообращение.
Методы лечения
Болит икроножная мышца на ноге – это не повод самостоятельно подбирать медикаменты. Многие препараты, особенно при недостаточной свертываемости крови у человека, могут вызвать кровотечение. Например, лекарства на основе гепарина, часто назначаемые при тромбозах.
Терапия, выбранная врачом, обусловлена всегда причинами, вызвавшими боли в мышцах. Как правило, она всегда консервативна, лишь в редких случаях требуется оперативное вмешательство.
Меры, принимаемые для лечения:
- назначаются препараты, улучшающие кровообращение;
- используются средства, подавляющие воспалительный процесс;
- назначаются медикаменты для снятия боли и отёка;
- выводятся токсины из организма;
- предлагаются мероприятия для укрепления связочного аппарата мышц.
Лекарственные препараты
Все препараты классифицируются по целям применения и причинам для их использования. Правильные дозы для каждого больного должен определить врач.
| Препараты | Наименование | Как принимать | Цены в руб. |
| Флеботропные (венотоники) | Детралекс | Суточная доза – не более 2 таб. | 600 |
| Флебодиа 600 | Назначается лечащим врачом, принимается не более 1 таб. в сутки | 500 | |
| Венорутон | 300 мг разделяется на 3-кратный приём в сутки, после 2 недель, доза уменьшается | 700 | |
| Нестероидные (при миозитах) | Диклофенак | 2–3 раза в день по 25–50 мг, максимум 150 мг в день | 20 |
| Ибуклин | По 1–2 таб. 2–3 раза за сутки | 100 | |
| Амоксиклав (в случае бактериальной инфекции) | Принимается по схемам, назначенным лечащим врачом в зависимости от сложности течения инфекции | 80 | |
| Анальгетики | Седальгин | По 1 таб. от одного до 3 раз в день | 200 |
| Кетанов | Разовая доза 10 мг, не более 4 раз в день | 100 | |
| Согревающие мази | Финалгон | 0,5–1 см мази на воспаленный участок | 250 |
| Випросал | 1-2 ч. л. одноразово | 200 | |
| Найз (при сильных болях) | Втирают тонким слоем до 4 раз в день, не более 30 г в сутки | 230 | |
| Кортикостероиды | Преднизолон (при дистрофии мышц) | Доза рассчитывается врачом для острых состояний и обычных | 25 |
| Ортофеновая мазь | Наносят тонким слоем по 2–4 г мази от 3 до 4 раз в сутки | 80 |


Нередко к болям в мышцах приводит неудобное положение, сохраняющееся в течение длительного времени. За этот период в мышцах накапливается молочная кислота, которая и создает болевой эффект. Для устранения этой причины применяются согревающие мази и гели.
Дефицит витаминов и микроэлементов: калия, витамина Д, магния приводят к судорогам в икроножных мышцах, болям, которые возникают в ночное и вечернее время. Для укрепления мышц проводятся упражнения для ног и приём комплексных витаминных добавок.
Народные методы
Семена конского каштана, содержат эсцин, помогающий повысить тонус венозных стенок, предотвращающий развитие тромбов.
Плоды боярышника содержат кофейную, хлорогеновую кислоты, дубильные вещества, холин, действующие как нейропротекторы.
Из семян конского каштана, плодов боярышника, готовятся настойки:
- Плоды, семена измельчают в блендере. На 100 г семян добавляют 1 л спирта (70%). Настаивают в течение 7–8 дней в тёмном месте. Принимают предварительно процеженный раствор ежедневно по 10–12 капель.
Ягоды шиповника. Регулируют липидный обмен, содержат витамин С, помогают укреплять стенки сосудов, уменьшая их проницаемость и хрупкость. Напиток из ягод шиповника, предварительно заварив их кипятком, пьют ежедневно.
Корни солодки содержат биофлавоноиды, которые снимают отёк, воспаление:
- Обжарить 2 ч. л. измельчённого корня, залить 2 стаканами кипятка для настаивания. Через 8 часов раствор готов к употреблению. Процеженный настой принимать по 30 капель ежедневно.

Болит икроножная мышца на ноге, следовательно, можно сделать массаж, но при этом следует учитывать, чтобы на ноге не было повреждений, ран, варикозного расширения вен.
Для массажа берутся натуральные базовые масла, которые не закупоривают кожные поры:
- конопляное;
- виноградных косточек;
- миндальное;
- жожоба.
К основному маслу можно добавить несколько капель ароматизирующих эфирных масел.
Прочие методы
Поражение периферических нервов, снижение мышечной силы можно восстанавливать с помощью физиопроцедур:
- Электротерапия. Используется постоянный и импульсный ток как метод лечения. Применяются методы:
- гальванизация, проводится местно;
- электрофорез, с применением лекарственных средств;
- дарсонвализация, улучшает кровообращение и насыщает ткани кислородом;
- электростимуляция, для поддержки двигательной активности мышц.
- Магнитотерапия. Способствует восстановлению нервной ткани, уменьшает отёки, помогает увеличивать поступление питательных веществ.
- Бальнеотерапия. Широко применяется грязелечение, сочетающееся с гальванизацией.
- Лечебная физкультура. Восстановительная методика играет большую роль в нейропатии.
- Медицинский массаж. Проводится курсом 8–10 процедур.
Возможные осложнения
В случае несвоевременного обращения к врачу, незаконченного лечения, мышечные травмы могут прогрессировать, что приводит к осложнениям.
- Появлению внутримышечного рубца, который будет снижать силу мышцы, повышать утомляемость.
- Развитию тромбоза глубоких вен.

- Развитию инфекций в мышцах.
- Некрозу скелетных мышц.
Боли в икроножных мышцах – это комплексная проблема. Различные изменения в организме могут вызвать ослабление, судороги в ноге, поэтому определить причину и принять правильное решение поможет специалист. Своевременное обращение к врачу предотвратит возможные осложнения.
Автор: Беляева Анна
Оформление статьи: Владимир Великий
Видео о причинах заболеваний икроножных мышц
Проблемы с икроножными мышцами:
Источник
Икру составляют две мышцы — икроножная и камбаловидная. Икроножная и камбаловидная мышцы пересекаются у ахиллова сухожилия, которое присоединяется непосредственно к пятке. Эти мышцы используются при любом движении ноги и стопы.
Симптомы
Выраженность и характер боли и икрах ног различается у разных людей, но, как правило, она ощущается как ноющая, тупая или острая боль по задней поверхности ноги, иногда сочетающаяся со скованностью. Симптомы, которые могут указывать на более серьезное заболевание, включают:
- опухание;
- непривычно холодную или бледную кожу в этой области;
- покалывание или онемение в икре и ноге;
- слабость в ноге;
- задержку жидкости;
- покраснение, излишнюю теплоту кожи или болезненность в икре.
Если у Вас имеется хотя бы один из вышеперечисленных симптомов, Вам необходимо обратиться к врачу.
Причины
8 причин боли в икрах ног
Боль в икре может быть следствием ряда причин, включая перенапряжение мышц, спазмы и проблемы со стопой. Хотя, в большинстве случаев, боль в икрах ног можно лечить дома, некоторые ситуации могут, наоборот, потребовать немедленного медицинского вмешательства.
1. Спазмы мышц
Спазмы мышц — это резкие, болезненные сокращения мышц. Спазм может пройти быстро или длиться несколько минут. Спазмы — распространенное явление, они обычно вызваны слишком упорными упражнениями или включением новых упражнений в программу тренировок. Спазмы также могут быть следствием обезвоживания, травмы мышц или нехватки минеральных веществ в организме. Более тяжелые причины спазмов мышц включают:
- почечную недостаточность;
- гипотиреоз;
- алкоголизм;
- диабет;
- выраженное заболевание периферических сосудов.
В некоторых тяжелых случаях ограничение притока крови к частям тела и другие серьезные состояния и заболевания могут также вызывать спазмы мышц.
2. Растяжение мышц
Растяжение мышц обычно является результатом усталости мышц, а также излишней или неправильной нагрузки на мышцы. Например, начало новой программы тренировок или включение в программу упражнений, при которых серьезно задействованы мышцы ног, таких как бег, плавание, катание на велосипеде или пауэрлифтинг, могут привести к растяжению мышц икры. Как правило, человек сразу понимает, что растянул мышцу из-за резкой боли и ограничения подвижности. Легкие и умеренные растяжения можно успешно лечить дома при помощи терапии холодом и теплом и приема противовоспалительных препаратов. Сильное растяжение и разрыв мышц требуют обращения за квалифицированной помощью.
3. Воспаление ахиллова сухожилия
Воспаление ахиллова сухожилия может быть результатом излишней нагрузки на сухожилие, его растяжения или перенапряжения. Распространенные симптомы включают воспаление сухожилия, боль по задней части ноги, опухание и ограничение подвижности при сгибании стопы. Обычно при воспалении ахиллова сухожилия помогают простые методы типа терапии холодом и теплом, наложения эластичного бинта, постельного режима и приема безрецептурных обезболивающих и противовоспалительных препаратов. Тем не менее, если лечение в домашних условиях не приносит результатов или боль становится сильнее, важно быстро обратиться к врачу.
4. Ишиас
Ишиас — это комплекс симптомов, которые являются следствием проблем с седалищным нервом — нервом, контролирующим мышцы ноги и стопы. Ишиас может вызывать боль, онемение и покалывание в пояснице, которые могут распространяться на бедро, ягодицу и спускаться вниз по задней поверхности ноги, затрагивая также икру, лодыжку и стопу. Иногда при серьезных повреждениях седалищного нерва может наблюдаться слабость мышц ноги и стопы. В тяжелых случаях ишиаса проводится оперативное вмешательство.
Ишиас может быть вызван рядом состояний и заболеваний, которые связаны с позвоночником и могут затрагивать спинномозговые нервы. Кроме того, ишиас может быть вызван травмой, например, вследствие падения, а также опухолью в позвоночнике. Самые распространенные проблемы с позвоночником, которые могут вызвать ишиас:
Межпозвонковая грыжа
Наши позвонки отделены друг от друга небольшими хрящами. Эти хрящи наполнены гелеобразным веществом, обеспечивая подвижность позвоночника и амортизацию при движении. Межпозвонковая грыжа возникает в том случае, когда наружная твердая оболочка диска разрывается. Часть внутренней субстанции диска, таким образом, выдавливается наружу и может сдавить корешок седалищного нерва, что приведет к боли и онемению в нижней конечности. Наиболее часто боль в икрах ног сочетается с болью в пояснице, ягодице, бедре и стопе, но в своей практике мы видели случаи изолированной боли в икре ноги, МРТ подтвердило наличие большой межпозвонковой грыжи. Также в случае боли в икре, связанной с наличием межпозвонковой грыжи, действует правило: «Чем ниже боль по ноге, тем больше размер межпозвонковой грыжи», поэтому обычно боль в икре ноги с однрой стороны или в голенях с двух сторон вызывает грыжа диска большого размера, что диктует необходимость ранней диагностики. Сделайте МРТ поясничного отдела позвоночника, если боль в голени беспокоит с одной стороны и сочетается или раньше были такие симптомы, как боль или онемение в пояснице, ягодице, бедре и стопе до пальцев. Все эти симптомы говорят о защемлении седалищного нерва.
Стеноз позвоночного канала
Стеноз позвоночного канала — это аномальное сужение позвоночного канала (полой вертикальной трубки в центре позвоночника, где располагаются спинной мозг и отходящие от него корешки спинномозговых нервов). Из-за сужения позвоночного канала происходит сдавление спинного мозга и корешков седалищного нерва.
Спондилолистез
Спондилолистез — это одно из состояний, ассоциирующихся с дегенерацией межпозвонковых дисков. Когда один из позвонков смещается вперед по отношению к соседнему нижнему, первый может сдавить корешок седалищного нерва.
Синдром грушевидной мышцы
Синдром грушевидной мышцы — это редкое нейромышечное расстройство, при котором грушевидная мышца непреднамеренно сокращается или сжимается, что вызывает ишиас. Грушевидная мышца — это мышца, соединяющая нижнюю часть позвоночника и бедренные кости. Когда мышца сжимается и уплотняется, она может оказывать давление на седалищный нерв, приводя к ишиасу. Синдром грушевидной мышцы может усугубляться, если человек долгое время находится в сидячем положении, после падения или автомобильной аварии. Однако, данный синдром существует лишь в теории и скорее всего связан с недостаточно проведенной диагностикой пациента. За всю нашу практику (более 20 лет работы) боль в грушевидной мышце всегда была связана с межпозвонковой грыжей поясничного отдела позвоночника и полностью исчезала на фоне лечения грыжи диска.
Синдром конского хвоста
В редких случаях межпозвонковая грыжа может так сдавить нервы, что это вызовет у человека потерю контроля за мочевым пузырем и/или кишечником. Такое состояние называют синдромом конского хвоста. Синдром конского хвоста также может вызывать онемение и покалывание в паховой области, снижение чувствительности в эрогенных зонах и даже паралич, если оставить этот синдром без лечения.
Синдром конского хвоста обычно развивается постепенно. Важно немедленно обратиться за медицинской помощью при следующих симптомах:
- потеря контроля над мочеиспусканием и/или дефекацией, что может привести к недержанию или, наоборот, задержке мочи и запорам;
- боль в одной или обеих ногах;
- онемение в одной или обеих ногах;
- слабость в одной или обеих ногах, из-за чего бывает сложно встать из положения сидя;
- частые спотыкания, когда человек пытается встать;
- заметно прогрессирующая или резкая и выраженная потеря чувствительности в нижней части тела, что включает область между ног, ягодицы, внутреннюю поверхность бедер, пятки и всю стопу.
Диагностика и лечение
Диагностика причины ишиаса начинается с медицинского осмотра. В дальнейшем врач направляет пациента на обследование. Наиболее распространенными вариантами такого обследования являются радиографические методы, такие как МРТ и КТ.
Ренгенография не может показать повреждение седалищного нерва. МРТ использует мощные магниты и радиоволны для создания детальных изображений позвоночных структур и является основным методом диагностики ишиаса. КТ используется в тех ситуациях, когда проведение МРТ затруднено или невозможно. Скорее всего, в таком случае пациенту назначат КТ-миелограмму, что подразумевает введение в позвоночник специального красителя, чтобы получить более четкие снимки спинного мозга и нервов.
Лечение ишиаса напрямую связано с причинами этого состояния. Если ишиас вызван опухолью в просвете позвоночного канала, то требуется немедленная консультация нейрохирурга и онколога при необходимости. Если ишиас вызван осложнениями остеохондроза- грыжей межпозвонковго диска, спондилезом, спондилоартрозом, спондилолистезом или вторичным спинальным стенозом, то требуется комплексное консервативное лечение, которое включяет методы вытяжения позвоночника (мы рекомендуем безнагрузочное вытяжение, как наиболее эффективный и безопасный вид вытяжения позвоночника),противовоспалительное лечение (мы рекомендуем гирудотерапию), различные методы массажа, лечебную физкультуру, кинезиотейпирование и так далее.
Хирургическое вмешательство может потребоваться при сильной боли или в ситуациях, когда происходит потеря контроля за мочеиспусканием и/или дефекацией. Также операция необходима, если у пациента развилась слабость в определенных группах мышц ноги. Двумя самыми популярными вариантами операций являются дискэктомия, при которой удаляется часть межпозвонкового диска, оказывающая давление на нерв, и микродискэктомия, во время которой часть межпозвонкового диска удаляется через маленький надрез, а хирург при этом использует микроскоп. Хирургическое лечение не приводит к выздоровлению, оно позволяет лишь избежать осложнений грыжи диска, при этом может вызвать еще более грозные осложнения.
5. Ушиб
Ушиб является результатом травмы, такой как падение или удар. В результате травмы капилляры под кожей лопаются, что вызывает изменение цвета кожи (синяк). Ушибы, как правило, проходят сами собой. Тем не менее, необходимо показаться врачу, если у Вас появляются синяки просто так, без травмы, или если синяки появляются повторно в том же самом месте, опять же, без каких-либо внешних воздействий.
6. Нейропатия периферических нервов при диабете
Диабетическая нейропатия периферических нервов — это повреждение нервов, затрагивающее ноги, стопы, руки и кисти. Это состояние является распространенным осложнением диабета и вызвано повышенным содержанием сахара в крови, генетическими факторами и воспалением нервов. Другие симптомы нейропатии включают:
- острую боль;
- мышечные спазмы;
- слабость мышц;
- потерю координации;
- онемение;
- снижение восприимчивости к боли и изменениям температуры.
7. Тромбоз глубоких вен
Тромбоз глубоких вен является следствием формирования кровяного сгустка в глубоких венах руки или ноги, включая икру. Существует ряд факторов и состояний, которые могут вызывать тромбоз глубоких вен, включая длительное пребывание в положении сидя, побочные эффекты от приема некоторых препаратов и курение. Симптомы тромбоза глубоких вен включают:
- визуально заметные вены в пораженной области;
- опухание;
- болезненность в ногах;
- изменение цвета кожи;
- повышенную теплоту кожи икры.
Если у Вас развиваются симптомы тромбоза глубоких вен, необходимо сразу обратиться к врачу.
8. Компартмент-синдром
Компартмент-синдром — это серьезное состояние, которое возникает при повышении давления внутри миофасциального пространства. Миофасциальное пространство — это группа мышечных тканей, кровеносных сосудов и нервов в руках и ногах, окруженная очень плотной мембраной — фасцией. Фасция не растягивается, поэтому воспаление и опухание в миофасциальном пространстве может привести к значительному повышению давления, что приводит к повреждению мышц, кровеносных сосудов и нервов, располагающихся в миофасциальном пространстве.
Повышение давления также может привести к блокировке притока крови к миофасциальному пространству. Это приводит к кислородному голоданию тканей и клеток впоследствии к их отмиранию. Если компартмент-синдром не лечить, результатом может стать ампутация.
Статья добавлена в Яндекс Вебмастер 2018-03-30, 12:31.
Источник