Болит живот под кожей
Диагностика париетальной боли. Приемы диагностики брюшной болиИзучая долгое время вопрос парието-абдоминальных болей, мы установили, что для их диагностицирования можно использовать три довольно простых клинических приема; прием кожной складки, прием иглы и прием сокращения брюшной стенки. Каждый из них может доставить полезные для диагноза брюшной боли — париетального происхождения — данные. Прием складки: схватывание двумя пальцами кожи живота так, чтобы получилась складка, и повторение складок в разных зонах брюшной стенки может обнаружить зоны гипо- или гиперестезии, раскрывающих, в свою очередь, что задета стенка, сигнализируя наличие страдания париетальной нервной системы. (Таким образом, мы неоднократно опознавали страдания зостерного или целлюлитного происхождения, так как иногда разоблачающий зостерный лишай появлялся на много позже брюшных болей. Прием иглы: проведение острия иглы вдоль кожи живота, двусторонне, симметрично, может обнаружить при помощи предупрежденного больного, зоны кожной гиперестезии, также привлекающих внимание на то, что поверхностная нервная система кожи живота задета и принимает участие, несомненно, в генезе соответствующей боли, представляемой больным (самое меньшее, как этиологический софактор).
Прием сокращения брюшной стенки еще значительнее: пальпируя, с некоторой силой, место, где больной чувствует боль, и, таким образом, причиняя ему её, рекомендуют больному сжать брюшные мышцы; если тогда, когда больной напряг мышцы брюшной стенки, надавливание не вызывает боли, это значит, что боли глубокого происхождения (висцеральные, сосудистые, вегетативные и т.д.), но если надавливание все же вызывает боль, больной страдает и дальше, то боль на которую жалуется больной париетального происхождения (хотя бы частично). Наконец, можно еще прибегнуть, для идентификации происхождения (поверхностного или глубокого) брюшной боли и к местной инфильтрации новокаина: если боль исчезает, значит она париетального происхождения или же с париетальным компонентом; или же она висцерального происхождения, но направлена париетально (так как бывают висцеральные боли, которые можно иногда утолить терапевтической анестезической атакой зоны кожной проекции страдания. Ясно, что думая о возможности париетального происхождения неясной, странной, невероятной, причудливой боли, в поисках ее, эвентуально, парието-абдоминального происхождения, хорошо не забывать и поисков париетальной грыжи (в особенности надчревных точек), а также следует прощупать и диафрагму, грыжи которой кажется, по недавним исследованиям, чаще встречаются, чем это известно нам и они могут определить многие страдания, кажущиеся таинственными, неясными (Корнет, Айзенштат). Что касается внебрюшных общих условий, способных порождать странные, неопределенные, туманные, хронические брюшные боли, то и они достаточно многочисленны. Речь идет о двух группах патологического состояния, а именно: заболевания центральной нервной системы и позвоночного столба с одной стороны, затем патологические состояния общего порядка, с другой стороны. — Также рекомендуем «Заболевания центральной нервной системы. Брюшная эпилепсия» Оглавление темы «Проявления и формы брюшной боли»: |
Источник
Причин, почему болит кожа, много. Чаще всего возникновение болезненности на коже вызвано внешними факторами, но появление симптома может оказаться и первым признаком развития заболевания. Если боль сохраняется долго и появляются признаки изменения кожного покрова, то не следует игнорировать появившиеся признаки. Рассмотрим, когда можно помочь себе самостоятельно, а в каких случаях потребуется медикаментозное лечение.
1. Влияние внешних факторов
Раздражение эпидермиса нередко происходит при воздействии температур или изменение влажности воздуха.
© shutterstock
Причины
Начинает болеть кожа из-за того что, что происходит раздражение нервных рецепторов, находящихся в толще эпидермиса. Провоцирующим фактором может стать:
- сухой или холодный воздух;
- ультрафиолетовые лучи;
- сильный ветер.
Подобному воздействию часто подвергаются открытые участки тела: кисти рук и лицо.
Еще одна причина: временное нарушение кровообращения при долгой неподвижности, когда человек «отлежал» руку или ногу.
Симптомы
Специфических признаков нет. Болеть кожа может при прикосновении или при движении.
При обветривании или переохлаждении появляется ощущение стягивания и сухости. Кожа становится шершавой.
При солнечных ожогах появляется боль, покраснение и местное повышение температуры.
Если было временное нарушение кровоснабжение, то чувствуются мурашки под кожей и кратковременная боль.
Лечение
Если причиной кожной боли стали внешние факторы, то специфической терапии не требуется. Рекомендуется использовать косметические средства для увлажнения и смягчения кожи.
К кому обращаться
При сильных солнечных ожогах рекомендуется проконсультироваться с дерматологом, а в других случаях врачебная помощь не требуется. Можно подобрать смягчающую кожу косметику самостоятельно или посетить косметолога.
2. Аллодиния
Патологическое состояние, когда на теле кожа болит при влиянии факторов, на которые здоровый человек не обращает внимания.
© shutterstock
Причины
Развитие аллодинии может спровоцировать:
- нейропатия;
- мигрень;
- патологии позвоночника;
- перегрев на солнце;
- заболевания мозга (воспаления, опухоли, нарушение церебрального кровообращения);
- ипохондрия;
- депрессивное состояние.
Причиной, почему развивается заболевание, может стать незначительная травма, при которой повреждаются нервные корешки в верхнем слое кожи.
Симптоматика
Проявления болезни зависят от вида аллодинии:
- Механическая. Болит кожа на теле при прикосновении. Болезненное ощущение возникает при соприкосновении с одеждой или при незначительном надавливании на кожную поверхность.
- Динамическая. Человек ощущает боль только при очистке кожи с помощью мыла и мочалки.
- Температурная. Болезненный дискомфорт появляется под влиянием холодного или теплого воздуха, или воды.
Боль может быть локализована на небольшом участке кожи или будет болеть почти все тело.
Влияет на возможную локализацию и возможные причины развития патологии:
- Если болезнь спровоцирована остеохондрозом или другими патологиями позвоночника, то из-за влияния температур или при прикосновении кожа болит на спине. Дополнительно появляется ограничение подвижности и гипертонус мышц на спине.
- Когда причиной является мигрень, то чаще появляются участки кожной болезненности на голове.
- При нейропатиях болеть может все тело или небольшие участки.
- Для депрессии или ипохондрии характерна «летучесть болей, когда кожа болит каждый раз в другом месте.
Заболевание относительно легко диагностировать, слегка надавив на участок кожи, а тепловую форму удастся выявить, приложив к телу холодный или слегка горячеватый предмет.
Лечение
Терапия зависит от провоцирующего фактора. Необходимо вылечить основную патологию и признаки аллодинии уменьшатся или совсем исчезнут. Для облегчения состояния пациентам назначают:
- НПВС;
- витаминотерапию.
При ипохондриях и депрессиях рекомендовано, кроме использования медикамента, вовлечение человека в полезную деятельность. Больные перестают сосредотачиваться на своих ощущениях и боли на коже сомопроизвольно проходят.
Кто поможет
Если причиной того, что при прикосновении кожа болит стала аллодиния, спровоцированная мигренью или патологиями позвоночника, то обратиться следует к неврологу. Когда заболевания провоцируют нарушения психики, то поможет психолог или психиатр.
3. Кожные болезни
Нередко появление болей на коже является первым симптомом кожных заболеваний.
© shutterstock
Причины
Провоцируют появление болей на коже плоские бородавки или розовый лишай. Эти образования почти незаметны и только при внимательном осмотре удается увидеть потемнение отдельных участков эпидермиса.
Симптомы
Помимо болей на коже может появляться зуд или ощущение дискомфорта.
При папилломатозе при поглаживании кожи могут ощущаться небольшие бугорки или шероховатости.
Лечение
Терапия зависит от характера возбудителя:
- при появлении бородавок назначают противовирусные средства;
- для устранения лишая потребуются притивогрибковые лекарства.
Препараты чаще применяют наружно, в виде гелей или растворов для обработки кожи. В запущенных случаях показан прием медикаментов внутрь.
Несмотря на то, что внешние изменения эпидермиса незначительны, появление сильной боли не стоит игнорировать. Если есть сомнения в причинах болей кожи, то врачи советуют посетить кабинет дерматолога.
© shutterstock
Менее распространенные причины кожных болей
Рассмотрим, почему еще может болеть кожа:
- Заболевание внутренних органов. Может показаться, что кожа на спине без видимых причин болит, но спровоцировать появление болевого синдрома может плеврит, патологии желудка или печени.
- Расстройство пищеварения. Метеоризм сопровождается вздутием брюшной стенки и появляется боль кожи живота из-за перерастяжения эпидермиса.
- Меланома. Опасный признак, когда растет и болит пятно на коже. Это косвенно указывает на появление злокачественного процесса в родинке.
- Аллергия. Кожные высыпания появляются после контакта с аллергеном, сопровождаются появлением зуда и боли.
Реже причиной появления кожных болей становится невроз или ветряная оспа.
Когда идти к врачу
При появлении боли на коже человек теряется и не знает, что делать. Но возникшее состояние не является опасным для жизни и стоит проанализировать возникшие симптомы:
- Заболело лицо после переохлаждения. Скорей всего, кожа обветрилась и помогут смягчающие маски.
- Болит под кожей. Это может быть признаком тактильного расстройства и следует посетить невролога.
- Появление кожных болей сопровождается высыпаниями – надо проконсультироваться с дерматологом.
- Когда болит и растет родимое пятнышко, потребуется визит в онкодиспансер.
- Боль при прикосновении или трения одеждой появляется при аллодинии.
Иногда самостоятельно сложно определить, как болит кожа и почему возникла симптоматика. Но если боли сохраняются долго или возникают часто, то стоит посетить врача. Если на коже нет изменений, а боль долго не проходит, то обследование надо начать с визита к неврологу. При необходимости, доктор назначит консультацию других специалистов.
Источник
Расстройство стула, дискомфорт, блуждающая боль, слабость, угнетенное настроение Уже чуть больше двух недель назад, вечером, у меня начался очень сильный озноб, поднялась температура, которая держалась 4 дня, в диапазоне от 36.9 до 38.0. Присутствовала блуждающая боль (не сильная, скорее, доставляющая дискомфорт), 5 минут могло болеть в левом подреберье, минуту в правом, потом в самом низу живота, потом в пояснице, в середине спины (особенно при ходьбе), в правой и левой лопатке. На третий день вызвал скорую (тогда были выходные дни, к терапевту не мог попасть). Врач приехал, ощупал живот, сказал, что живот мягкий, осмотрев горло отметил, что оно обложено, состоянии близкое к ангине (хотя горло совсем не болело), отметил так же, что моя ЦНС весьма возбудима (я был очень взволнован своим состоянием) и уехал. После выходных, я пошел на прием к терапевту, она тоже прощупала живот, не обнаружив при этом, по её словам, ничего страшного (хотя, гастрит не исключила), так же сказала, что горло красноватое и отправила на анализы. Я сдал анализ крови, мочи, биохимию, сделал УЗИ брюшной полости. Сегодня снова пошел к врачу, все в норме, только есть перегиб желчного пузыря (врожденный) и немного увеличен уровень лейкоцитов. Врач сказала, что последнее может быть следствием все еще красноватого горла, посоветовала меньше нервничать, дала направление к Лору и выписала направление (по моей просьбе) на Фиброгастроскопию, так же записался на УЗИ щитовидной железы. Обследование только через неделю, а тревожащие симптомы продолжаются, важно услышать мнение еще одного специалиста. Перечислю всё, что беспокоит: блуждающие боли почти прекратились, иногда только есть резь в левом или правом подреберье, которая быстро проходит и ощущение сдавленности в самом низу живота, прямо над лобком, такое впечатление, что там что-то мешает, не болит (хотя, изредка так же бывают кратковременные лёгкие болевые ощущения и резь), а вроде как тянет, сдавливает и т. д.; при длительной ходьбе может наблюдаться дискомфорт в центре спины или в пояснице; часто урчит живот, язык с серовато-белым налётом (был день, когда горло вроде как и начало побаливать, но на следующий день болеть перестало), иногда отхаркивается гной из горла, по ночам забит нос, часто просыпаясь ловлю себя на том, что дышу открытым ртом; общая слабость и сонливость, иногда немного кружится голова, вечером начинает клонить в сон, легко засыпаю, но посреди ночи, могу проснуться, с урчащим животом и чувством страха, тогда не могу заснуть, волнуюсь, думаю что же это такое, днем (особенно в обед и после него) снова клонит сон; отсутствие аппетита (хотя, иногда возникает слабое желание съесть какой-нибудь определенный продукт) просто не хочется есть, тошноты нет, разве что если через силу в себя запихивать еду, рвоты ни разу не было; не сильная головная боль, отдающая в шею особенно, после сна (ночного или дневного), боль не сильная и не постоянная; быстро утомляются глаза; нестабильный стул, 1 раз в день, иногда 2, иногда за день могу вообще не сходить, стул бывает разный — чуть более густой или кашицеообразный, жидкий, со слизью, с несколькими непереваренными кусочками или всего понемногу, иногда в области ануса возникает раздражение, как будто сейчас пропоносит, но ночего не происходит; не возникает острого желания опорожнить кишечник, т. е. есть чувство, что сейчас смогу сходить в туалет, но если не пойти, сильных позывов не будет (правда есть я стал значительно меньше чем раньше); холодеют руки и ноги несколько раз в течении дня, познабливает, меряю температуру — всё в норме, хотя, один раз перед сном температура упала до 35.4, но через 10 минут поднялась до 35.8; бывает очень лёгкая изжога в горле после еды, отрыжка после еды и питья со вкусом съеденного выпитого (в первые дни была чаще, сейчас реже), иногда даже отрыжка воздухом. Отдельно стоит сказать про общую угнетенность и депрессивное состояние, недавно у меня от онкологии умер дедушка 73 года (первопричина не выявлена), незадолго до этого этим же заболеванием страдала родная сестра моей бабушки (кишечник), после смерти дедушки у меня появилась навязчивая мысль, что у меня тоже есть онкология. Хотел пройти анализ на онкомаркеры, но у нас в городе их не делают, хотел записаться сразу и на колоноскопию, но терапевт сказала, что это пока что лишнее, в виду дислокации болей и неприятных ощущений больше всего боюсь за ЖКТ (хотя, боюсь и рака других органов, например, мозга). За эти две недели начитался в интернете статей про данное заболевание, кажется, что все симптомы подходят. Стал плаксивым, чего раньше не было, могу заплакать при просмотре фильма или при возникновении собственной симптоматики от страха. Часто стали вздрагивать руки и ноги при засыпании, во сне иногда говорю. Прислушиваюсь где что болит, колет. На улице, кажется, становится немного легче. Когда удается отвлечься, состояние тоже улучшается, но ненадолго, потом всё снова скатывается в негатив. Ощупываю свои лимфоузлы, живот, нащупал неприятные ощущения в области чуть выше пупка и чуть ниже рёбер и в самом низу живота над пахом, боль не сильная, только если сильно надавить. Иногда к лицу приливает жар. Изредка кажется, что в области живота и кишечника на 5-6 секунд накатывает какое-то жжение едва заметное, которое трудно описать. Все мысли о страшном диагнозе и последствиях, усталость и сонливость, все близкие заметили, что даже выражение лица и взгляд изменились на угнетенные. Иногда чешется в районе живота, в низу живота или грудь, сразу думаю что там что-то развивается. Нащупал так же легкую боль при надавливании на рёбрах под правой подмышкой (хотя Узи показало, что печень в порядке). Тахикардия то есть, то нет. У меня и раньше были слабые нервы, похожая симптоматика бывает перед экзаменом — головокружение, тошнота, кусок в горло не лезет, диарея, не могу сделать полный вдох, похолодание конечностей, озноб, неконтролируемая дрожь. Но тогда все быстро проходило сразу после экзамена, а сейчас тянется долго. Я понимаю, что невозможно поставить диагноз дистанционно, но пожалуйста скажите, не похожи ли мои симптомы на рак? А то, пока я сдам все анализы и убежусь в чём либо, то доведу себя окончательно и своих близких, которые уже устали от меня. Заранее большое спасибо. С уважением, Денис.
Шарик внизу живота У меня 11 неделя беременности. Недавно нащупала внизу живота справа…
Источник
При появлении у женщин уплотнений в нижней части живота, посередине или сверху необходимо срочно обратиться за консультацией к врачу. Существует огромное количество причин, способных привести к подобной проблеме. При образовании шишек в районе живота врач назначает комплексное обследование организма, после чего определяет метод лечения.
Причины появления шишек в области живота
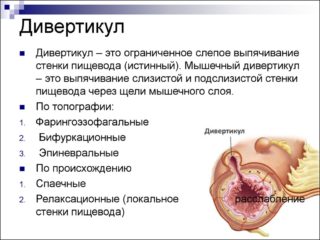 Уплотнение в правом боку внизу живота у женщин чаще всего вызвано проблемами с почками, толстым кишечником. Причинами появления образований слева называют патологии мочеточника, сальника. Патологии кишечника сопровождаются шишками внизу живота или в другой его части. Чаще всего уплотнения в правом или левом боку возникают на фоне следующих проблем со здоровьем:
Уплотнение в правом боку внизу живота у женщин чаще всего вызвано проблемами с почками, толстым кишечником. Причинами появления образований слева называют патологии мочеточника, сальника. Патологии кишечника сопровождаются шишками внизу живота или в другой его части. Чаще всего уплотнения в правом или левом боку возникают на фоне следующих проблем со здоровьем:
- Аппендицит. Воспаление аппендикса проявляется острыми болями с правой стороны, повышением температуры, тошнотой. При развитии данного состояния человеку необходимо срочно обращаться к хирургу для выполнения операции.
- Дивертикулит. Болезнь сопровождается выпячиванием части стенок кишечника в сторону брюшной полости. К подобной проблеме способны привести глистные инвазии, неблагоприятная наследственность или неправильное питание. Патология сопровождается расстройством пищеварения, болями, возможно повышение температуры тела.
- Аневризма аорты, размещенной в брюшине. Подобная проблема возникает на фоне гипертензии, наличия вредных привычек, атеросклероза.
Болезненные шишки способны возникать и при непроходимости кишечника. Данная проблема сопровождается вздутием живота, задержкой стула, рвотой, выраженным болевым синдромом.
Гидронефроз – еще одна распространенная причина появления уплотнений в области живота. Заболевание сопровождается скоплением мочи в лоханках почек. Развивается на фоне мочекаменной болезни или при наличии у женщин проблем гинекологического характера. При присутствии заболевания наблюдается утрудненный отток мочи, повышение температуры тела, выраженный болевой синдром.
Признаки опухолей
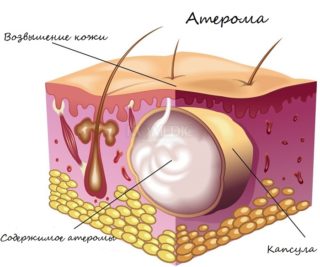 Уплотнение под кожей в виде шарика на животе может быть опухолью – доброкачественной или злокачественной. Чаще всего у женщин диагностируют следующие образования:
Уплотнение под кожей в виде шарика на животе может быть опухолью – доброкачественной или злокачественной. Чаще всего у женщин диагностируют следующие образования:
- Липома. Подвижный бугорок на коже чаще всего является доброкачественной опухолью, которая заполнена жировой тканью.
- Атерома. Образование имеет вид шарика, плотно прилегающего к коже. На поверхности шишечки посередине может появляться темная точка, что свидетельствует о закупорке сальной железы. Подобная выпуклость на теле сопровождается воспалением, поэтому приводит к появлению боли, может быть горячая на ощупь.
- Фибросаркома. Злокачественная опухоль, имеющая в диаметре 2-15 мм. Имеет вид небольшого болезненного бугорка на коже. При отсутствии лечения со временем покрывается коркой или эрозиями.
Если на животе появилась небольшая шишка, это может свидетельствовать о развитии фибромы. Доброкачественная опухоль состоит из соединительной ткани. Она способна появиться на коже, сухожилиях, слизистых оболочках или на поверхности внутренних органов.
Причины появления уплотнений около пупка
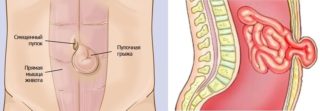 Патологические уплотнения способны возникнуть в области пупка. Основными причинами их развития называют:
Патологические уплотнения способны возникнуть в области пупка. Основными причинами их развития называют:
- грыжа;
- свищ пупочного кольца;
- киста;
- метастазы, сформировавшиеся при наличии рака желудка.
В нижней части живота под пупком появление уплотнений может указывать на наличие воспалительных патологий кишечника и мочекаменной болезни, разрыв стенок дивертикул. Напряжение и болезненность появляются и при усиленном газообразовании в толстом кишечнике.
Гинекологические заболевания
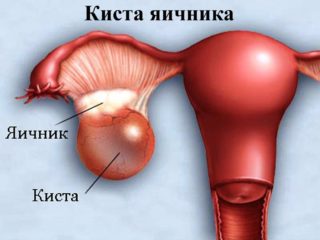 Незначительное выпячивание внизу живота наблюдается на ранних сроках беременности. Особенно выражено подобное явление у худощавых женщин. Если при нажатии на бугорок ощущается боль или присутствуют другие тревожные симптомы, женщине необходимо обратиться к врачу. К другим причинам появления шишек на животе относят:
Незначительное выпячивание внизу живота наблюдается на ранних сроках беременности. Особенно выражено подобное явление у худощавых женщин. Если при нажатии на бугорок ощущается боль или присутствуют другие тревожные симптомы, женщине необходимо обратиться к врачу. К другим причинам появления шишек на животе относят:
- развитие спаечных процессов в матке;
- перекрут яичников;
- появление кисты придатков значительных размеров.
Нередко твердые образования появляются после родов при выполнении кесарева сечения. Они локализуются в области шва и способны доставлять выраженный дискомфорт. Подобное явление вызвано тем, что в процессе заживления травмированные участки тела покрываются плотной рубцовой тканью. При использовании некачественных шовных материалов на фоне развивающихся аутоиммунных реакций возможно образование под кожей гнойников. Данное явление сопровождается жжением, зудом, появлением выделений из рубца.
Киста урахуса
Появление на животе бугорка, сопровождающееся болью, кишечными и дизурическими расстройствами, может указывать на наличие кисты урахуса. Это эмбриональный порок развития, локализующийся в мочевой системе. Киста содержит внутри слизь, остатки околоплодных вод, меконий.
Заболевание может долгое время никак не проявляться. Киста постепенно увеличивается в размере, это повышает риск ее инфицирования с развитием нагноений и сепсиса. При таких осложнениях появляются симптомы интоксикации организма, отечность и боль передней брюшной стенки, гиперемия кожного покрова.
Тревожные симптомы
При выявлении шишек на животе не следует ждать, пока они исчезнут. Факт их присутствия – первый тревожный симптом. Образования могут сопровождаться покраснением кожи, болью, высокой температурой, общим недомоганием. Они способны перекатываться как шар, быть неподвижными, иметь четкие контуры или размытые границы. В каждом случае опухоль может оказаться опасной и требовать специального лечения.
При выявлении уплотнений в области живота женщина должна посетить врача-терапевта. Он осмотрит пациентку и при необходимости выдаст направление к другим узкопрофильным специалистам. Это может быть гинеколог, дерматолог, гастроэнтеролог, хирург, онколог.
Диагностика
При выявлении шишки на животе пациентке предлагается ряд исследований для определения точного диагноза:
- УЗИ органов малого таза и брюшной полости;
- общий анализ мочи и крови;
- эндоскопическое исследование органов пищеварения и прочие.
В тяжелых случаях женщине могут назначать КТ или МРТ, это позволяет более точно определить причины развития патологии. При наличии опухолей назначается пункция с последующим цитологическим исследованием полученного биоматериала.
Методы терапии
Лечение уплотнений в области живота происходит как консервативным, так и хирургическим путем. При наличии опухолей доброкачественного или злокачественного характера показано их удаление. В последнем случае после операции пациенту назначается химио- или радиотерапия.
При наличии заболеваний воспалительного характера могут назначаться антибиотики и прочие препараты для стабилизации состояния. Лечение часто включает применение современных методов физиотерапии (лазерной, магнитной), диеты, физкультуры и спорта.
Источник



