Болят ноги после общего наркоза что делать
Любое оперативное вмешательство является большим стрессом для нашего организма, после которого нам предстоит достаточно сложный, длительный и болезненный этап восстановления. Во время проведения операции мы подвергаемся анестезии, которая отрицательным способом сказывается на нашем организме, отчего в постоперационный период мы сталкиваемся с разного рода «последствиями»: общие недомогание и слабость, головная боль, частые головокружения и тошнота – всё это беспокоит 90 процентов всех, кто столкнулся с какой-либо операцией. Однако, есть и ещё один довольно распространённый симптом, который беспокоит большинство прошедших операцию, и речь идёт о мышечных болях, а если быть точнее – о болях в ногах после операции. Отчего это происходит? И насколько это опасно? В данной статье мы и ответим вам на вопрос, почему же после операции болят ноги.
Сразу стоит отметить, что возникновение боли в ногах либо отёчности в них в постоперационный период – явление вполне естественное, которое возникает в результате различных факторов и причин. Так, например, на возникновение подобного болевого синдрома может повлиять наличие следующих факторов:
общее состояние здоровья пациента до операции;
наличие каких-либо заболеваний ног (варикозное расширение вен, тромбоз и прочее);
возрастная категория пациента;
количество ранее перенесённых операций;
личные особенности организма;
врачебные манипуляции во время операции.
Как правило, такой симптом, как боль в ногах после операции, проявляется не сразу – как отмечают пациенты, болеть и отекать ноги начинают примерно на второй-третий день. Что касается интенсивности болезненных ощущений, то в данной ситуации боль также может быть разной – кто-то сталкивается с достаточно сильной болью в области щиколотки и ступней, а кого-то беспокоят менее интенсивные боли.
Что касается отёчности, то она также у каждого проявляется по-разному: у некоторых пациентов нога сильно опухает, у кого-то же образовавшийся отёк едва заметен. Как мы уже говорили, характер подобных «последствий» зависит от многих причин и факторов, и сказать однозначно, насколько нормально протекает ваш постоперационный период, может только специалист.
Как мы уже говорили, подобный симптом возникает примерно на второй-третий день и проходит примерно спустя неделю после возникновения. В большинстве случаев самый пик припухлости ноги приходится примерно на четвёртый день, после чего он начинает довольно быстро уменьшаться. В случае же, если болезненные ощущения и отёчность не проходят, об этом в обязательном порядке необходимо сообщить своему лечащему врачу, который назначит вам дополнительное обследование и сможет выявить причину возникновения этих болей.
Так с чем же может быть связано возникновение боли и отёка ног после операции? Далее мы более подробно расскажем вам о возможных заболеваниях и патологиях, которые способны спровоцировать возникновение подобного болевого синдрома:
Тромбоз.
При возникновении боли и отёчности в ногах после операции в первую очередь стоит разубедиться в том, что причиной их возникновения не является такое заболевание, как тромбоз. Суть данного заболевания заключается в образовании кровяных уплотнений, которые «скапливаются» в артериях и венозных сосудах. Стоит отметить, что тромбоз вен является очень опасным заболеванием, лечение которого не начав во время, может привести в дальнейшем к самым печальным последствиям.
Для выявления данного заболевания пациенту необходимо пройти ультразвуковое исследование, которое поможет выявить истинное состояние вен. В случае, если подобный диагноз подтвердился, то в данной ситуации вас направят к такому специалисту, как флеболог, который в дальнейшем и займётся вашим непосредственным лечением. Как правило, при лечении такого заболевания, как тромбоз, специалист назначает приём препаратов, которые способствуют разжижению крови и устраняют отёчность;
Лимфедема или лимфатический застой.
В случае, если ультразвуковое исследование показало, что с венами проблемы отсутствуют, то в данной ситуации речь может идти о постановлении такого диагноза, как лимфедема. Суть данной патологии заключается в застое лимфы в венах, артериях и сосудах, что в свою очередь и приводит к болезненным ощущениям в ногах, а также в стопах ног.
Как правило, в постоперационный период данное заболевание проявляется путём образования небольшой отёчности в области бедра, которая в дальнейшем распространяется на нижнюю часть ноги. При этом сами ноги, спустя определённый период времени, становятся похожи на колонны. Также к дополнительным симптомам данного заболевания можно отнести такие факторы, как отсутствие рисунка сетки подкожных вен, бледность кожных покровов в поражённой области, а также уплотнение самой кожи.
Стоит отметить, что данное заболевание может проявиться спустя долгие годы после проведённой операции; так, например, нередки случаи, когда после операции, какой-либо травмы либо облучения проходит более десятилетия, когда начинает проявляться такая патология, как лимфедема.
Почему болят ноги после операции: лечение
Как мы уже говорили, такое «последствие» оперативного вмешательства, как боль в ногах, является вполне естественным явлением, однако, несмотря на этот факт, ваш лечащий врач в обязательном порядке должен быть проинформирован о его наличии; только так в будущем можно избежать множества осложнений и каких-либо негативных последствий. Безусловно, любой постоперационный период заключается и состоит из комплекса определённых мер, способствующих вашему скорейшему выздоровлению.
Помните, что самостоятельно назначать себе лечение категорически запрещается, ибо таким образом вы рискуете усугубить ситуацию. Как правило, ваш лечащий врач после всех необходимых осмотров назначит вам адекватное лечение и укажет необходимые рекомендации, которые необходимо будет соблюдать в строгом порядке. Далее мы расскажем вам о подобных рекомендациях более подробно:
Медикаментозное лечение.
В случае, если специалистом были установлены такие диагнозы, как тромбоз либо лимфедема, то в данной ситуации врачом назначается индивидуальное лечение на основе специальных препаратов. В случае, если отёчность либо боль в ногах после операции вызвана другими факторами, то в данной ситуации специалист, как правило, назначает сильнодействующие мочегонные препараты – лазикс, фуросемид и прочее, которые способны устранить проблему и облегчить ваше состояние. Помните, что самостоятельно назначать приём вышеуказанных препаратов категорически запрещено;
Компрессионный трикотаж.
Суть данного способа избавления от отёчности ног после операции заключается в ношении специального трикотажа – колгот либо чулок – который как бы «сдавливает» ногу, тем самым устраняя образовавшийся отёк. Особенно часто подобный метод рекомендуется специалистом после перенесённой операции, связанной с варикозным расширением вен. Также стоит отметить, что эффективность ношения такого трикотажа зависит от многих факторов, именно поэтому прибегать к использованию подобного метода можно только с разрешения вашего лечащего врача;
Лимфатический дренаж.
Суть лимфатического дренажа заключается в массаже, который представляет из себя сменяющие друг друга фазы: лёгкие массирующие движения стоп и тканей ног и массаж с применением движений глубокого воздействия на лимфоузлы ног. Стоит отметить, что такой способ избавления от боли в ногах и снятия отёчности достаточно эффективен, однако, стоит учитывать, что делать подобный массаж может только медицинский работник. Самостоятельное выполнение данного массажа может привести к негативным последствиям;
Диетическое питание.
Как мы уже говорили, в большинстве случаев отёчность ног развивается на фоне скопления лимфы в сосудах, венах и артериях, что в свою очередь становится причиной задержки жидкости в организме, и как следствие – образование отёков. Для того, чтобы избавиться от подобной проблемы в качестве профилактической меры специалистом назначается специальная диета, суть которой заключается в ограниченном приёме острой, жареной и солёной пищи, а также в ограниченном употреблении жидкости;
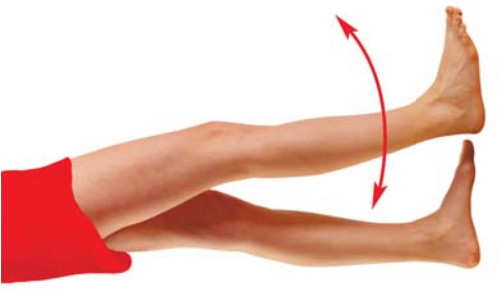
«Гимнастика» для ног.
Как правило, после перенесённой операции в первые дни специалист рекомендует ограничить какое-либо передвижение, предпочитая ему постельный режим, что в свою очередь также способствует образованию отёчности в ногах. Безусловно, максимальный отдых и отсутствие всякой физической нагрузки – это те рекомендации, которые необходимо выполнять, однако, при этом от подобных мер начинают «страдать» наши ноги.
Для того, чтобы «последствия» постельного режима не отразились на наших ногах, рекомендуется придерживаться нескольких несложны правил. Так, например, при нахождении в горизонтальном положении следите за тем, чтобы ваши стопы ног находились выше уровня всего тела, а именно – были слегка приподняты; для этих целей можно использовать небольшой валик либо подушку, которую необходимо подкладывать под стопы ног.
Как видите, боль в ногах после операции возникает по самым естественным причинам, однако, в некоторых случаях данный болевой синдром может свидетельствовать о различных нарушениях в организме и имеющихся патологиях, которые в свою очередь могут быть достаточно опасны. Именно поэтому при возникновении боли в ногах после операции необходимо в обязательном порядке обратиться к своему лечащему врачу, который после осмотра установит диагноз и назначит адекватное лечение.
Источник
Довольно часто встречается такая ситуация, что болят суставы после наркоза. В большинстве случаев подобное явление считается нормой и представляет естественную реакцию организма на серьезные препараты, которые вводятся в целях анестезии. Чтобы избежать развития контрактуры, нужно как можно раньше восстановить полноценную двигательную деятельность.

Почему болят суставы после наркоза?
Суставные боли, что возникают после общего наркоза, могут локализоваться в определенных частях тела или распространиться по всему опорно-двигательному аппарату. Как правило, неприятные ощущения проходят через 2—3 дня после проведения операции. Существует ряд причин, которые провоцируют болевые ощущения в теле после операции:
- Мышечное расслабление. При проведении хирургического вмешательства вводят препараты, которые воздействуют на мышцы и полностью угнетают их сократительную способность. Такие лекарства называются миорелаксантами. Под их воздействием мышечный скелет расслабляется, что приводит к неправильному поглощению натрия и калия волокнами. Миорелаксанты нарушают связь мышечной ткани с нервными окончаниями, что блокирует поступление сигнала в мозговые каналы. При восстановлении связи развивается болевой синдром. Околосуставная мышечная ткань может спровоцировать фантомные боли, когда больному кажется, что неприятные ощущения возникают именно в костно-хрящевой ткани.
- Стресс. Любое оперативное вмешательство считается стрессовой ситуацией для организма. Воздействие наркоза, как инородного вещества, усиливает эффект. Боль в суставах и мышцах развивается как сигнал о том, что организм нездоров.
- Интоксикация. Причиной этому является попадание инфекции в организм человека. Как правило, это внутрибольничная группа болезнетворных микроорганизмов, которые устойчивы к антибактериальной терапии. Такое явление проявляется накоплением гнойного экссудата в ране или же развитием инфекционной пневмонии. Если бактерии проникают в костно-хрящевую ткань — это становится причиной внутрисуставного воспаления и приводит к серьезным дегенеративно-дистрофическим структурным изменениям.
Вернуться к оглавлению
Механизм развития болевых ощущений у детей
 Ферментативная система малышей работает не в полную силу, что позволяет лекарственным компонентам оседать в области суставов, провоцируя там воспалительный процесс.
Ферментативная система малышей работает не в полную силу, что позволяет лекарственным компонентам оседать в области суставов, провоцируя там воспалительный процесс.
Болевой синдром у малышей носит такой же характер, как и у взрослых, правда, первопричиной их развития может сработать другой фактор. У детей дошкольного возраста в организме вырабатывается недостаточное количество ферментов, которые способствуют переработке и выводу препаратов. Поэтому компоненты лекарств накапливаются и приводят к интоксикации, которая провоцирует воспалительный процесс, что становится причиной патологических ощущений.
Еще одной причиной болей в послеоперационный период у детей служит плохая усвояемость наркотических обезболивающих препаратов, которые применяются в первые дни после проведения операции. Взрослый организм подобные средства впитывает легко и быстро. Но на ребенка они оказывают медленное и неполноценное действие. При этом малыш испытывает неинтенсивные приглушенные болевые ощущения.
Нередко наркотические болеутоляющие лекарства приводят к нарушению работы дыхательной системы у детей.
Вернуться к оглавлению
Как избавиться от симптома?
В первую очередь проводится дополнительное обследование больного. Делают общий и биохимический анализ крови, чтобы определить наличие воспалительного процесса. А также проводятся инструментальные исследования в зависимости от локализации и характера болевого синдрома. Для обследования суставов используют рентгенографию, МРТ и КТ.
 Наркотический анальгетик может применяться при послеоперационных осложнениях.
Наркотический анальгетик может применяться при послеоперационных осложнениях.
Если причиной подобного состояния считается естественное послеоперационное осложнение, тогда применяется комплекс наркотических и ненаркотических анальгетиков. Первая группа препаратов принимается только под строгим наблюдением врача и с соблюдением точных дозировок. Чтобы не вызывать привыкание организма, наркотические обезболивающие средства со временем заменяются более безопасными аналогами.
Если после проведения операции с применением анестезии появляются симптомы распространения инфекции, тогда приписываются нестероидные противовоспалительные средства в сочетании с «Трамадолом», что способствует быстрому устранению негативной симптоматики без проявления побочных эффектов.
Реабилитация в послеоперационный период способствует снижению болевых ощущений, заживлению ран и рассасыванию рубцовой ткани. Для этого применяют ЛФК в положении лежа и полусидя. В основном упражнения направлены на восстановление кровообращения в мелких суставах нижних конечностей и шейного отдела позвоночника. Физиотерапевтические процедуры способствуют быстрому заживлению пораженных участков кожных покровов, а также оказывают обезболивающее действие.
Источник
Страница 32 из 51
28.02.2012
Вопрос: Добрый день, меня зовут Татьяна и у меня о-очень большая проблема с наркозом. Первой ласточкой, было лечение зубов, когда пришлось делать несколько инъекций. И ни чего не помогло. Так и терпела до окончания процедуру. Потом был выкидыш, чистка, пришла в себя, пыталась сесть, кричала, что мне больно. Через год кесарево сечение, сначала была эпидуральная анестезия, по требованию доктора, во время схваток. Держала она меня 4 часа, потом пришлось по показаниям делать кесарево сечение, было ужасно больно, сделали общий наркоз, через какое-то время проснулась, начала плакать, дергаться, доктор все понял. Вкололи кокой-то препарат, отключилась на несколько минут и опять проснулась, вкололи что-то еще раз, опять не надолго отключилась и проснулась. Когда увидела, что мой ребенок весь черного цвета, не дышит, не шевелится. Испугалась и потеряла сознание. Чем очень сильно обрадовала докторов. Уже не знали, что со мной делать. Кошмар тот еще. Я тогда подумала, что анестезиолог что-то сделал не так, дозу не рассчитал или еще чего. Но потом было второе кесарево сечение, ребенок на момент операции был мертв, я и врачи это знали. Больница была другая и доктор тот же другой, я ему все рассказала. Мне поставили побольше наркоз, так как сохранять было уже не кого. Но я опять проснулась. Доктор во время увидел и принял меры. Потом опять лечила зубы, заметила такую вещь, если местную анестезию сразу побольше не поставить, потом добавлять бесполезно, совсем не берет, идет пощипывание онемевшей части лица и отпускает полностью. В связи с этим у меня вопрос, я что так и буду всю жизнь мучиться от боли. А если вдруг придется еще раз оперироваться, мало ли, мне всего 34 года? Есть ли какие-то тесты, возможно ли проверить какие препараты берут меня, а какие нет? Количество необходимого препарата? Я очень терпеливая, сами доктора говорят. Но это же не может продолжаться вечно, я уже очень стала бояться боли. Кровь с пальца сдать, проблема, меня трясти начинает и сами по себе слезы текут ручьем. Раньше такого не было. Буду очень ждать вашего ответа. Заранее спасибо.
Ответ: Добрый вечер. Местная анестезия при лечении зубов нередко бывает неудачной, причиной чего является неправильная техника проведения анестезии, использование местных анестетиков с просроченным сроком годности и прочее. Увы, но наркоз при чистке в российских реалиях почти всегда безобразен – вводятся малые дозы лекарств и, кроме того, используются устаревшие препараты для наркоза (калипсол), вызывающие ужасные побочные эффекты (галлюцинации, возбуждение), которые, судя по всему, испытали и Вы. Наркоз при кесаревом сечении всегда поверхностный, поэтому феномен пробуждения во время анестезии случается не так уж редко, очень похоже, что данная ситуация имело место и при Вашей анестезии. Поэтому описанная Вами череда неудачных анестезий и наркозов может иметь лишь одно объяснение – это случайное стечение обстоятельств, причём, к большому сожалению, все эти стечения обстоятельств были далеко не самыми радужными событиями. На сегодняшний день в мировой литературе не описано ни одного случая, когда на пациента не оказывала бы действие анестезия. Да, бывают пациенты с индивидуальными особенностями организма, имеющие сниженную чувствительность головного мозга к препаратам для наркоза. Вполне возможно, что такого рода особенности имеет и Ваш организм, однако эта особенность, на самом-то деле, не представляет никаких проблем, так как отлично «лечится» введением «больших доз» наркоза. Поэтому не волнуйтесь и не переживайтесь. Случившемуся с Вами есть вполне логичные объяснения. И Вы никакой такой не уникум, а самый обычный человек. Это значит, что Ваша проблема вполне решаема и требует в будущем лишь одного – сообщить анестезиологу, что Вам необходимы большие дозы препаратов для наркоза, так как во время предыдущих анестезий Вы испытывали боль и всё слышали. Желаю не болеть, и если вдруг снова будет предстоять анестезия, то чтобы всё прошло максимально безболезненно для Вас!
27.02.2012
Вопрос: Мне 54 года. У меня камень в мочеточнике (3мм*4мм, в нижней трети). Предлагают тащить петлёй под общей анестезией. Но у меня брадикардия и аритмия. Однажды, 4 года назад, была кратковременная ситуация, когда пульс падал до 16 ударов в минуту, я терял сознание. Можно ли применить иной вид обезболивания?
Ответ: Добрый вечер. При планируемом Вам оперативном вмешательстве общая анестезия представляется самым оптимальным вариантом. Следует сказать, что общий наркоз оказывает минимальное воздействие на проводящую систему сердца, то есть наркоз не вызывает значимых и существенных изменений частоты сердечных сокращений и сердечного ритма. Если подобного рода изменения и случаются, то анестезиолог их мгновенно различает и устраняет (во время анестезии проводится непрерывный контроль ЭКГ). Мало того, любые изменения пульса во время анестезии имеют полностью обратимый характер, то есть они прекращаются сразу, как заканчивается время действия анестезии.
Другого вида анестезии действительно нет, а проводить процедуру без наркоза нельзя, так как боль может вызывать существенные изменения в уровне артериального давления и пульса, что может привести к серьёзным сердечно-сосудистым осложнениям.
Поэтому, на самом деле, не стоит волноваться — предложенный Вам вариант анестезии является наиболее оптимальным. Желаю удачи и благополучной анестезии!
27.02.2012
Вопрос: Здравствуйте. Болят ноги после спинальной анестезии, вот и весь вопрос, что делать, к какому врачу обратиться? В общем, болят, начиная с чашек до ступней и вверх до ягодиц, но очаг боли именно чашки. Посоветуйте как быть. Большое спасибо.
Ответ: Добрый день. Причиной беспокоящих Вас болей в ногах может быть спинальная анестезия или какое-нибудь сопутствующее заболевание, не дававшее ранее о себе знать. Точное заключение может быть сделано только после очного осмотра. Если причина болей кроется в спинальной анестезии, то в этом случае необходима консультация врача-невролога. Вообще, боли в ногах после спинальной анестезии – это достаточно редкое осложнение данного вида анестезии, случающееся примерно в 0,05% случаев. Причиной неврологических осложнений спинальной анестезии являются повреждения нервов (иглой или «химический ожог» раствором местного анестетика), сдавление спинного мозга гематомой или абсцессом. Как правило, боли в ногах после спинальной анестезии имеет доброкачественное течение – значительное облегчение наступает на фоне лечения нестероидными противовоспалительными препаратами, а само заболевание в течение нескольких недель полностью проходит. Однако в любом случае Вам необходимо обратиться за консультацией к врачу-неврологу. Желаю скорейшего выздоровления!
26.02.2012
Вопрос: Добрый день! Мне 33 года, планирую первую беременность. Более 10 лет страдаю маниакально-депрессивным психозом (МДП), приступы мании раз в год, купируются клопиксолом + галоперидолом. Также страдаю близорукостью (-5,5). Какие виды родов Вы мне посоветуете? Какие виды анестезии мне не противопоказаны? Большое спасибо!
Ответ: Здравствуйте. Выбор метода родоразрешения проводится только врачом акушер-гинекологом. Поэтому ответ на вопрос «Как лучше рожать?» (естественным способом или при помощи операции кесарево сечение) должен дать только Ваш акушер-гинеколог. Хотя следует сказать, что в целом общепризнанной точкой зрения является проведение родов при МДП под общей анестезии. Считается, что испытуемый при естественных родах стресс (сопровождаемый гормональным всплеском) способен спровоцировать обострение маниакально-депрессивного психоза, поэтому защита от стресса имеет при родах большое значение. В этом плане общая анестезия представляется наиболее оптимальным вариантом обезболивания. Спинальная анестезия обеспечивает полную блокаду боли, что, безусловно, также снижает операционный стресс, однако данный вид анестезии не блокирует эмоциональные переживания и волнения, поэтому данный вид анестезии является не самым лучшим выбором при МДП. Что же касается имеющейся близорукости, то она не является противопоказанием к проведению анестезии и может представлять лишь некоторую проблему при естественных родах (здесь правда не столько важнее сам факт и выраженность близорукости, а наличие сопутствующих проблем – отслоения или дистрофии сетчатки и пр.). Поэтому, скорее всего, выбор акушер-гинекологов будет сделан в сторону операции кесарево сечение, выполняемой под общей анестезией. Желаю лёгких родов!
26.02.2012
Вопрос: Здравствуйте. Скажите пожалуйста, мы приехали на плановую операцию по поводу срединной кисты шеи, у нас идут выделения, нам делают антибиотики, не каких изменений нету, и пока мы лежали, то заболели ещё ОРЗ (температура, насморк и кашель). Можно ли нам делать операцию. Заранее спасибо.
Ответ: Здравствуйте. Проведение планового наркоза возможно только на фоне удовлетворительного состояния здоровья. Любая острая инфекция дыхательных путей является противопоказаниям к проведению анестезии, так как угрожает риском развития различного рода дыхательных осложнений во время наркоза. Поэтому в Вашей ситуации будет оптимальным отложить запланированное оперативное лечение до момента полного выздоровления (нормализации температуры тела, исчезновения насморка и кашля). Некоторые специалисты советует проводить операцию через 2 недели после выздоровления от простуды (ОРЗ, ОРВИ, гриппа). Желаю скорейшего выздоровления!
26.02.2012
Вопрос: Здравствуйте. После того как мне сделали наркоз (дышал я через трубку во время операции) у меня стало затруднение дыхания и чувство отека горла в области трахеи.
Что это может быть? Началось именно после наркоза с искусственной вентиляцией легких, после операции прошло уже две недели. Спасибо!
Ответ: Добрый день. В некоторых случаях используемая при общей анестезии дыхательная трубка вызывает после операции раздражение горла, а порой и отёк дыхательных путей (в том числе и трахеи). Подобного рода осложнение может иметь различные проявления – боли или дискомфорт в горле, кашель, охриплость (осиплость), иногда нарушение дыхания. Как правило, все вышеописанные жалобы проходят самостоятельно в течение нескольких дней-недель и не требуют проведения какого-либо специального лечения. Учитывая, что беспокоящие Вас симптомы беспокоят уже около двух недель, то важно более детально разобраться с причиной их возникновения, чтобы предпринять все необходимые для скорейшего выздоровления меры. Для этого необходимо обратиться за очной консультацией к оториноларингологу (ЛОР-врачу). Дать заочные рекомендации по лечению очень затруднительно, так как необходимое лечение будет напрямую зависеть от результатов осмотра ЛОР-врача, в компетенции которого, по сути, и находится заданный Вами вопрос. Желаю скорейшего выздоровления!
26.02.2012
Вопрос: Добрый вечер! Проконсультируйте, пожалуйста, по следующему вопросу. 09.02.2012 была сделана операция по поводу коррекции головчатой формы гипоспадии, но не совсем удачно: открылся свищ. Следующее вмешательство планируется на конец марта — начало апреля. Мне бы хотелось, чтобы оно также проводилось под спинномозговой анестезией. Возможно ли проведение двух спинальных анестезий подряд через такой короткий промежуток времени? Заранее спасибо за ответ.
Ответ: Здравствуйте. Бывает, что при необходимости экстренной повторной операции мы проводим спинальную анестезию чуть ли не через несколько часов после окончания первой анестезии. То есть никаких временных преград для проведения повторной спинальной анестезии не существует. Поэтому не переживайте – планируемая Вам операция может быть снова выполнена под спинальной анестезией, причём без каких-либо ограничений. Желаю благополучной операции!
26.02.2012
Вопрос: Здравствуйте! 4 года назад у меня была операция на яичнике, не совсем успешно все прошло, пришлось делать повторно через неделю. В первом случае все прошло хорошо (в плане наркоза), но во втором, не знаю конкретно в какой из периодов операции, но я проснулась, НО не могла двигаться, не моргнуть, ни пальчиком шевельнуть, как мне показалось, я смогла развить быстрое дыхание, двигаться не могу, но чувствую, слышу. Несколько раз так просыпалась и отключалась. Ни один доктор даже слушать меня не стал, сказали приснилось, но я то могу даже разговор пересказать Вопрос: в чем дело? Стоит ли опасаться такого же в будущем?
Ответ: Добрый день. Случившееся с Вами является одним из осложнений анестезии, называющимся пробуждением во время наркоза. Достаточно подробно про данный феномен можно прочитать в статье «Пробуждение во время наркоза». Следует сказать, что встречается данное явление очень и очень редко – примерно в 0,01-0,2% случаев. Наиболее частой причина пробуждения пациента в наркозе кроется в ошибке проведения наркоза и гораздо реже в особенностях организма пациента, предполагающих низкую чувствительность головного мозга пациенты к препаратам для наркоза, соответственно и большую потребность в этих лекарствах.
Уверен, что по поводу «будущих» наркозов переживать Вам не стоит. Скорее всего, корень проблемы был в ошибке анестезиолога. Если же причина случившегося заключается в Ваших особенностях организма, то это не будет представлять никакой проблемы при условии, что при планируемой операции Вы сообщите анестезиологу о случившемся в прошлом осложнении – анестезиолог просто введёт Вам «большую дозу наркоза» и всё пройдёт хорошо. Поэтому не волнуйтесь, главное не забудьте сообщить анестезиологу о прошлой проблеме. Всего Вам доброго!
Источник