Болят ноги воспаление нерва
Нервная система отвечает за чувствительную, двигательную активность и работу эндокринной и иммунной систем в организме человека. Развитие воспалительного процесса в нервных корешках вызывает болевой синдром, ограничение подвижности. Человеку трудно передвигаться, нарушается чувствительность суставов и мягких тканей. Воспаление нерва в ноге, симптомы которого приносят существенный дискомфорт, появляется чаще как сопутствующая патология на фоне других заболеваний позвоночника или вирусного поражения организма.
Признаки ишиаса
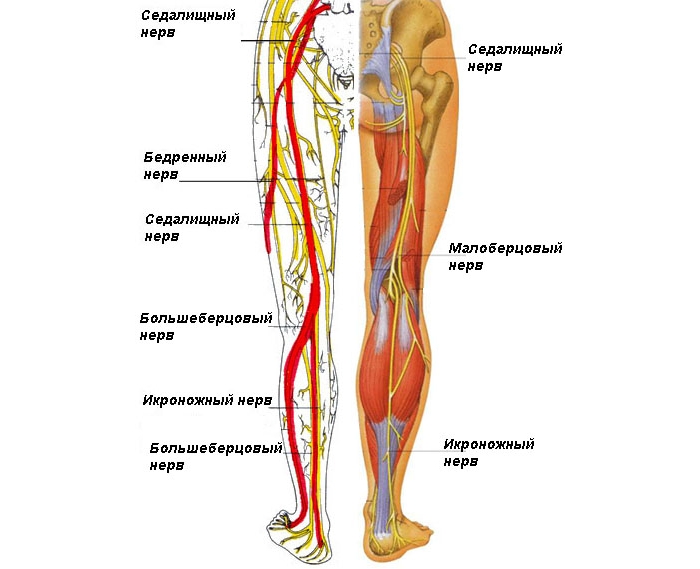
Ишиасом называется воспаление седалищного нерва, который является одним из самых крупных в организме. Он берет начало в спинном мозге, а его ветви проходят через ягодицы вдоль всей нижней конечности вплоть до пальцев стопы. Основные причины, вызывающие заболевание:
- длительное переохлаждение;
- компрессия нервных окончаний при смещении межпозвонкового диска;
- механические травмы поясничного отела позвоночника;
- тяжелые физические нагрузки;
- вирусные, инфекционные заболевания;
- травмы органов малого таза;
- синдром грушевидной мышцы;
- остеохондроз;
- костные шпоры на позвонках;
- сужение спинномозгового канала (стеноз);
- беременность;
- сахарный диабет;
- ревматоидный артрит;
- сдавливание нерва онкологическим новообразованием.
Основные симптомы ишиаса – это жжение и боль, которая появляется в нижнем отделе позвоночника и распространяется по нисходящему типу вниз к ноге. Дискомфортные ощущения усиливаются при малейшем движении, беспокоят даже в ночное время. Больной ограничен в движениях, нередко возникают трудности с работой тазобедренного и коленного суставов. При диагностике наблюдаются аномальные неврологические рефлексы.
Воспаление седалищного нерва чаще всего поражает одну конечность, при этом противоположная сторона может неметь, покалывать, появляться ощущение мурашек. Это связано с нарушением иннервации мышечных тканей. Встречается и двустороннее воспаление седалищного нерва, больной испытывает сильную боль при попытке встать или совершить какое-либо движение.
Самой распространенной причиной воспаления седалищного нерва является защемление нервных окончаний при выпячивании межпозвоночной грыжи.
Болевой синдром может быть разной степени интенсивности, сопровождаться покалываниями и онемением в ноге, потерей чувствительности мягких тканей.
Если не провести своевременное лечение, поражение седалищного нерва может привести к ограничению подвижности в колене, стопах, нарушению работы пищеварительной системы, возможно недержание мочи и кала, часто краснеет, отекает кожа на пояснице или в области бедра. Лечить заболевание необходимо у врача-невролога или невропатолога.
Неврит и невралгия
Неврит обычно имеет инфекционную природу. При этом заболевании наблюдается воспаление бедренного, седалищного, большеберцового или малоберцового нерва. К основным причинам патологии относятся такие состояния:
- переохлаждение;
- инфекционные заболевания;
- воспалительные заболевания мочеполовой системы;
- сосудистые нарушения;
- интоксикация организма;
- сдавливание нервного ствола;
- химическое, алкогольное отравление;
- гиповитаминоз;
- осложнения сахарного диабета.
При воспалении бедренного нерва боль, жжение и онемение возникает в наружной области бедра. Дискомфортные ощущения усиливаются во время ходьбы, при совершении резких движений. Кроме того, больному трудно сгибать ногу в колене.
Неврит седалищного нерва чаще всего бывает вызван травмами позвоночника, переломами костей таза или раковыми опухолями. Основные симптомы – нарушения чувствительности мышц голени, стопы, больной не может стоять на носочках и пятках, немеет задняя поверхность ягодиц, бедра. Боль может возникать спонтанно, иметь пульсирующий или ноющий характер.
Неврит большеберцового нерва проявляется трудностями при сгибании пальцев стопы, кожные покровы гиперемированы, горячие на ощупь. Вызывают симптомы патологии механические травмы, вирусные и инфекционные заболевания.
Невралгия наружного бедренного нерва проявляется болью с внешней стороны бедра, синдром усиливается в ночное время, вызывает бессонницу, ходьба и физическая нагрузка также приводят к значительному дискомфорту.
Защемление нерва в коленном суставе
Вызывать резкую боль в ноге, колене может состояние, которое развивается на фоне защемления нерва. К основным симптомам патологии относятся такие:
- острая боль в колене;
- снижение чувствительности, онемение;
- чувство жжения, покалывания;
- непроизвольный нервный тик;
- ограничение двигательной активности в колене;
- мышечная атрофия различной степени.
Невралгия (боль в нерве) не является самостоятельным заболеванием, чаще всего она появляется при повреждении мениска, повышенных физических нагрузках, воспалении сустава, как следствие травм, переломов. В свою очередь, недостаточная подвижность, сидячий образ жизни, ожирение также могут приводить к защемлению нерва в колене. Если появляются онкологические опухоли в области сустава, происходит сдавливание нервных корешков по мере разрастания новообразования. Лечить такое состояние можно только хирургически.
Иногда воспаление нервных окончаний в колене вызывается ущемлением седалищного нерва в позвоночнике или при компрессии межпозвонковыми грыжами. По этой причине лечение должно проводиться комплексно.
Методы диагностики
Чтобы выявить симптомы воспаления седалищного, бедренного или большеберцового нерва, снять острую боль и провести лечение, необходимо проконсультироваться с врачом-невропатологом. Доктор проводит осмотр и опрашивает больного. Делаются рентгеновские снимки поврежденной конечности в разных проекциях, может понадобиться проведение магниторезонансной томографии.
В целях диагностики ишиаса, невралгии проводят тест Ласега или проверяют «симптом натяжения». Суть методики основана на выявлении спастических сокращений мышц при защемлении нервных корешков. Когда при сгибании выпрямленной ноги в тазобедренном суставе происходит натяжение седалищного, бедренного и большеберцового нерва, пациент ощущает острую боль в ноге, пояснице, бедре.
Выявить воспаление нервов помогают симптомы Леррея. Больного просят подняться из положения лежа с прямыми ногами. Резкий болевой синдром указывает на поражение бедренного, седалищного или большеберцового нерва. Защемление позвонков определяют методом Бехтерева. Больному поднимают здоровую ногу, при этом боль появляется в пораженной конечности.
Дополнительно пациенту может понадобиться консультация ревматолога, нейрохирурга, вертебролога, онколога, травматолога и сосудистого хирурга. Специалисты помогут правильно установить диагноз и назначить лечение.
Лечение воспалительных заболеваний
Симптомы инфекционных невритов седалищного, большеберцового, бедренного и коленного нервов можно снять с помощью приема антибактериальных препаратов. Дополнительно назначается лечение нестероидными, противовоспалительными, противовирусными средствами, миорелаксантами, витаминотерапией.
Если симптомы невралгии вызваны расширением кровеносных сосудов, ишемией, тромбофлебитом, назначают лечение сосудорасширяющими препаратами. При травмах конечность фиксируют, если необходимо накладывают гипсовую или тугую повязку. Больному показан постельный режим, спать нужно на жестком матраце. Чтобы снять боль, отечность конечность следует лечить мазями и гелями, содержащими анестетики, прописывают также диуретики.
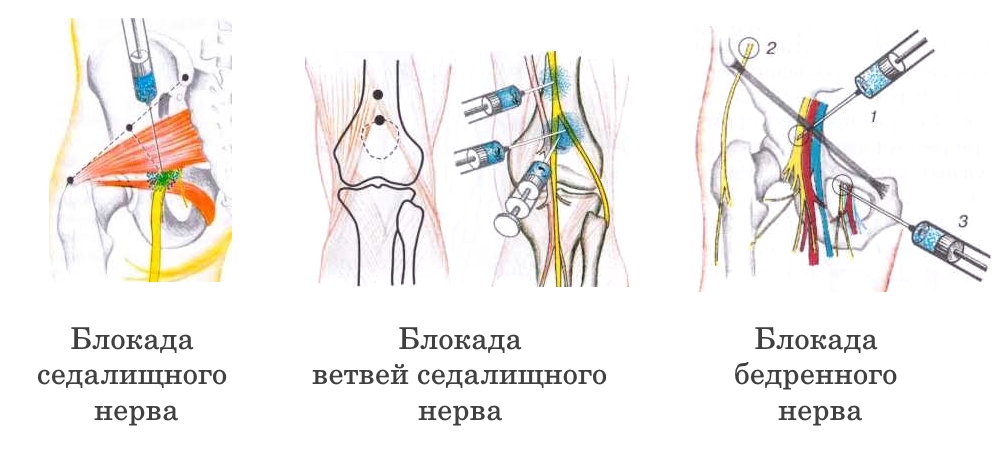
Если болевой синдром слишком сильный, купировать его приходится новокаиновой или гормональной блокадой.
После снятия острых симптомов пациенты проходят лечение физиотерапевтическими процедурами: массаж, электрофорез, ЛФК, УВЧ, электромиостимуляция, мануальная терапия. При тоннельном синдроме вводят лекарственные средства непосредственно в пораженный канал.
Когда лечение медикаментами, проведение физиотерапевтических процедур не помогает снять боль, состояние больного ухудшается, проводят хирургическое вмешательство. Таким образом выполняют декомпрессию защемленного бедренного или большеберцового нерва. При необратимых процессах в нервных волокнах нейрохирург выполняет сшивание или пластику тканей. Лечить хирургическим путем необходимо разрыв мениска в колене, переломы со смещением, грыжи позвоночного столба.
Воспаление седалищного, бедренного, большеберцового и малоберцового нерва у молодых людей хорошо поддается терапии, лечение имеет положительные прогнозы. У пациентов пожилого возраста, страдающих сахарным диабетом, заболевание носит прогрессирующий характер, возможно развитие паралича мышечных тканей, деформации суставов стопы.
Источник
 Неврит – патология относится к болезням нервной системы. Заболевание верхних конечностей возникает в четырех основных периферических нервах – срединном, локтевом, лучевом, плечевом.
Неврит – патология относится к болезням нервной системы. Заболевание верхних конечностей возникает в четырех основных периферических нервах – срединном, локтевом, лучевом, плечевом.
При неврите нижних конечностей происходит поражение бедренного, большеберцового и малоберцового, седалищного нервов.
Заболевание характеризуется воспалительным процессом самого нерва, его оболочки, осевого цилиндра. В этой статье поговорим о невритах верхних и нижних конечностей (воспалении нервов в руках и ногах), симптоматике и лечении проблемы.
Что собой представляет?
Неврит – воспалительный процесс периферических нервных соединений, сопровождается болью и/или онемением. При затяжном течении заболевания или высокой степени вовлеченности тканей возможен парез или паралич.
Основной симптоматикой выступают болевые ощущения, дискомфорт в части тела с пораженным участком. Заболевание может поражать как один нерв (мононеврит), так и несколько (полиневрит).
В пораженной области, на фоне отсутствия чувствительности и малоподвижности из-за боли, может возникнуть атрофия мышц.
 Характерными общими признаками выступают:
Характерными общими признаками выступают:
- болевой синдром;
- потеря чувствительности;
- снижение мышечного тонуса и атрофия;
- покалывание;
- возникновение трофических язв.
Также в месте повреждения (воспаления) нервных отростков может возникнуть отек, цианоз кожи, и другие симптомы, в зависимости от характера воспалительного процесса и его причины.
Общие причины
Причинами невритов конечностей чаще выступают травмы, приобретенные в ДТП, при занятиях спортом, на производстве.
При воспалении нервных тканей нижних конечностей процесс чаще локализуется в пояснично-крестцовой, берцовых, седалищной и бедренной зонах. Неблагоприятные факторы вызывают нарушение обмена веществ в отростках нейронов.
Патологии ССС могут являться причиной воспаления нервных волокон из-за отечности тканей, приводящей к защемлению.
Этиология возникновения:
- переохлаждение;
- травмирование;
- гиповитаминозы и авитаминозы;
- инфекционные заболевания;
- заболевания эндокринной системы;
- род занятий, связанный с систематическими вибрациями;
- алкоголизм;
- нарушение кровообращения в определенных зонах, в том числе и регулярные механические повреждения из-за передавливания, например во сне;
- патологические состояния позвоночного столба;
- отравления тяжелыми металлами, ядохимикатами.

Симптоматика невритов верхних конечностей
Плечевой (plexus brachialis)
Заболеванию предшествует спазм мышечного аппарата воспаленной зоны. Такой спазм может ощущаться как непроизвольное сокращение или подергивание мышц. Нередко первые симптомы неврита плечевого нерва проходят для пациентов незамеченными.
С нарастанием воспаления появляется отечность. Припухлость становится причиной сдавливания нервного сплетения плечевого отдела. При защемлении возникает болевой синдром.
Болевые ощущения могут проявляться в виде режущих, жгучих острых болей. Резкие болевые ощущения могут возникать периодически, наслаиваясь на тупую, ноющую боль.
 Дискомфорт и болевые ощущения распространяются с плечевого отдела на всю руку.
Дискомфорт и болевые ощущения распространяются с плечевого отдела на всю руку.
Но такое проявление не является правилом, и боль может носить локализованный характер, непосредственно в зоне плеча. Невритам подвержены чаще надключичные плечевые сплетения, чем подключичные.
При значительном воспалении, боль может иррадиировать в грудную клетку, лопатку, той стороны, где расположен очаг воспаления.
Пациенты отмечают и такие ощущения, как:
- покалывание;
- мурашки;
- онемение;
- ограниченность движений.
Заболевание плечевого отдела часто является причиной невозможности поднять полностью руку, завести ее за спину, максимально отвести в сторону, а иногда и крепко сжать предмет.
Локтевой (n. ulnaris)
Клиническая картина воспаления n. ulnaris проявляется более интенсивно, чем в зоне плеча. На степень проявления симптомов влияет уровень физической активности/нагрузки, области и вовлечения иннервируемых тканей в воспалительный процесс.
 Симптоматика неврита локтевого нерва:
Симптоматика неврита локтевого нерва:
- онемение;
- парестезия (мурашки);
- гиперчувствительность или отсутствие восприятия тактильности ладони в части безымянного пальца и полностью мизинца;
- ограничение или полная утрата двигательной активности, особенно пальцев, указанных в предыдущем пункте.
С нарастанием воспалительного процесса, онемение и потеря двигательной активности могут распространяться на мышцы нам мизинцем и большим пальцем.
Визуально ладонь с атрофированными мышцами, в результате поражения локтевого отдела, выглядит уплощенной.
Кисть напоминает лапу хищной птицы с когтями, когда согнуты пальцы выше средних фаланг, а остальные находятся в прямом положении.
Развивается атрофия мышечного скелета в области воспаления и снижается рефлекторное сокращение сухожилий. Нередко в пораженной руке возникает туннельный синдром.
Срединный (n. medianus)
Для того чтобы сжать кисть в кулак приходится прилагать максимально возможные усилия, но даже они не приводят к ожидаемому результату – такой симптом характерен для срединного неврита.
Поверхность ладони нечувствительна или слабо чувствительна к любым прикосновениям. Человек не различает холодное и горячее, острое и тупое.
 Кисть условно носит названия «Рука акушера». Внешне это выглядит так, что в кулак зажимается только мизинец и безымянный пальцы, указательный и средний разогнуты. Средний может быть согнут до первой фаланги.
Кисть условно носит названия «Рука акушера». Внешне это выглядит так, что в кулак зажимается только мизинец и безымянный пальцы, указательный и средний разогнуты. Средний может быть согнут до первой фаланги.
Атрофия может достигать пика в области возвышения большого пальца. Ладонь в расслабленном положении уплощена и называется «обезьяньей».
Болевой синдром при неврите срединного нерва может проходить по всей области иннервации и принимать характерные признаки болезни Пирогова-Митчела.
Вазомоторно-секреторно-трофические поражения, характерны для этого вида патологии. Особенно изменению подвержена зона I, II, III пальцев. Конечность в этой области приобретает синюшный оттенок, ногти становятся хрупкими, пальцы заметно утрачивают мышечный корсет и постепенно становятся худыми.
Возможна потливость между указательным и средним пальцами. Из-за регулярной влаги (пота) появляется раздражение, язвы.
Лучевой (n. radialis)
Нерв проходит по всей длине предплечья и оканчивается в кисти. Локализоваться процесс может в любой области по ходу иннервации п. radialis. В зависимости от локализации клиническая картина неврита лучевого нерва может видоизменяться.
 Если поражена область плеча, то симптоматически это проявляется в порезе предплечья, кисти. Когда недуг поражает среднюю часть n. radialis, то предплечье функционирует, а кисть утрачивает способность движений.
Если поражена область плеча, то симптоматически это проявляется в порезе предплечья, кисти. Когда недуг поражает среднюю часть n. radialis, то предплечье функционирует, а кисть утрачивает способность движений.
При воспалении в нижней части n. radialis предплечье и кисть сохраняют двигательную активность и чувствительность, но фаланги пальцев становятся малоподвижными или полностью утрачивают разгибательную функцию.
Вне зависимости от зоны поражения кисть у пациента свисает «плетью». Удерживать тяжелый предмет или сильно сжать не удается. Тактильность кисти нарушена, а выполнение простых функций, таких как рисование, вдевание нитки в иголку, затруднены.
Болевой синдром свойственен только при травматической или инфекционной природе заболевания.
Проявления для нижних конечностей
Бедренный (nervus femoralis)
В первую очередь пациенты отмечают снижение тонуса, слабость в ноге.
Заболевание nervus femoralis сопровождается:
- приступообразной болью;
- усилением болевого синдрома при движении;
- хромотой;
- снижением работоспособности ноги;
- дисфункцией подвздошно-поясничной мускулатуры;
- иногда парезом четырехглавой мышцы, обеспечивающей подвижность коленного сустава;
- скованностью движений в коленном суставе;
- резкой болью при пальпации области выхода n. femoralis;
- потерей чувствительности внутренней и наружной поверхностей бедра.

Тактильные функции могут отсутствовать на стопе (медиальный край) и голени. Рефлекторные функции коленного сустава при неврите бедренного нерва нарушаются не всегда.
Большеберцовый (n. tibialis) и малоберцовый (n. fibularis communis)
Как и в случае с невритом бедренного отдела, при воспалении большеберцового и малоберцового нервных отростков чувствительность утрачивается полностью или частично, ухудшаются двигательные функции, часто возникает паралич.
Стопу, при воспалении малоберцового n. fibularis communis, невозможно повернуть наружу. Пальцы плохо слушаются. В обоих случаях боль усиливается при попытке присесть. Мышцы голени атрофируются.
Чем позже начато лечение, тем более необратимых процессов может произойти по ходу иннервации.
Седалищный (n.ischiadicus)
Как отмечают сами пациенты – воспалительный процесс характеризуется нестерпимой жгучей болью.
Развивается воспалительный процесс стремительно и вызывает следующие признаки:
- боль в пояснице и по ходу иннервации, особенно ощущается в ягодице;
- подколенная чашечка также является особо чувствительной зоной, при неврите Nervus ischiadicus;
- боль может быть пронизывающей, от поясницы до пятки;
- онемение;
- ощущение покалывания;
- сокращения мышечные;
- судороги.

Болевой синдром при неврите седалищного нерва настолько сильный, что сложно найти положение, в котором больному становится легче.
Общие принципы терапии
Лечение назначается в зависимости от степени воспалительного процесса и поврежденной зоны.
Медикаментозные препараты направлены на снятие воспаления, устранение причины (бактерии или вируса), восстановление кровообращения, обезболивание.
Специалистами отмечается, что интегрированные схемы лечения дают более быстрый и точный результат. К медикаментозному лечению добавляются физиопроцедуры, массаж, мануальная терапия.
При первых симптомах, даже если они не сопровождаются острой болью, необходимо начать обследование. Нервные волокна растут, но восстановить все утраченные функции, при большой зоне поражения, иногда не представляется возможным.
Своевременно начатое лечение предотвращает дегенерацию тканей и позволяет избавиться в короткие сроки от заболевания.
Источник
Невралгия ног — болезненный синдром нижних конечностей, который возникает в результате повреждения связок, костей, мышц или ущемления нервных волокон. Привести к неприятным ощущениям способны некоторые заболевания сосудов и опорно–двигательной системы.
Симптомы на начальном этапе слабо выражены, поэтому многие пациенты не придают им должного значения. По мере развития состояние ухудшается и проведение лечебных мероприятий становится необходимостью.
Причины возникновения
Травмирование ног — распространенная причина болезненных ощущений. Ухудшают ситуацию болезни опорно–двигательного аппарата, предрасположенность к отечности ног. В дополнение к этому вызывают невралгию следующие заболевания и состояния организма:
- стрессовые ситуации;
- болезни суставов;
- нарушение функционирования сосудов;
- повреждения костей, мышц, связочного аппарата;
- алкогольная интоксикация;
- переохлаждение организма;
- последствие инъекций в область позвоночника;
- защемление седалищного нерва;
- повышенная нагрузка на ноги;
- подагра;
- возрастные изменения;
- межпозвонковая грыжа;
- наличие опухолей;
- осложнение в результате инфекционных заболеваний.
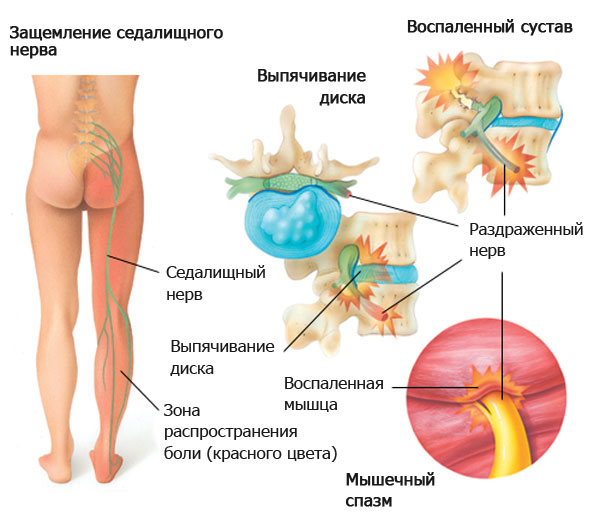
Ущемление седалищного нерва часто приводит к возникновению невралгии. К ущемлению может привести грыжа межпозвоночного диска, которая способна сдавливать нервные окончания.
Процесс не редкость при беременности, когда увеличенная матка начинает сдавливать соседние органы.
Характерные симптомы
Появление небольшого жжения, ползающих мурашек и распространяющего тепла или холода по ступням не всегда воспринимается всерьез пациентами. Как распознать невралгию ног? С течением заболевания появляются жгучие, пронизывающие, приступообразные боли в области ног. Отмечаются другие признаки:

- сухость и посинение в месте поражения;
- отечность тканей;
- потливость ног;
- мышцы постепенно атрофируются;
- болевые ощущения усиливаются при сгибании и разгибании;
- отмечаются поясничные боли.
Невралгия может перейти в неврит (поражение периферических нервов). Неврит характерен снижением чувствительности правой или левой конечности в случае мононеврита (одностороннего поражения). Если воспалительный процесс затрагивает обе ноги, то говорят о полиневрите (поражение нескольких нервов).
Неврит вызывает структурные изменения нерва, отмечаются двигательные нарушения. Боль локализуется в области ягодиц, бедра и отдает в стопу. Она усиливается при сгибании ноги. Больной замечает снижение чувствительности в месте локализации заболевания.
Лечебные мероприятия
Терапия заболевания основывается на выяснении причины невралгии. Врач подбирает комплексное лечение в зависимости от стадии заболевания. Больному обеспечивают покой, назначают ряд противовоспалительных и болеутоляющих препаратов. Основные лечебные мероприятия включают:

- Противосудорожные средства. Зарекомендовали себя в медицинской практике Финлепсин, Тебантин, Тегретол.
- Противовоспалительные препараты. Эффективен для снятия воспаления и при болевом синдроме Кеторолак.
- Миорелаксанты. К препаратам этой группы относится Мидокалм, Баклофен и Сирдалуд. Они снимают болезненные ощущения и устраняют мышечный спазм. Возможно применение средства Габапентин при постоянных болях нейропатического характера.
- Витамины группы B. Необходимы больным при невралгии, а в особенности у беременных. Назначают Мильгамму, Нейрорубин, Нейровитан.
- Физиотерапевтические методы лечения. Включают УВЧ–терапию, электрофорез, лечение лазером. При улучшении состояния применяют массаж, аппликации с парафином, иглоукалывание.
- Обезболивающие. Применяются в виде таблеток или инъекций. Это может быть Мовалис, Катадолон, Лирика, Бруфен. При невыносимой боли показана новокаиновая блокада (уколы в область позвоночника Дипроспана или Гидрокортизона. Местно обезболить область поможет Диклак или Фастум-гель.
- Успокоительные средства. Позволят нормализовать эмоциональное состояние Реланиум или Фенозипам.
При своевременном лечении потребуется 2–3 недели, чтобы пациент почувствовал улучшения. Пациенту необходимо в домашних условиях наладить питание. В рационе беременных женщин должны присутствовать витамины группы B (пивные дрожжи, свинина, овсяная и гречневая крупа, сыр, молоко, бобовые, пшеничный хлеб). Рекомендовано употребление натуральных соков из овощей и фруктов.
Заключение
При невралгии ног распознать причину не всегда получается самостоятельно. Если обратиться за квалифицированной помощью, удастся избежать множественного воспаления периферических нервов и атрофирования мышц. В качестве профилактики врачи советуют заниматься спортом, принимать витамины, правильно питаться и ограничить прием спиртных напитков.
Источник

