Болят суставы на руке плечо кисть и локоть
 Рука может болеть в связи с тем или иным заболеванием, а также после травмы или
Рука может болеть в связи с тем или иным заболеванием, а также после травмы или
падения. Это одна из наиболее распространенных жалоб пациентов. И часто такие обращения сопровождается предположениями на подобие: Я думаю, дело в кистевом туннельном синдроме.
Иногда, человек оказывается при этом прав, но не так часто, как можно подумать. Далее о наиболее распространенных причинах проблем с руками.
Примечание: Это не полный список! Не диагностируйте и не занимайтесь самолечением! Если у вас возникли проблемы, полагайтесь на здравый смысл, обратитесь к врачу.
16 причин — таблица симптомов и методов лечения.
Обычно, стенокардия вызывает тупую, тяжелую или плотную боль в груди, что иногда может распространиться в левую руку, шею, челюсти и спину. Однако иногда, стенокардия может ощущаться только как боль в руке.
Причина
Характер боли
Сопутствующие симптомы
Лечение / устранение

и движения (раздражение срединного нерва). Это, как правило, вызывает боль, а также жжение в суставе и пальцах.
Обратите внимание на то, что:
- заболевание семейное;
- наблюдается у 50% беременных женщин;
- бывает после травмы запястья;
- после других заболеваний, таких как диабет и ревматоидный артрит;
- после напряженной, повторяющейся работы с рукой.
Почему болит кисть (еще)
- покалывание,
- онемение,
- боль
Какие пальцы болят:
- большой;
- указательный;
- средний;
- половина безымянного.
Иногда синдром выходит за пределы этой области.
Другие возможные симптомы:
- тупая боль и дискомфорт в руке, предплечье и плече;
- ослабление пальцев;
- жжение, покалывание в руке;
- сухая кожа, отеки и изменения в цвете кожи;
- снижение чувствительности к прикосновениям;
- слабость и атрофия мышц у основания большого пальца.
- избегать действий, которые провоцируют возникновение симптомов;
- наручные шины;
- инъекции кортикостероидов;
- хирургическая помощь в амбулаторных условиях при местной анестезии (разрез связки запястья с целью уменьшить давление
на срединный нерв).
 Больше распространены остеоартрит и ревматоидный артрит. При остеоартрите постепенно разрушается хрящ
Больше распространены остеоартрит и ревматоидный артрит. При остеоартрите постепенно разрушается хрящ(соединительная ткань между костями). Это приводит к тому, что кости в суставах начинают тереться друг об друга. При ревматоидном артрите сначала воспаляется синовиальная оболочка, а потом и весь сустав,
что приводит к дальнейшему отеку и изменению его формы.
- боли в суставах, чувствительность и жесткость;
- воспаление внутри и вокруг;
- ограничено движение суставов;
- горячая, красная кожа над пораженным местом;
- слабость и атрофия мышц.
- обезболивающие, нестероидные противовоспалительные препараты (НПВП) и кортикостероиды;
- остеотомия (кости разрезаются и выравниваются)
При ревматоидном артрите:
- анальгетики (обезболивающие);
- базисные противовоспалительные препараты;
- физиотерапия;
- регулярные физические упражнения;
- изменения образа жизни;
- поддерживающие процедуры и операции;
- лекарства: метотрексат, этанерцепт, инфликсимаб.
а затем пройти. Однако, может возникнуть снова в том же самом месте.
- боль, скованность и припухлость;
- боль усиливается ночью, при движении и др. деятельности;
- воспаление сухожилия.
- направление к ревматологу, хирургу-ортопеду, физиотерапевту;
- сочетание отдыха, модификации деятельности, тепла и холода, лекарства и физиотерапии;
- облегчение нагрузки на сухожилия;
- шины поддерживающие пораженный сустав;
- холодные компрессы и горячие обертывания, грелки, теплые ванны;
- лекарства: анальгетики, стероиды (уколы);
- физиотерапия: растяжка пораженного сухожилия;
- в редких случаях бывает необходима операция.
- боль в области пораженного сустава;
- трудности в нормальном использовании верхней конечности;
- отек;
- синяки;
- повышенная чувствительность;
- мышечные спазмы (когда мышцы сокращаются плотно и больно);
- потеря некоторых или всех функций пораженной мышцы;
- скопление крови под кожей на месте растяжения, известное как гематомы (выглядеть это может как большой, темно-красный синяк).
После облегчения состояния важно не прекращать использовать пострадавший сустав.
- защита травмированной области от дальнейших повреждений;
- прекращение деятельности, вызвавшей травму и отдых травмированного сустава или мышцы;
- прикладывание льда;
- сжатие или бандаж травмированной области с целью ограничить ее отек и движение;
- подъем руку (положив на подушку);
- парацетамол, кодеин, НПВП;
- крем или гель, например, кетопрофен;
- ибупрофен в таблетках;
- физиотерапия предполагающая выполнение упражнений, направленных на улучшение диапазона движения и возвращение нормальной функции поврежденной области.
Чего избегать:
- физических упражнений,
- тепловых воздействий (ванн, бани, грелки),
- употребления алкоголя,
- массажа.
- на внешней стороне вверху предплечья, чуть ниже изгиба локтя;
- при подъеме или сгибании руки;
- при захвате небольших предметов, таких как ручка;
- при скручивании предплечья, к примеру, повороте дверной ручки или открытии банки.
Трудно в полном объеме использовать руку.
Чем ускорить выздоровление:
- перестать нагружать руку и избегать всего, что способствовало появлению симптомов;
- холодные компрессы;
- болеутоляющие (парацетамол);
- массаж;
- хирургическое удаление поврежденной части сухожилия.
Как правило, бурсит происходит в крупных суставах, в частности в локтевом. Боль может возникнуть резко или нарастать постепенно в течение долгого времени.
- боль и скованность в суставе, усиливающаяся при его перемещении;
- отек;
- покраснение;
- тепло в воспаленной области.
Случается после чрезмерных повторяющихся движений и напряженной деятельности. Также вызвать бурсит может бактериальная инфекция и другие проблемы со здоровьем, такие как подагра и ревматоидный артрит.
- отдых, использование шины для ограничения движения сустава;
- грелка и лед;
- разработка для укрепления ближайших мышц после того, как болевой синдром подуспокоится;
- НПВС для уменьшения боли и воспаления (ибупрофен, напроксен, диклофенак (вольтарен), кетопрофен);
- 1 инъекция кортикостероидов в бурсу;
- при длительном воспалении используются оральные кортикостероиды;
- в редких случаях бурса удаляется (хирургическим путем)
Альтернативные методы лечения для уменьшения боли и воспаления
- иглоукалывание;
- массаж (не при инфекционном варианте бурсита);
- диета, добавки;
- гомеопатические средства.
- онемение;
- ощущение, что мурашки по коже;
- покалывание;
- жжение;
- боль излучающая наружу от поврежденной области;
- в ряде случаев вышеуказанное идет с болью в шее или спине.
- отдых для пострадавшей области;
- НПВП;
- физиотерапия;
- операция.
шею, челюсти и спину. Идет приступами.
- тупая, тяжелая боль или ощущение дискомфорта в груди переходящая в шею и левую руку;
- одышка;
- плохое самочувствие;
- ощущение необычно сильной усталости;
- головокружение;
- беспокойство.
Стенокардия означает повышенный риск опасных для жизни проблем, таких как инфаркт и инсульт.
Заболевание обусловлено сужением артерий. Профилактика и лечение:
- в случае приступа прием нитроглицерина и повторно через 5 минут, если первая доза не помогла;
- комбинации лекарственных препаратов и изменения образа жизни (в частности, отказ от курения);
- бета-блокаторы, ивабрадин (замедляют скорость сердцебиения);
- никорандил;
- статины;
- антитромбоцитарные лекарства (низкие дозы аспирина);
- ферментные ингибиторы;
- хирургическая операция по расширению суженных артерий;
- шунтирование коронарной артерии;
- коронарная ангиопластика;
- имплантат коронарной артерии.
Часто встречается у людей, которые работают за компьютером и выполняющих однообразную ручную работу.
Признаки:
- боль и повышенная чувствительность;
- жесткость;
- покалывание и онемение;
- судороги;
- слабость.
Риск хроническое растяжение сухожилий увеличивает:
- плохая осанка или деятельность, которая требуют выполнение задач в неудобном положении;
- стресс;
- пребывание на холоде.
- первый шаг в лечении — выявление и изменение деятельности, которая вызывает симптомы (возможно, потребуется прекратить ее вообще);
- изменения образа жизни и рабочей обстановки;
- регулярные короткие перерывы, чтобы размять и подвигаться;
- курс противовоспалительных болеутоляющих (например, аспирин или ибупрофен);
- теплая грелка или холодный компресс;
- эластичная поддержка или шина;
- укрепление или ослабление мышц;
- массаж, йога и остеопатия для облегчения симптомов;
- акупунктура;
- ходьба и плавание;
- хирургия для исправления определенных проблем с нервами или сухожилиями.
в результате монотонных повторяющихся движений.
- отек в области основания большого пальца руки;
- болезненное движение пальца, особенно при щипании, хватании и сжимании;
- ограничение отягчающих состояние движений;
- противовоспалительные обезболивающие и гели;
- инъекция стероидов;
- растяжение и укрепление зоны поражения.
верхних конечностей. Чаще бывает у женщин в возрасте 20-50 лет.
- опухоль, сдавливание нервов, кровеносных сосудов (артерий);
- боль в плече, шее и онемение в руке (синдром грудного выхода);
- боль отдает в руку;
- конечность перестает ощущаться;
- слабость и покалывание в поврежденной руке и пальцах;
- моменты, когда вы не можете осуществлять мелкие движения, такие как нажатия на кнопки;
- феномен Рейно — кровеносные сосуды испытывают временный спазм, влияющий на кровоснабжение пальцев рук и ног (они белеют);
- тромб в подключичной артерии, который влияет на кровоснабжение пальцев, вызывая появление небольших красных или черных пятен.
Эти симптомы широко варьируются от человека к человеку: они могут быть легкими или тяжелыми, быть стойкими или приходят и уходят.
- массаж проблемной области;
- напроксен, диклофенак для облегчения состояния;
- тромболитики для разрушения сгустков крови;
- антикоагулянты, чтобы предотвратить образование тромбов;
- последнее средство — хирургическое удаление дополнительных ребер.
Раздражение, сжатие нерва, приводящее, помимо болевого синдрома, к ослаблению руки вплоть до того, что она оказывается парализованной и висит. Может также быть последствием получения прямого удара.
Другие причины проблем с плечом
- ноющие боли, онемение, покалывание, дискомфорт, а иногда и слабость в области локтя;
- излучает вниз по локтевой стороне предплечья или в мизинец и безымянный палец;
- потеря нормальной ловкости пальцев, силы и контроля хвата;
- снижение спортивных результатов — точности, силы, скорости.
Группа риска — спортсмены контактных видов спорта, метающие снаряды, офисные работники, которые много времени проводят с руками согнутыми в локтях.
- шинирование локтя (как правило, только в ночное время) для предотвращения его сгибания;
- операция включающая декомпрессию нерва, надрезание оболочки и освобождение от спаек и сжатия по его ходу.
- перелом ключицы;
- отек в области плеча;
- боли в плече и шее;
- слабость в руке;
- синдром Хорнера;
- поражение лучевого нерва;
- поражение мышечно-кожного нерва;
- паралич Эрба (у новорожденных).
- физиотерапия с иммобилизацией
- инъекции ботулинического токсина;
- нервно-мышечная электростимуляция;
- хирургическая коррекция в третичных центрах: переводы нервов, прививки, невролиз рубца вокруг плечевого сплетения.
- отек и чувствительность в поврежденной области (эти симптомы могут также возникнуть, если рука, запястье вывихнуты);
- кровотечение, если кость повредила ткань и кожу;
- при переломе слышен скрежет;
- кость может сломаться прямо, по диагонали или по спирали и на множество частей;
- если частицы кости торчат под углом или протыкают кожу, перелом открытый.
- не пытайтесь выпрямить руку;
- лед, обезболивающие, шина, гипс пока не заживет;
- операция по соединению костей;
- применение наружного фиксатора на время сращивания.
работа которых связана с нагрузкой на запястья.
- киста наполненная жидкостью увеличивается в размерах во время движений и уменьшается, когда рука отдыхает;
- могут быть болезненными.
- удаление жидкости через иглу (вероятность рецидивов очень велика);
- хирургическое иссечение.
- плечо вдруг оказывается не округлым, а угловатым;
- опухоль;
- двигать рукой очень больно.
- лед, обезболивающие;
- рентген, проверка, не сломана ли кость;
- вправление;
- УЗИ для проверки, не порвалось ли сухожилие вращающей манжеты плеча;
- обеспечение комфорта и поддержки руки повязкой и прокладкой;
- операция, если ткани порваны;
- выполнение комплекса упражнений нацеленного на снижение жесткости сустава, облегчения и наращивание силы в мышцах (5-10 минут 4 раза в день);
- постепенное увеличение амплитуды движения.
Источник
Боли в правой руке до плеча время от времени возникают у многих людей. Она может быть ноющая, точечная или острая. Причем болеть может вся рука или какая-то ее часть. Боль может локализоваться:
- в кисти;
- от запястья до локтя;
- от локтя до плеча.
Чтобы понять: почему возникает боль в правой руке до плеча, необходимо знать основные причины подобного состояния. Медицинская статистика указывает, что причины болевого синдрома запястья, локтя, кисти и пальцев рук могут быть разными.
Перенапряжение. В результате однообразной работы (частые сгибательные и разгибательные движения кисти или локтя, которые типичны для конвейерного производства) происходит сдавливание срединного нерва сухожилиями и костями запястья. Такое состояние называется «синдром запястного канала». Оно нередко возникает у пианистов, программистов и художников.
Спортивные нагрузки. Вследствие интенсивных и частых физических тренировок, сильных нагрузок на некоторые группы мышц в сухожилиях развивается воспаление. Это может спровоцировать непрекращающиеся боли при любом движении рук в плече.
Руки сильно ноют как от кисти до локтя, так и выше. Такая ситуация требует немедленного прекращения тренировок и посещения медицинского учреждения. Врач назначит пациенту полную диагностику, а вслед за ней и адекватное лечение.
Патологии позвоночного столба. Боль кисти, локтя или запястья могут вызвать следующие заболевания:
- остеохондроз;
- артроз или артрит плеча;
- синдром туннельного канала;
- тендинит и другие болезни.
 Любая боль в руке и плече может сигнализировать о развитии серьезного недуга.
Любая боль в руке и плече может сигнализировать о развитии серьезного недуга.
Нередкие причины, вызывающие боль в правой руке (впрочем, и в левой тоже) – это любые травмы, повреждающие кисть, локоть или плечо. Характер травмы может быть каким угодно: от незначительного ушиба до серьезного перелома. Неправильное срастание элементов кости после перелома тоже может быть причиной болей в руках разной интенсивности.
Суставные заболевания. Многочисленные патологии суставов – вот еще причины болевого синдрома верхних конечностей или их отдельных частей (в плече, локоть, кисть). К болезням суставов причисляются артриты, артрозы.
Различные заболевания нервной системы тоже могут являться провоцирующими факторами возникновения болей в руках.
Лечение и его особенности
Изучив основные причины возникновения боли в плечевом суставе и нижеплеча, можно перейти к знакомству с характером болевых ощущений. Это состояние классифицируется на временную боль и хроническую, то есть постоянную.
Однако даже если болевой синдром носит временный характер, его появление является свидетельством того, что в организме, возможно, развивается серьезная патология. Пациент должен понимать, что любое временное явление может переродиться в хроническое.
Болевые ощущения в руках могут свидетельствовать о развитии шейного остеохондроза – заболевания достаточно серьезного и неприятного. При остеохондрозе боль может возникать в плече, затрагивать локоть, переходить ниже к кисти и доходить до пальцев.
При первых появлениях болевых ощущений в верхних конечностях сначала нужно обратиться к терапевту. Врач, выслушав жалобы больного и произведя первичный осмотр, направит его к более узкому специалисту – травматологу, ревматологу или неврологу.
 Любой из этих врачей назначит полное обследование плеча и руки, которое требует сдачи анализов и прохождения аппаратной диагностики. Далее, в соответствии с диагнозом, назначается лечение.
Любой из этих врачей назначит полное обследование плеча и руки, которое требует сдачи анализов и прохождения аппаратной диагностики. Далее, в соответствии с диагнозом, назначается лечение.
Когда ломит правая рука ниже плеча – это может быть сигналом о том, что в организме присутствует сердечно-сосудистая патология. В комплекс терапевтических процедур, которыми можно лечить локоть, плечо, суставы пальцев и кисти, входят лекарственные препараты (таблетки, инъекции, мази) и физиотерапевтические методы, предоставляемые в условиях поликлиники.
Пациент должен иметь в виду, что лечение предполагаемого перелома, вывиха или растяжения может назначаться только после получения результатов рентгенографии, а никак не раньше. Благодаря соблюдению всех рекомендаций врача больной может полностью излечиться от заболевания, если оно находится в ранней стадии. Запущенную патологию кисти или локтя лечить очень сложно, а порой просто невозможно.
Но за медицинской помощью нужно обраться в любом случае и вести себя дисциплинированно, то есть все, что потребует врач (сдача анализов, прохождение рентгенографии, ношение фиксирующей повязки для плеча), следует выполнять беспрекословно.
Как уменьшить боль в локте и кисти
Почему лечение заболеваний рук не всегда бывает успешным? Это происходит потому, что зачастую пациенты ограничиваются только приемом лекарственных препаратов и игнорируют другие терапевтические мероприятия.
Однако локоть и кисть можно лечить и народными средствами, когда причина патологии досконально ясна.
Методы устранения боли в кисти и локте:
- При травме пострадавшему до посещения врача необходимо оказать первую помощь, полностью иммобилизовать поврежденный локоть или запястье. При сильных болях пациенту можно дать обезболивающие препараты при болях в суставах и обеспечить конечности полный покой.
- Если существует риск возникновения запястного канала, необходимо соблюдать меры предосторожности и ежедневно выполнять комплекс лечебной гимнастики, который составит врач.
- Если профессия человека связана с монотонными движениями, при которых напрягается определенная группа мышц, рекомендуется выполнять профилактические мероприятия: посещать бассейн, постоянно двигаться, заняться таким спортом, который предполагает активность всех групп мышц на руках, включая мышцы локтя.
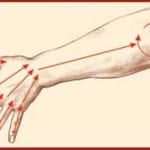 Если болевой синдром в руке спровоцирован заболеваниями суставов, болезнями сердечно-сосудистой системы, воспалительными процессами или патологическими изменениями в позвоночнике, следует немедленно начать лечение этих недугов.
Если болевой синдром в руке спровоцирован заболеваниями суставов, болезнями сердечно-сосудистой системы, воспалительными процессами или патологическими изменениями в позвоночнике, следует немедленно начать лечение этих недугов.
Не все способы обезболивания одинаково помогают при разных ситуациях. То, что может быть эффективным в одном случае, в другом может принести значительный вред.
Профилактические мероприятия
Активный образ жизни гарантирует подвижность суставов и здоровье всему опорно-двигательному аппарату.
- От пользования лифтом нужно отказаться.
- От дома до места работы и обратно желательно ходить пешком (если позволяет расстояние).
- По вечерам следует совершать прогулки на свежем воздухе.
- Занятия плаванием развивают все группы мышц одновременно.
- Ежедневная утренняя зарядка должна стать таким же привычным делом, как чистка зубов.
- Питание должно быть сбалансированным и регулярным. Нельзя переедать, поскольку это грозит ожирением, а соответственно и дополнительной нагрузкой на суставы.
- От вредных привычек, коими являются курение и алкоголь, следует отказаться навсегда.
- По возможности нужно стараться избегать стрессовых ситуаций и держать свое психоэмоциональное состояние в норме. Любые волнения, особенно если они частые, вызывают различные заболевания. Локоть тоже может болеть по причине «расшатанных» нервов.
Источник


