Дифференциальный диагноз болей в животе
Введение
В практике врачей скорой и неотложной помощи особую актуальность имеют заболевания, сопровождающиеся абдоминальной симптоматикой. Боль в животе — один из самых частых поводов для обращения за медицинской помощью. Этиологическая структура заболеваний, в клинической картине которых в определенном периоде преобладают патологические симптомы со стороны брюшной полости, чрезвычайно разнообразна. В то же время на догоспитальном этапе верифицировать диагноз при заболеваниях, сопровождающихся абдоминальной симптоматикой, трудно, а нередко и невозможно, так как для диагностики можно воспользоваться лишь анамнестическими и физикальными данными. В этих условиях необходимо иметь четкое представление о возможных причинах абдоминальных болей и иных патологических симптомах со стороны органов брюшной полости.
Боль — это спонтанное субъективное ощущение, возникающее вследствие поступления в центральную нервную систему патологических импульсов с периферии. Тип и характер боли не всегда зависят от интенсивности факторов, ее вызывающих. Органы брюшной полости обычно не чувствительны ко многим патологическим стимулам, которые при воздействии на кожу вызывают сильную боль. Разрыв, разрез или раздавливание внутренних органов не сопровождается заметными ощущениями. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы. Так, натяжение брюшины (опухоли), растяжение полого органа (например, желчная колика) или чрезмерное сокращение мышц вызывают боли в животе (абдоминальные боли). Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, а их растяжение также сопровождается болью. Брыжейка и париетальная брюшина реагируют на болевые стимулы, в то время как висцеральная брюшина и большой сальник лишены болевой чувствительности.
Абдоминальный синдром является ведущим в клинике большинства заболеваний органов брюшной полости. Наличие болей в животе требует углубленного обследования больного для уточнения механизмов её развития и выбора тактики лечения.
Абдоминальные боли (боли в животе) подразделяются на острые боли в животе, развивающиеся, как правило, быстро, реже — постепенно и имеющие небольшую временную продолжительность (минуты, редко несколько часов), и хронические абдоминальные боли, для которых характерно постепенное нарастание или рецидивирование на протяжении недель или месяцев .
1. Причины, вызывающие абдоминальные боли
Причиной внезапно появившихся болей в животе может быть одна из следующих нозологических групп заболеваний:
- 1. Заболевания, нуждающиеся в оперативном либо консервативном лечении и наблюдении в условиях специализированного стационара в связи с опасностью развития тяжелых абдоминальных осложнений, в том числе и патология гениталий. абдоминальный боль пальпация диагностика
- 2. Острые и хронические гастроэнтерологические заболевания, требующие консервативного лечения в условиях специализированного стационара, после исключения острой хирургической патологии.
Экстраабдоминальная патология с псевдоабдоминальным синдромом, включающая как заболевания отдельных органов с иррадиирующими болями в области живота, так и системные заболевания, проявляющиеся, в числе прочего, и абдоминальным синдромом.



2. Алгоритм диагностики абдоминальных болей




3. Дифференциальная диагностика






Литература
- · https://www.medlinks.ru/sections.php?op=viewarticle&artid=2964
- · https://www.mif-ua.com/archive/article/1122
- · https://proctolog.ua/page120.php
- · https://pmarchive.ru/principy-differencialnoj-diagnostiki-sindroma-bolej-v-zhivote/
Источник
Боль является одним из самых распространенных
симптомов, приносящих пациентам тяжелые
физические и психические страдания.
Боль стимулировала зарождение медицины,
и первые успехи ее связаны со стремлением
убрать боль, а первые способы лечения
были направлены на устранение боли.
Синдром болей в животе — ведущий в
клинической практике большинства
заболеваний органов брюшной полости.
Разделение болей по областям (в верхней,
средней или нижней части живота) не
всегда осуществимо, однако во многих
случаях с учетом локализации и характера
болей можно сделать определенное
заключение (рис. 76). Абдоминальная
боль по продолжительности может быть
острой или хронической. По этиологии
различают интра- и экстраабдоминальные
боли. По механизму возникновения боли
в брюшной полости подразделяют на
висцеральные (соматические), отраженные
(иррадиирующие) и психогенные.
ТЕМА № 16
СИНДРОМ БОЛЕЙ В ЖИВОТЕ ПРИ
ИНТРААБДОМИНАЛЬНЫХ ЗАБОЛЕВАНИЯХ
Информационная часть
Абдоминальная боль — ведущий симптом
в клинике большинства заболеваний
органов пищеварения. Выделяют три типа
болей в животе.
1. Висцеральная боль обусловлена
спазмом или растяжением полых органов.
Обычно она тупая или схваткообразная,
без строгой локализации. Боль, связанная
с поражением непарных органов, проецируется
ближе к срединной линии. В верхней части
живота боль проецируется желудком,
пищеводом, двенадцатиперстной кишкой,
желчным пузырем и поджелудочной железой.
В нижней части живо-
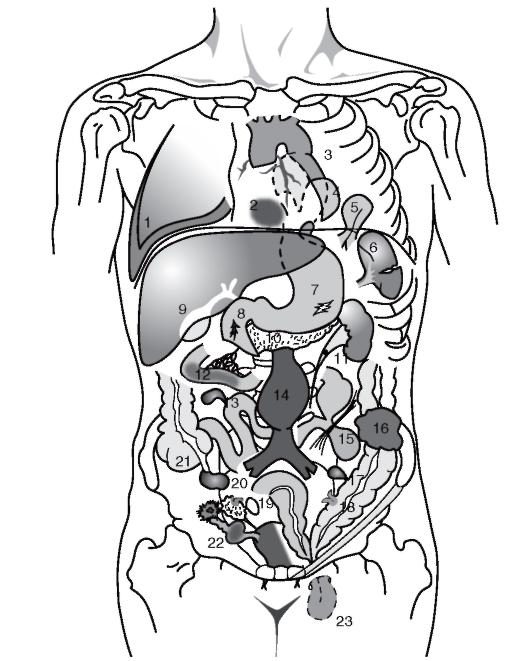
Рис. 76. Характерные причины развития
болей в животе: 1 — нижнедолевая
плевропневмония; 2 — инфаркт миокарда;
3 — расслаивающая аневризма аорты; 4 —
параэзофагеальная грыжа; 5 — диафрагмальная
грыжа; 6 — гемоперитонеум при травме
живота; 7 — прободная язва желудка; 8 —
прободная язва двенадцатиперстной
кишки; 9 — печеночная колика, острый
холецистит; 10 — острый панкреатит; 11 —
камень мочеточника; 12 — мезентериальный
тромбоз; 13 — дивертикул Меккеля; 14 — разрыв
аневризмы брюшной аорты; 15 — кишечная
непроходимость; 16 — перфорация опухолью
толстой кишки; 17 — дивертикулит толстой
кишки; 18 — перфорация дивертикула толстой
кишки; 19 — перекрут или разрыв кисты
яичника; 20 — апоплексия яичника; 21 — острый
аппендицит; 22 — внематочная беременность;
23 — паховая грыжа
та боль вызывается мочевым пузырем,
толстой кишкой, органами малого таза;
в области пупка — тонкой кишкой. Парные
органы (почки, придатки, мочеточники)
проецируют боль в боковые области
живота.
Висцеральная боль чаще схваткообразная,
обычно протекает с выраженными
вегетативными реакциями: слабостью,
потливостью, тошнотой, рвотой, кожными
реакциями, — сердечно-сосудистыми
реакциями: повышением или снижением
АД, учащением или урежением пульса;
«беспокойством» — пациент постоянно
меняет положение.
2. Париетальная (соматическая) боль
развивается вследствие раздражения
париетальной брюшины и чаще локализована
соответственно анатомическому
расположению органа. Париетальным болям
свойственна иррадиация. Иррадиирующая
боль может оказаться сильнее, чем
«основная». Пациенты «затаиваются»,
избегают резких движений, плохо переносят
транспортировку.
3. Иррадиирующая (отраженная) боль
локализуется в различных областях
живота, зачастую удаленных от
патологического очага. Иррадиирующая
боль передается на участки поверхности
тела пациента, имеющие общую корешковую
иннервацию с пораженным органом. В
раннем периоде формирования таких болей
создается наиболее сложная клиническая
ситуация, заставляющая проводить
дифференциально-диагностический поиск,
сравнивая симптомосходные заболевания
и направляя поиск на признак, отличающий
«сходные заболевания».
Действия врача при жалобах пациента на
абдоминальную боль представлены на
схеме 31.
Существуют особые варианты болевых
ощущений: гипералгезия (боль, формируемая
при подпороговом уровне раздражения
болевых рецепторов) и аллодиния (боль,
развивающаяся в коре головного мозга,
не связанная с воздействием на болевые
рецепторы).
В последние годы выделен хронический
послеоперационный болевой синдром
(ХПБС). На IV конгрессе европейских
ассоциаций по изучению боли (Прага, 2003
г.) было констатировано, что послеоперационная
боль может становиться хронической и
частота хронизации зависит от характера
оперативного вмешательства. Механизмы
хронизации боли: травматичность операции;
раннее развитие послеоперационных
болей (первые 4 ч после операции);
интенсивный характер боли; длительность
существования боли.
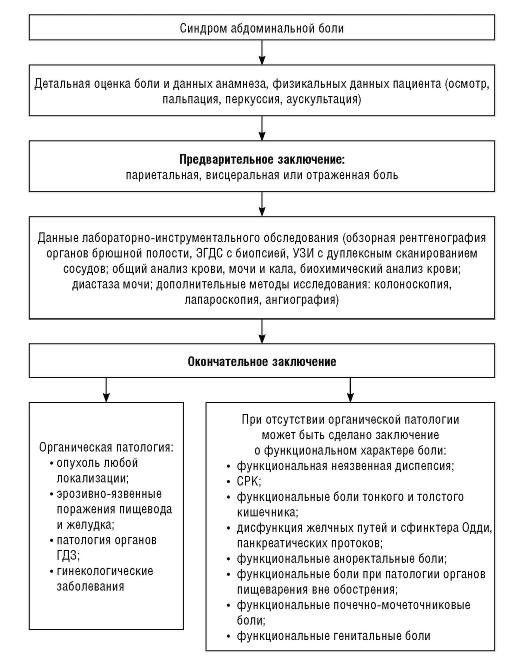
Схема 31. Алгоритм обследования
пациента с абдоминальной болью
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Появление боли в левой нижней части живота может говорить о серьезной проблеме с органами, расположенными в этой области. Среди возможных патологий есть заболевания кишечника, мочевого пузыря или гинекологической сферы. Рассмотрим подробно самые важные причины болезненности внизу живота слева и их терапию.

Боль в левой нижней части живота: причины и лечение
В нижней области живота расположен толстый отдел кишечника, который может провоцировать боль при патологиях. Важно отличать симптомы острых патологий, требующих экстренной медицинской помощи, например, атипично расположенного аппендицита или кишечной непроходимости.
Атипичный аппендицит
Воспаление небольшого червеобразного отростка слепой кишки называется аппендицитом. Причины его инфицирования неоднозначны. Некоторые из ученых говорят об анатомических особенностях строения кишечника, из-за которых люди оказываются подвержены воспалению аппендикса.

Воспаление аппендикса
Основной признак воспаления червеобразного отростка – боль в нижней части живота. Обычно она локализована справа, но бывают случаи атипичного левостороннего расположения отростка. Из-за патологически подвижной слепой кишки аппендикс смещается в левую сторону.
Возможно и зеркальное расположение органов, когда не только кишечник, но и все органы перемещены на противоположную сторону. Это может затруднять диагностику. Но атипичная болезненность с левой стороны не должна полностью исключать аппендицит.

Симптомы аппендицита
Боль при воспалении червеобразного отростка сильная и постоянная, усиливается при попытке совершить движение. Помимо боли человека беспокоят:
- однократный жидкий стул;
- тошнота, рвота несколько раз;
- высокая температура тела.
Диагноз выставляется после осмотра хирургом, по объективным признакам. Лечение заключается в операции: воспаленный отросток удаляют. Вмешательство небольшое по объему, после него всего спустя несколько дней человек выписывается из отделения.

Возможные места локализации боли
Важно! Более быстрая реабилитация происходит при лапароскопическом удалении аппендикса.
Кишечная непроходимость
Кишечная непроходимость развивается при остановке продвижения пищи. Причиной ее бывают опухоли, заворот кишок, некоторые общие заболевания. Непроходимость может развиваться постепенно, за несколько недель или остро.
Боль в нижней части живота с левой стороны появляется при толстокишечной непроходимости. Тогда пища останавливается в области сигмовидной кишки, например, в месте опухоли. Она скапливается выше образования, перерастягивая кишку. От избыточного сдавления кишечник начинает погибать.

Патогенез кишечной непроходимости
Появляется постоянная сильная боль, которая усиливается по мере развития непроходимости. Развивается воспаление брюшины – перитонит. При малейшем движении или касании живота боль усиливается. Вместе с болевым синдромом человек страдает от:
- тошноты и рвоты;
- высокой температуры;
- сильной слабости и обезвоживания;
- отсутствия стула.
Диагноз кишечной непроходимости устанавливается после обследования (рентгена брюшной полости). Это экстренная патология и ее лечение проводят в стационаре, как можно скорее. Больному делают операцию, устраняя место закупорки. Если виной была опухоль, то ее убирают. Погибший участок кишечника удаляют. После операции назначаются сильные антибиотики внутривенно.

Резекция кишки при кишечной непроходимости
Важно! При низкой кишечной непроходимости часто прибегают к выведению части кишки на переднюю стенку живота – стомы.
Грыжи
Боль в нижней части живота может быть вызвана паховой грыжей. Происходит это из-за анатомических особенностей человека. Провоцируют появление грыжи факторы, повышающие давление в брюшной полости:
- постоянный кашель;
- запоры;
- метеоризм;
- поднятие тяжестей.

Паховая грыжа
Боль при грыжевом выпячивании ноющая, периодическая. Если грыжа осложняется ущемлением, то зажатый кишечник начинает погибать. Появляется сильная постоянная боль и симптомы перитонита.
Грыжа выглядит, как округлое образование в левой нижней части живота, в области паха или на мошонке. Диагноз не составляет трудностей. Лечат неосложненную грыжу плановой операцией. Ущемленная грыжа является показанием к экстренной операции, так как развивающийся перитонит может привести к гибели.
Кишечник помещается в брюшную полость, а дефект тканей, позволивший кишке выйти, зашивается и укрепляется дополнительными средствами, например, сеткой. Грыжа может рецидивировать, поэтому после операции следует избавиться от факторов, провоцирующих ее появление, например, запора.
Видео — Почему болит левый бок внизу живота?
Сигмоидит
В нижней левой части живота расположена сигмовидная кишка. Она может стать источником боли при развитии воспаления. Причем воспаление встречается как инфекционное, так и неспецифическое, например, болезнь Крона.
Болевой синдром при сигмоидите приступообразный. Нажатие в этой области усиливает боль, а под пальцами можно ощутить плотную воспаленную сигмовидную кишку. Она находится в состоянии спазма, поэтому выглядит как плотный бугристый тяж.
Вместе с болью появляется многократный жидкий стул, иногда с примесью крови. Может подниматься температура тела до невысоких цифр. Если сигмоидит неспецифический, то для него характерно попеременное течение – с обострениями и затишьем.
Лечение инфекционного сигмоидита заключается в использовании антибиотиков и сорбентов. При неспецифическом сигмоидите помогают сильные противовоспалительные средства, такие как глюкокортикостероиды или цитостатики.
Кишечные колики
Нередко боль в нижней части живота может быть следствием выраженного метеоризма или кишечной колики. Газы раздувают стенки кишки, давят на них, вызывая сильнейшую приступообразную боль.
Симптомы повышенного газообразования
Провоцируют избыток газа ряд продуктов, усиливающих газообразование:
- черный хлеб;
- бобовые;
- газированные напитки;
- дрожжевая выпечка.
Если имеются эпизоды кишечных колик, то лучше исключить эти продукты из рациона. Образование газа может увеличиться и под влиянием стрессовых ситуаций.
Лечение заключается в использовании спазмолитиков, например:
- Но-шпа;
- Дюспаталин;
- Папаверин.

Но-шпа для снятия спазмов
Они расслабят кишечник и облегчат выведение газов. Обычно приступы колики длятся не более 20-30 минут, проходя после однократного приема спазмолитиков. Если колики не проходят в течение длительного времени, то следует обратиться за медицинской помощью для того, чтобы исключить более опасные патологии.
Важно! Кишечные колики часто беспокоят людей с синдромом раздраженного кишечника.
В нижней части живота расположены органы женской репродуктивной сферы – матка, яичники, трубы. Они достаточно часто становятся источником боли по причине своей патологии.
Аднексит
По боковым сторонам от матки располагаются ее придатки, яичники, которые нередко инфицируются и воспаляются. Это состояние называется аднексит или сальпингоофорит. Встречаются острые и хронические варианты воспаления.

Аднексит
Причиной его бывают:
- инфекции, передающиеся половым путем;
- неспецифические бактерии – кишечная палочка и другие.
Боли при остром аднексите резкие и постоянные. Они локализуются в левой части живота, если поражен левый яичник. Могут появиться выделения из влагалища и лихорадка. Развивается сильная слабость, симптомы интоксикации. Без адекватного лечения острый аднексит переходит в хронический.
Хронический аднексит вызывает менее выраженные боли, а выделений из половых путей и лихорадки обычно нет. Болезненность тянущая и ноющая, усиливается во время месячных. При хроническом варианте воспаления постепенно развиваются спайки в области пораженных органов.

Хроническая форма аднексита
Лечение аднексита длительное и комплексное. Назначают:
- антибиотики: Цефтриаксон, Цефепим, Аугментин, Ципрофлоксацин;
- противовоспалительные препараты: Ибупрофен, Диклофенак;
- рассасывающую терапию: экстракт Алоэ;
- физиотерапевтические методы: УВЧ, электрофорез.
Важно! Без лечения аднексит может стать причиной вторичного бесплодия.
Внематочная беременность
Нечасто, но случается, что зародыш при беременности прикрепляется не в матке, а в трубе. Способствуют развитию внематочной беременности перенесенный аднексит, после которого сохраняются спайки и наличие внутриматочной спирали. Эти состояния мешают трубе совершать нормальные движения, которые направлены на перемещение зародыша в матку, и он прикрепляется к стенке трубы.

Виды внематочной беременности
По мере роста он будет растягивать ее стенки, пока однажды они не лопнут. Появится сильнейшая острая боль с левой стороны, если разорвалась левая труба. Болевой синдром настолько сильный, что может привести к потере сознания. Из сосудов трубы развивается внутреннее кровотечение, симптомы которого:
- резкая слабость;
- шум в ушах;
- головокружение;
- низкое давление;
- частый пульс.

Симптомы внематочной беременности
Это экстренное состояние, при котором следует как можно скорее провести операцию. Обычно труба удаляется, так как оказывается слишком сильно повреждена. Но при небольших разрывах возможно удаление плодного яйца без удаления маточной трубы. В течение нескольких месяцев после операции рекомендуется надежная контрацепция.
Апоплексия
Еще одна острая патология, встречающая у женщин – разрыв фолликула или апоплексия. Созревшая яйцеклетка в момент овуляции выходит из яичника. Происходит это, когда лопается фолликул. У некоторых женщин его стенки слишком плотные, поэтому разрыв может вызвать боль.

Апоплексия яичника
Обычно апоплексия провоцируется половым актом или физическим напряжением. Появляется резкая боль в области внизу живота слева или справа, в зависимости от локализации виновного яичника. Может быть кратковременная потеря сознания из-за сильной боли.
Диагноз устанавливается после осмотра и опроса девушки. Боль во время полового акта, появившаяся в середине цикла всегда подозрительна в отношении апоплексии. Подтверждает диагноз ультразвуковое исследование.
Обычно симптомы апоплексии кратковременны, стихают в течение нескольких дней. Для облегчения боли используют обезболивающие препараты, такие как Ибупрофен, Вольтарен, Кеторол в уколах или таблетках, в зависимости от выраженности боли. В дальнейшем, если подобные эпизоды повторяются ежедневно, то женщине следует рекомендовать прием комбинированных оральных контрацептивов. Они препятствуют созреванию фолликула, не давая развиваться симптомам апоплексии.

Симптомы апоплексии яичника
Органы мочевыделительной системы могут стать причиной боли в нижней части живота с левой стороны. Дифференциальная диагностика при появлении подобных симптомов должна проводиться и с этими состояниями.
Цистит
Это воспаление мочевого пузыря, вызванное микроорганизмами. У женщин встречается гораздо чаще, чем у мужчин. Причина тому – более короткая уретра, которая способствует проникновению бактерий с наружных половых путей.

Что такое цистит
При цистите человека беспокоит постоянная сильная боль в нижней части живота, которая может отдавать в левую или в правую сторону. Боль становится более выраженной во время похода в туалет, присоединяется резь и жжение.
Само мочеиспускание более частое, малым количеством мочи. Учащается диурез в ночное время, что связано с лучшим кровотоком в почках в горизонтальном положении. При цистите редко, но может повышаться температура тела, тогда развиваются симптомы общей интоксикации.
При пальпации в нижней части живота боль усиливается. Под пальцами ощущается более плотный, наполненный мочевой пузырь. Диагноз подтверждается с помощью общего анализа мочи и ультразвукового исследования.
Лечение цистита заключается в использовании:
- антибиотиков и уросептиков: Ципрофлоксацин, Офлоксацин, Монурал;
- противовоспалительных средств: Ибуклин, Вольтарен;
- диеты с ограничением острых и копченых продуктов, которые обладают раздражающим действием на мочевой пузырь;
- полового покоя на время лечения.

Симптомы цистита
Важно! Самый частый возбудитель цистита — кишечная палочка.
Мочекаменная болезнь
Боль в нижней области живота с левой стороны бывает связана с приступом мочекаменной болезни. Это состояние, при котором моча имеет повышенное количество солей. Часть из них откладывается в виде камней в почках, мочевом пузыре или мочеточниках.
Левосторонняя, тянущая боль характерна для камня в левом мочеточнике. Болевой синдром при приступе мочекаменной болезни достаточно сильный и выраженный. При расположении камня в мочеточнике болезненность отдает в ногу. Никакое положение не облегчает состояние человека.

Мочекаменная болезнь
Вместе с болью появляются:
- тошнота, может быть редкая рвота;
- повышение температуры тела;
- редкое, болезненное мочеиспускание;
- появление крови в моче.
Приступ мочекаменной болезни устраняется инъекцией спазмолитиков:
- Но-шпа;
- Папаверин.

Симптомы мочекаменной болезни
Если приступ колики не устраняется длительное время, то присоединяется инфекция, развивается пиелонефрит. В дальнейшем крупные камни устраняются операцией или с помощью дробления. В зависимости от вида камней рекомендуется диета, например, с ограничением оксалатов.
| Заболевание | Изображение | Характер боли | Лихорадка | Рвота | Жидкий стул | Связь с менструацией | Связь с физической нагрузкой |
|---|---|---|---|---|---|---|---|
| Аппендицит | Постоянная | Есть | Редко | Один раз | Нет связи | Нет связи | |
| Непроходимость | Постоянная, резкая | Может быть | Есть | Нет стула | Нет связи | Нет связи | |
| Кишечная колика | Приступами | Нет | Нет | Нет | Нет связи | Нет связи | |
| Ущемленная грыжа | Постоянная | Может быть | Нет | Редко | Нет связи | После нагрузки | |
| Аднексит | Ноющая, периодическая | Может быть | Нет | Нет | Усиливается | Нет связи | |
| Апоплексия | Постоянная, резкая | Нет | Нет | Редко | В середине цикла | После нагрузки | |
| Почечная колика | Периодическая, очень сильная | Может быть | Редко | Нет | Нет связи | Нет связи | |
| Цистит | Постоянная, усиливается при мочеиспускании | Может быть | Нет | Нет | Нет связи | Нет связи |
02-08-2018 — Medist
Поделитесь с друзьями в соц.сетях
Источник