Если болит внутренняя сторона ноги
Если болит стопа с внутренней стороны, общая физическая активность человека снижается. Незначительные боли ограничивают возможность быстро передвигаться, заниматься спортом, носить обувь на каблуке. А если боль в ступне сильная, то функции ноги могут полностью блокироваться, на нее невозможно опираться, и даже в состоянии покоя человек страдает от дискомфорта.
Чем может быть вызвана болезненность в своде стопы изнутри, насколько это опасно, обязательно ли обращаться к врачу и что можно сделать, чтобы уменьшить неприятные ощущения – обо всем этом в деталях ниже.
Основные причины
Боли в стопе сбоку с внутренней стороны могут быть вызваны двумя основными причинами:
- физическими перегрузками, механическим воздействием извне;
- патологиями суставов и других внутренних органов.
В первом случае острая, сильная боль возникает обычно после удара или падения, при игре в футбол, например, или при несчастном случае. Стопа может начать очень сильно болеть после бега, переноса тяжелых предметов, долгого дня на ногах. Если кость и связки голеностопа не были серьезно повреждены, ушиб вместе с болезненностью проходит сам по себе спустя несколько дней без специфического, интенсивного лечения. Иногда достаточно просто разгрузить конечность, дать ей полноценный отдых, сделать ванночки. Мази и кремы противовоспалительного действия ускорят процесс выздоровления.

Боли внутри стопы возникают в том случае, если по каким-либо причинам нагрузки распределяются неправильно и суставные элементы во внутренней части начинают воспаляться и деформироваться
Если же длительное время болит стопа посередине с внутренней стороны, есть и другие подозрительные симптомы – хруст при движениях, деформация сустава, скованность – полагаться на самоисцеление не стоит. Разумнее обратиться к врачу, пройти обследование, выяснить точно, почему болит стопа сбоку и внутри, и начать комплексное лечение.
Наиболее частые причины болей в стопах, не связанные с заболеваниями голеностопного сустава:
- травмы конечности – ушиб, перелом, вывих, разрыв связок или сухожилий;
- физические перегрузки при занятиях спортом, поднимании и переносе тяжестей;
- незначительные, но постоянные нагрузки, связанные с профессиональной деятельностью – стоянием за прилавком, разносом почты и т.д.;
- пристрастие к неудобной обуви на высоком каблуке;
- избыточный вес, в том числе при беременности.
Патологические причины боли в стопе:
- артрозы и артриты;
- тендинит, бурсит, синовит;
- подагра;
- варикоз, тромбофлебит;
- остеохондроз, остеопороз;
- плоскостопие, подошвенный фасциит.
Иногда боли внутри стопы около пятки не связаны ни с травмами, ни с суставными заболеваниями, а являются последствием системных нарушений в организме. Например, при онкологических патологиях боль может быть вызвана метастазированием опухолей в других органах. Также страдают нижние конечности при сахарном диабете, когда развивается диабетическая стопа. Вот почему при постоянных болях рекомендуется не заниматься самолечением, а обратиться к специалисту, чтобы проверить все возможные причины болей в нижних конечности и выявить истинную. К какому врачу именно?

Визуального осмотра конечности и прощупывания недостаточно для того, чтобы точно установить причину боли и начать адекватное лечение – нужна помощь специалиста
Кто лечит боли в стопе
Если нога травмирована, очевидно, что идти нужно к травматологу или к хирургу. Эти специалисты есть почти в каждой районной поликлинике, даже в небольших населенных пунктах. При болях в суставе стопы без видимых повреждений и травм разумным будет обратиться сначала к семейному доктору, если прием узких специалистов ограничен. В компетенцию этого врача входят такие процедуры:
- внешний осмотр конечности;
- опрос пациента;
- сбор информации на основании жалоб и имеющихся записей в медицинской карте о хронических заболеваниях, перенесенных хирургических вмешательствах и т.д.;
- рекомендации по устранению болевого синдрома;
- направление на стандартные лабораторные анализы мочи и крови;
- предварительная постановка диагноза и направление к соответствующему узкому специалисту.
Дальнейшая диагностика, постановка точного диагноза и определение адекватного комплексного лечения могут проводить ревматолог, верболог, невропатолог, эндокринолог, онколог.

Чтобы установить причину болей в стопе, могут потребоваться консультации двух-трех специалистов и комплексное обследование
Физиология болей внутри стопы
Чтобы понимать, почему болит именно в этой части ступни, следует разобраться в строении стопы и ее функциях. Костные структуры, связки и сухожилия, соединяющее их, расположены в голеностопном суставе таким образом, чтобы при нагрузке во время движения вес человека равномерно распределился. Основная масса тела приходится на три точки:
- под большим пальцем;
- возле мизинца;
- на пятку.
Если сустав здоров и не перегружен, его внутренняя часть и свод стопы нагрузок практически не получают. Эта часть ступни выполняет роль амортизатора – своеобразной пружинистой подушки, благодаря которой ходьба и другие движения не вызывают дискомфорта и болевых ощущений. Но, если нагрузки распределяются по каким-то причинам неправильно, они чрезмерные, длительные, свод стопы начинает страдать. Он не в состоянии выдержать вес и справиться с задачей, для которой не предназначен. Отсюда возникает боль.
При длительных перегрузках костные и соединительные ткани начинают воспаляться, что тоже сопровождается болями различной степени выраженности. Чтобы справиться с непосильной задачей, организм может усиленно вырабатывать костные клетки. В результате на костях голеностопа образуются наросты, которые травмируют мягкие ткани и провоцируют еще более сильный дискомфорт.
Первопричина боли внутри стопы всегда перегрузка суставных элементов и их воспаление. Фоновая причина, обнаружить которую сразу не всегда удается, – это те факторы, под воздействием которых изменился центр тяжести и распределение нагрузок. Если их не устранить, болезнь со всеми сопутствующими симптомами будет прогрессировать.
Внимание! Чем позднее обратиться к врачу, тем длительнее и сложнее будет лечение. Следует понимать, что боли и нарушения в одном органе неизменно связаны с проблемами в других частях тела. Если ничего не предпринимать, со временем могут развиться осложнения, и тогда для лечения понадобятся долгие месяцы, а возможно, и годы.

На стопе расположено множество биологически активных точек, отвечающих за функции различных органов. По локализации болей внутри стопы можно предположить, где кроется истинная причина дискомфорта
Основные причины болей и методы лечения
На самом деле болеть внутри стопы может по самым разным причинам. Этот симптом нельзя назвать специфическим, у него нет возраст и пола. Тем не менее, можно выделить несколько основных и наиболее частых заболеваний и физиологических причин, из-за которых пациентам приходится испытывать дискомфорт в стопе и обращаться к врачу.
Плоскостопие
Эта патология бывает врожденной, реже развивается у взрослых людей после травмы. Чаще всего причинами уплощения свода стопы является генетическая предрасположенность к подобным изменениям, которые усугубляют физические нагрузки, избыточная масса тела. Также причинами плоскостопия могут быть:
- искривление позвоночника, межпозвоночная грыжа;
- неудобная, некачественная обувь;
- малоподвижный образ жизни;
- некорректное питание, особенно в детском и подростковом возрасте, когда организму нужны кальций и витамины для полноценного развития и равномерного роста тканей;
- патологии сосудов, при которых ткани стоп не получают достаточно питательных веществ и начинают атрофироваться.
Поскольку в большинстве случаев причина плоскостопия – объединенные заболевания сустава и внутренних органов, неправильный образ жизни, внешние факторы (неудобная обувь, травмы), то лечение будет успешным тоже только при комплексном подходе. Чтобы снять дискомфорт и боль, назначают нестероидные противовоспалительные средства в виде таблеток и мазей в дозировках, соответствующих возрасту пациента.
Далее применяют такие методики:
- лечебная гимнастика – существуют специальные тренажеры и упражнения для профилактики и лечения плоскостопия, самый простой – катать по полу стопой резиновый мячик с шипами ил пластиковую бутылку;
- массаж стоп – полезно совмещать его с рефлексотерапией, стимулируя активные точки на стопах;
- использование специальных ортопедических приспособлений – вкладышей, стелек, ортопедической обуви;
- прием витаминно-минеральных комплексов для нормализации обменных процессов в тканях.
Важно мотивировать пациента сбросить вес, заняться спортом, больше двигаться и правильно питаться. При правильном настрое, грамотном подходе и упорстве можно избавиться от плоскостопия и без операции.
Внимание! Чем старше пациент, тем сложнее устранить плоскостопие. Физиопроцедуры, диета, витамины, гимнастики помогут укрепить мышцы и связки, частично снять боли, но не исправят деформации стопы. Если боли продолжают беспокоить даже после полного курса лечения, показана хирургическая операция по исправлению дефекта.
Пяточная шпора
Еще одна распространенная патология, при которой пациенты жалуются на очень сильные боли внутри стопы. В зависимости от размеров шпор и ее локализации боли могут быть ноющими, слабыми или очень острыми, возникать при надавливании на пятку или внутреннюю часть стопы, при ходьбе или даже в состоянии покоя.
Причина болей – нарост на пяточной кости, который травмирует окружающие мышцы, связки, нервные окончания, кровеносные сосуды. Образование нароста может быть спровоцировано самыми разными факторами. Следует отметить, что никогда пяточная шпора не возникает сама по себе. Часто это последствие плоскостопия, когда организм пытается хоть как-то компенсировать деформацию подошвы ноги. Также причинами пяточной шпоры могут быть:
- нарушения обмена веществ;
- неправильная обувь;
- травмы, неправильно сросшиеся переломы;
- избыточный вес;
- возрастные изменения костных тканей.
Пяточная шпора не рассасывается сама по себе и не лечится народными методами. Тут не помогут мази и компрессы. На сегодняшний день наиболее эффективными и безопасными являются методы дробления шпоры ультразвуком или удаление лазерным лучом. Скальпель сегодня практически не применяется, так как часто влечет осложнения: инфицирование ранки, воспаление, нарушение функций прооперированной конечности ввиду травматизации связок, нервных окончаний и сосудов. В любом случае лечение пяточной шпоры подразумевает разгрузку стоп, корректировку питания и образа жизни.

В запущенных случаях пяточную шпору заметно визуально, но чаще она никак не проявляет себя, кроме болей разной интенсивности
Подошвенный фасциит
Многие путают это заболевание с пяточной шпорой. Однако при пяточной шпоре боли вызывает раздражение тканей костным отростком. А при фасциите возникают боли при воспалении или разрыве фасции – плотной, соединительной ткани между пяточной костью и фаланговыми суставами. Причины повреждения фасции те же, что и при пяточной шпоре или плоскостопии:
- излишний вес;
- неудобная обувь;
- чрезмерные нагрузки при занятиях спортом или на работе;
- травмы и т.д.
При разрыве ткани фасции обычно заживают сами по себе. На месте повреждения образуется плотный рубец – он также может вызывать боли и дискомфорт. А при повторных нагрузках приведет к повторному разрыву. Лечение такое же, как и при пяточной шпоре:
- НПВС;
- физиотерапия;
- ортопедическая обувь;
- лечебная гимнастика;
- ограничение нагрузок на стопы, корректировка образа жизни.
При масштабных поражениях фасции и неэффективности консервативных методов лечения проводится хирургическая операция: врач удаляет поврежденный участок фасции и выполняет пластику.

Не стоит путать подошвенный фасциит с пяточной шпорой, поражаются два совершенно разных элемента голеностопа
Остеопороз
Остеопорозом страдают преимущественно женщины, вступившие в период менопаузы, и люди старше 65 лет. Но также это заболевание может возникнуть в подростковом возрасте, во время беременности, у людей, придерживающихся жесткой диеты или голодающих длительное время.
При остеопорозе происходит деминерализация костных тканей. Часто кальций не усваивается из продуктов питания по причине нарушения гормонального фона. Кости становятся пористыми и очень хрупкими, легко травмируются, при малейших нагрузках на пораженные суставы возникают боли. Заболевание осложняется тем, что в пожилом возрасте кости срастаются очень плохо, человек за год может стать инвалидом, прикованным к постели.
Излечить остеопороз невозможно. Но при соблюдении диеты, приеме витаминно-минеральных комплексов, стабилизации гормонального фона можно добиться стойкой ремиссии. Сегодня существуют препараты нового поколения, способствующие активному делению клеток костных тканей и восстановлению сустава. Но стоят они дорого, стоимость полного курса лечения оказывается неподъемной для большинства пациентов пенсионного возраста. Потому при первых же признаках остеопороза или подозрениях на него важно приложить все усилия, чтобы не допустить прогрессирования опасного заболевания.

Изменения костных тканей при остеопорозе различить на рентгеновском снимке удается только на 2-3 стадии болезни, когда уже произошел первый перелом
Артрит
Артрит – это собирательный термин, под которым подразумевается воспаление суставных тканей, вызванное различными возбудителями. Очень редко поражаются изолированно стопы, как правило, болезнь затрагивает суставы кистей рук, коленные, тазобедренные суставы. Воспаление приводит к разрушению суставных элементов, впоследствии они зарастают костной тканью, утрачивают подвижность и деформируются. Этот процесс на любой стадии сопровождается сильными болями, иногда настолько невыносимыми, что пациент не может ступить на ногу.
Причины артрита:
- инфекции внутренних органов – дыхательных или мочеполовых путей, кишечника;
- эндокринные нарушения – сахарный диабет, гипертиреоз;
- хронические заболевания суставов;
- частые травмы конечностей, неудачное хирургическое вмешательство;
- переохлаждение;
- длительные и чрезмерные нагрузки на стопы;
- естественный износ суставов при общем старении организма;
- сильная интоксикация, лучевое облучение;
- нарушения аутоиммунного характера.
В последнем случае лечить заболевание сложнее всего, так как до сих пор не установлено точно, по какой причине иммунная система начинает воспринимать суставные ткани как чужеродные и уничтожать их. Артрит может развиться в любом возрасте, лечить его потребуется долго, с использованием различных методик. Часто лечение продолжается пожизненно и приводит к инвалидности пациента. При сильных болях и необратимых разрушениях суставов проводится хирургическая операция по удалению разрушенных суставов и имплантации протеза.
Резюме: Боли в стопе внутри доставляют человеку сильнейший дискомфорт. При этом слабые, ноющие, но постоянные боли считаются опаснее, чем острые и резкие. Наиболее частые причины болевого синдрома в ступнях – плоскостопие, пяточная шпора, остеопороз или остеохондроз. Любые заболевания успешно лечатся на ранних стадиях при условии комплексного подхода и ответственного отношения к процессу лечения пациента. На поздних стадиях, чтобы избавиться от болей и восстановить функции стопы, потребуются хирургическое вмешательство и длительное восстановительное лечение.
Источник
Болевые ощущения на боковой стороне стопы (внутри) встречаются достаточно часто в силу физиологических причин, так как нижние конечности испытывают наиболее сильные нагрузки. Некоторые пациенты связывают подобные проявления со статическим и динамичным напряжением. В том случае, когда болят стопы с внутренней стороны, прежде всего, требуется выяснение причин развития болевой симптоматики с последующим адекватным лечением.
Существует ряд патологических проявлений, при которых появляется боль внутри стопы. Одним из предрасполагающих факторов может стать определенная компрессия и нагрузки, при которых внутренняя сторона ступни может болеть без внешних признаков развития воспаления.
Наиболее часто причинами развития подобной симптоматики являются следующие заболевания:
Подошвенный фасциит
Это заболевание на начальной стадии развития достаточно часто протекает в скрытой форме и сильные боли, которые возникают в вечернее время, списываются на обычную усталость, но по мере развития воспалительного процесса болевая симптоматика усиливается и способна появиться даже в состоянии покоя.
При фасциите отмечается воспаление подошвенной фасции, соединяющей пяточную кость и фаланги пальцев. По мере развития воспалительного процесса отмечаются повреждения пяточной кости и микроразрывы связок, которые постепенно увеличиваются, сопровождаются отеками, с внешней стороны появляется резкая боль в ступне.
Подошвенный фасциит развивается, как правило, на обеих конечностях, однако, возможны и односторонние поражения стопы. К наиболее частым осложнениям фасциита относится появление пяточной шпоры (костное образование из солей кальция).
Избавление от фасциита предусматривает прием НПВС, комплексную гимнастику, массаж, а также использование ортопедической обуви. Провокаторами заболевания могут стать ожирение, наследственная предрасположенность, деформации стопы, а также повышенные физические нагрузки на нижние конечности.
Тендинит
Это заболевание обусловлено развитием воспалительного процесса в сухожилиях, подошвенной и заднеберцовой мышце, соединяющей малую и большую берцовую кости. При тендините болит внутренняя сторона стопы во время сгибания голеностопного сустава с опорой на пятку. В спокойном состоянии болевая симптоматика снижается, но постепенно боль приобретает хронический характер. Кроме того, присутствует гиперемия в области поражения, отеки и локальная гипертермия.

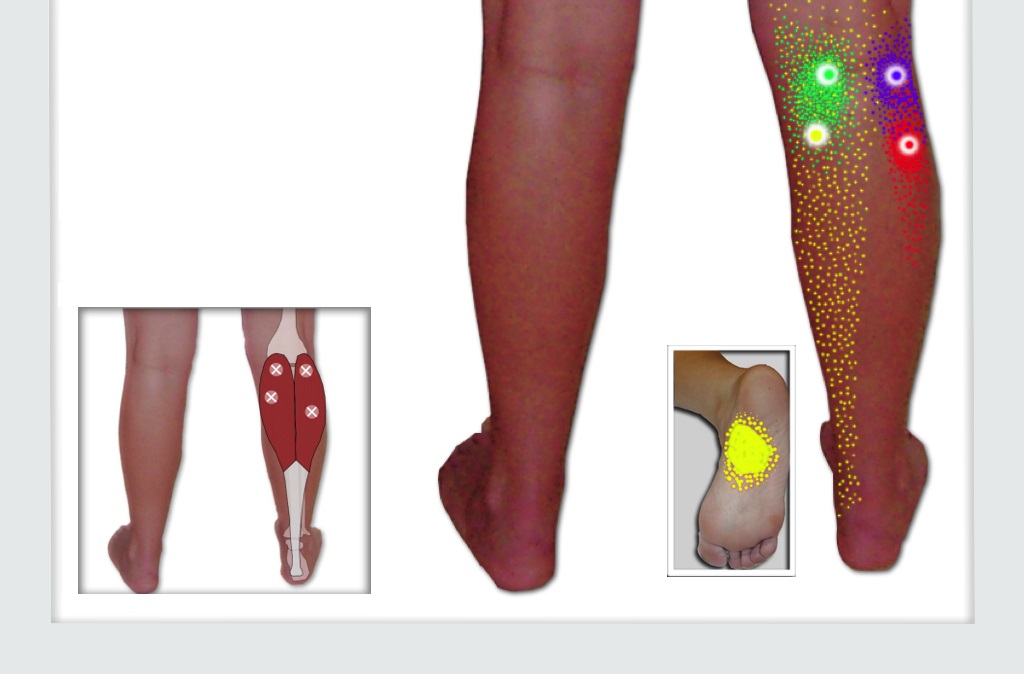
Характерная локализация боли в голеностопе при тендините
Симптомы заболевания могут протекать с различной интенсивностью. Ношение неудобной обуви значительно усугубляет ситуацию. При несвоевременном (или отсутствии) лечения тендинит приобретает хроническое течение. Для купирования боли во время ходьбы наиболее часто принимаются противовоспалительные средства.
После того, как острый процесс нейтрализован, назначается массаж, физиотерапия и восстановительные процедуры. При неэффективности традиционной терапии решается вопрос о хирургическом вмешательстве, в ходе которого выполняется иссечение пораженной ткани.
Артрит
В 75% всех случаев заболеваний артритом он спровоцирован инфекционными процессами в суставных тканях, а остальные 25% вызваны деформациями стоп. К факторам риска относятся ожирение, чрезмерная физическая нагрузка и нарушение обменного процесса в организме пациента. Чаще всего артрит поражает сразу обе стопы, однако это не исключает, что воспалительным процессом может поражаться только правая или левая нога.
В начале патологического процесса дискомфорт возникает только после бега и длительной ходьбы, однако по истечении времени симптоматика осложняется, что и приводит к ограничению двигательной активности сустава. Для выявления тяжести состояния проводится диагностика, после чего назначается адекватная терапия.
Артроз
Клиническая симптоматика артроза сильно напоминает пяточную шпору, при которой боль появляется в подошве, сбоку (ближе к пятке), ограничивая двигательную активность голеностопного сустава. По мере усиления симптоматики возможно образование остеофитов, хруст при движении и метеочувствительность.

Деформирующий артроз стопы
Характерным признаком артроза является затихание болей в спокойном состоянии. Пациент принимает щадящую позу, стараясь не наступить на пятку, и переносит основную нагрузку на пальцы. Эта особенность объясняет тот факт, что болит именно внешняя сторона стопы. Комплексная терапия предусматривает применение медикаментозных препаратов, массаж, ЛФК и т.д. При 4 и 3 стадии артроза выполняются внутрисуставные инъекции, а при необходимости проводится оперативное вмешательство.
Синдром кубовидной кости
Кубовидные кости предплюсны, расположенные на средней части стопы, могут подвергаться травмам не только в результате прямого и резкого удара, но и при сдавливании костями (пяточной и плюсневой) мягких тканей. Кубовидные кости служат для поддержания свода стопы. При резком выгибании или травме, особенно у профессиональных спортсменов, появляется резкая боль сбоку стопы.
Причиной возникновения заболевания могут стать:
- сдавливания и перелом кубовидной кости;
- сильные выгибания, вызывающие болезненность в своде стопы;
- стрессовый (усталостный) перелом, который наиболее часто встречается у спортсменов, которые выполняют упражнения на пределе собственных возможностей.
Диагностика заболевания затруднена из-за постепенного нарастания симптоматики. Рентгенологическое исследование не всегда эффективно, поэтому чаще всего назначается КТ и МРТ. Лечебные мероприятия предусматривают фиксирование стопы с помощью гипсовой лангеты, шины или тугой повязки с последующим приемом нестероидных противовоспалительных средств, хондропротекторов и витаминных комплексов.
Вальгусная деформация
При искривлении плюсневой фаланги большого пальца стопы возможно отклонение сустава наружу, что приводит к образованию шишки на наружной головке 1 плюсневой кости. Деформация может присутствовать на обеих конечностях, однако образовавшиеся уплотнения могут значительно отличаться друг от друга. Степень искривления стопы, а также интенсивность болевой симптоматики, напрямую зависит от стадии заболевания.
При осложнении вальгусных деформаций возможно развитие бурсита или болезни Дейчлендера (маршевой стопы), в результате которой наблюдается частичное рассасывание костной ткани с ее последующей регенерацией. Традиционная терапия дополняется физиолечением, ЛФК и ортопедическими приспособлениями.

Бурсит большого пальца
Тарзальная коалиция
Это заболевание встречается крайне редко (у 1% пациентов) и развивается вследствие сращивания 2 или нескольких костей ступни. Тарзальная коалиция чаще всего протекает со стертой симптоматикой. При этом заболевании диагностируется слияние пяточной и таранной кости, однако не исключено и вовлечение воспалительного процесса таранно-ладьевидной и пяточно-ладьевидной коалиции.
Такие аномалии костной ткани классифицируются как врожденные и активизируются только в подростковом возрасте, проявляясь следующей симптоматикой:
- спазм икроножных мышц;
- частое растяжение связок голеностопного сустава;
- ограниченная двигательная активность стопы;
- вальгусные искривления.
При отсутствии своевременного вмешательства возможно развитие дегенеративного процесса в суставе, поэтому при появлении болей на боковой части стоп следует обратиться к специалисту. При тяжелом течении симптоматики выполняется резекция или артродез.
Растяжения (разрывы) связок
Нередко причиной болей в боковой части стоп становятся растяжения и разрывы связок в результате неудачного падения. При частичных разрывах связок или растяжении верхней и боковой части стоп образуется отек, а ноги болят как в спокойном состоянии, так и во время движения.

Стадии растяжения связок стопы
При полном разрыве связок наружной части стоп ноги отекают слева и справа от голеностопного сустава, а также в подошвенной области. Лечение разрывов заключается в хирургическом сшивании волокон путем надреза в месте повреждения. В ряде случаев разрыв связок осложняется гемартрозом (скоплением крови в суставной полости), что требует неотложного медицинского вмешательства.
Сосудистые патологии
Острая боль на внутренней части стоп возможна в результате поражения сосудов нижних конечностей, что ухудшает трофику тканей. При этом в клетки поступает недостаточное количество питательных веществ, и они постепенно отмирают.
При ранней диагностике определяются следующие симптомы:
- ноги быстро устают даже при спокойной ходьбе на короткое расстояние;
- подошвы ступней могут периодически неметь;
- возможна парестезия нижних конечностей;
- с определенной периодичностью возникает судорожное сокращение икроножных мышц;
- кожные покровы приобретают синюшный оттенок и покрываются мраморным рисунком;
- в результате значительного истончения стенок происходят разрывы сосудов, сопровождаясь гематомами;
- нижние конечности постоянно мерзнут даже в жаркое время года, и возможно образование трофических язв.
В дальнейшем симптоматика нарастает, а боль принимает постоянный характер, появляясь даже в состоянии покоя. При отсутствии своевременной помощи заболевание приобретает хронический характер и провоцирует развитие тяжелых осложнений, вплоть до полного или частичного обездвиживания конечностей.
Многих пациентов, особенно женщин, стремящихся как можно дольше сохранить красоту ног, интересует вопрос, почему возникают сосудистые патологии, и существует ли возможность предупредить подобное состояние? Чаще всего такие проявления связаны с облитерирующим эндартериитом, болезнью Рейно, системным васкулитом, сахарным диабетом и атеросклерозом сосудов.

При осложненном течении облитерирующий эндартериит может привести к образованию язв
В комплексную терапию заболеваний кровеносной системы обязательно включаются лекарственные препараты для укрепления сосудистых стенок и сосудорасширяющие средства. При тяжелых формах заболевания требуется хирургическое вмешательство (шунтирование и симпатэктомия).
В большинстве случаев можно предупредить сосудистые заболевания, соблюдая ряд несложных правил, которые включают в себя ношение удобной обуви, контроль веса, снижение физических нагрузок и своевременное медицинское обследование, особенно если существует генетическая предрасположенность к таким заболеваниям.
Обращение к специалистам (ортопеду, травматологу, кардиологу и т.д.) позволяет выявить болезнь на ранней стадии ее развития. Для уточнения диагностики рекомендуется проведение рентгенологического обследования, компьютерной томографии, а также анализ крови и мочи.
Лечение
После уточнения диагностики врач составляет индивидуальную схему лечения с включением лекарственных препаратов, которые эффективно купируют болевую симптоматику в стопе. Как правило, рекомендуется прием медикаментов, в составе которых присутствуют витамины группы Д и С, а также кальция и магния.

Эффективно снимает боль Кальцитонин, однако следует учитывать, что это лекарственное средство не способно справиться с первопричиной заболевания
Выбор способа лечения требует осторожного подхода. При травмировании стопы назначаются обезболивающие (Триган, Кеторол и т.д.) и нестероидные противовоспалительные средства (Диклоген, Ортофен, Ибупрофен и т.д.), а также фиксация места травмирования тугой повязкой или гипсовым лангетом.
Практически во всех случаях в качестве вспомогательной терапии используется физиолечение, комплекс лечебной физкультуры, массаж и дозированные физические нагрузки, подбираемые в соответствии с выявленным заболеванием. Вне зависимости от природы возникновения боли и ее источника, стопу обязательно нужно обездвижить, а пациента доставить в ближайшую поликлинику.
В тяжелых случаях выполняется хирургическое вмешательство:
- экзостэктомия – проводится удаление части головки плюсневой кости;
- остеотомия – при этом заболевании частично удаляются кости плюсны или фаланги пальцев стопы;
- артродез – такая операция предусматривает обеспечение полной неподвижности сустава (анкилоза) в правильном положении;
- артропластика и имплантация искусственных суставов.
Существует более 100 способов хирургической помощи при заболевании суставов, в том числе нижних конечностей, однако перечисленные способы используются чаще всего.
Необходимо помнить, что какие бы причины ни спровоцировали появление болей в стопе с внешней стороны ступни, обязательно нужно проконсультироваться с врачом, так как подобный сигнал может указывать на серьезные патологические изменения, которые ни в коем случае нельзя игнорировать. При своевременно оказанной профессиональной помощи пациент может самостоятельно контролировать свое состояние, тем самым предупредив ряд тяжелых осложнений, в том числе возможность инвалидизации.
Источник