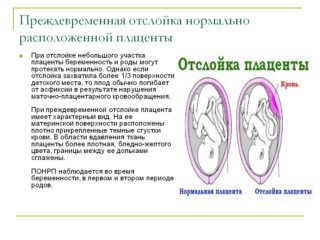
Комаровский болит живот понос
Продукты питания и вода, потребляемые человеком, весьма далеки от стерильности. Миллиарды самых разнообразных бактерий ежедневно и ежечасно попадают к нам в организм, и совершенно ничего страшного от этого не происходит — уж слишком много способов нейтрализации микробов выдумала природа. Обладающая бактерицидными свойствами слюна, ядовитый желудочный сок, множество своих, «хороших», бактерий в кишечнике — все это не дает чужакам возможности прижиться и сделать свое черное дело.
Тем не менее человека, ни разу не болевшего кишечной инфекцией, просто не существует. Не существует хотя бы потому, что имеется множество способов нейтрализации всех многочисленных защитных сил — глотать, не пережевывая, чтобы слюна не успела до микробов добраться, переедать, нейтрализовывать щелочными напитками кислый желудочный сок, убивать собственных микробов антибиотиками и т. д.
Но наиглавнейшей причиной кишечной инфекций было, есть и будет несоблюдение элементарных гигиенических норм — неправильное хранение пищевых продуктов, немытые руки, снующие между обеденным столом и туалетом мухи. В конце концов, какими бы замечательными защитными силами человеческий организм ни обладал, всегда найдется количество микробов, нейтрализовать которое просто невозможно.
Возбудителями кишечных инфекций могут быть бактерии (дизентерийная палочка, сальмонелла, стафилококк, палочка брюшного тифа, вибрион холеры) и некоторые вирусы. Размножаясь в кишечнике, и те и другие приводят, во-первых, к нарушениям процесса пищеварения и, во-вторых, к воспалению клеток слизистой оболочки кишечника. Типичным и наиболее характерным следствием двух указанных процессов является основной симптом любой кишечной инфекции — понос. Другие признаки болезни — тошнота, рвота, боли в животе, повышение температуры тела, отсутствие аппетита, общая слабость — встречаются часто, но обязательными спутниками кишечной инфекции не являются.
Кстати, следует отметить, что на бытовом и на медицинском уровне понятия кишечной инфекции весьма разнятся. Для обычного человека раз есть понос, значит, и кишечная инфекция есть, а для врача главное не симптомы, а путь заражения. С медицинских позиций, любая болезнь, передающаяся через рот (с пищей, водой, немытыми руками — т. н. фекально-оральный путь инфицирования), является типичной кишечной инфекцией. Наиболее показательный пример — вирусный гепатит А (болезнь Боткина). Заражение вирусом всегда происходит при его попадании в желудочно-кишечный тракт, но поражается печень, а никакого поноса в большинстве случаев нет.
Пути профилактики кишечных инфекций достаточно очевидны и сводятся к соблюдению элементарных гигиенических норм: мытью рук, особенно тщательно после посещения туалета, термической обработки пищи и воды, соблюдению правил хранения пищевых продуктов, изоляции больных и, уж по крайней мере, обязательному выделению им отдельной посуды.
Всегда следует помнить, что наиболее страшным и опасным последствием любого поноса является потеря организмом жидкости и солей. Без пищи человеческий организм более или менее благополучно может просуществовать пару недель, но без адекватного обеспечения водой и солями калия, натрия и кальция счет может пойти на часы. Запасы воды и солей особенно невелики в организме ребенка, и именно для детей кишечные инфекции представляют собой реальную угрозу здоровью и жизни.
Таким образом, истинная тяжесть кишечной инфекции зачастую определяется не частотой стула, не запахом и цветом испражнений, а именно степенью обезвоживания. Определить тяжесть кишечной инфекции может только врач, но вероятность того, что по поводу каждого поноса люди будут обращаться за медицинской помощью, очень невелика. Поэтому подчеркнем, что вне зависимости от того, как называется конкретная кишечная инфекция, существуют совершенно определенные правила поведения больного и его родственников.
1. Всегда следует задуматься над тем, что это вы такое съели. Полбеды, если это ваш личный кулинарный шедевр, но если это пирожное из ближайшего магазина, то следует проявить сознательность и подумать о тех, кто может пойти по вашим следам. Узнать телефон районной санстанции совсем не трудно.
2. Кишечная инфекция у любого члена семьи — сигнал тревоги для всех остальных. Больному — отдельная посуда, всем остальным — организовать идеальную чистоту, тщательно мыть руки, убрать от греха подальше подозрительные продукты, всю посуду перекипятить, не жалеть дезинфицирующих средств.
3. И понос, и рвота являются способами защиты организма. В упрощенном варианте это выглядит так: в желудочно-кишечный тракт попало что-то не то, и организм всеми возможными способами пытается эту гадость удалить. Поэтому в первые часы кишечной инфекции мы вовсе не заинтересованы в том, чтобы понос и рвота прекратились. Наоборот, в обоих направлениях организму следует помогать — пить и рвать (а если не хочется — сознательно вызывать рвоту, промывая тем самым желудок), очистить толстый кишечник с помощью клизмы. Для клизмы используется обычная кипяченая вода, ни в коем случае не теплая (оптимальная температура — около 20 °С), обязательно следить за тем, чтобы вышла вся введенная жидкость.
4. Главный принцип помощи — восполнение потерь жидкости и солей. Для этой цели идеально подходят лекарственные средства, представляющие собой заранее приготовленную смесь различных солей, которую перед употреблением разводят кипяченой водой (оралит, регидрон, глюкосолан). При отсутствии указанных препаратов вполне подойдет компот из сухофруктов, можно чай, лучше зеленый, чем черный. В конце концов, лучше пить то, что есть под рукой (минеральная вода, отвары трав, шиповника и т. д.), чем не пить ничего.
5. Температура напитков должна, ориентировочно, быть равна температуре тела — при этом всасывание жидкости из желудка в кровь будет максимально быстрым.
6. При упорно повторяющейся рвоте помните, что надо пить чаще, но малыми порциями, чтобы не растягивался желудок, а использование противорвотных препаратов (типичный представитель — церукал) — всегда согласовывать с врачом.
7. По большому счету, существует лишь два абсолютно безопасных способа самостоятельного лечения кишечных инфекций — голод и обильное питье. Любые лекарственные препараты могут привести к самым неожиданным последствиям, ну разве что смекта и активированный уголь целесообразны и показаны практически всегда.
8. Обращение к врачу обязательно при поносе у детей первого года жизни и, вне зависимости от возраста, при отсутствии тенденции к улучшению в течение суток.
9. Немедленно обращайтесь за медицинской помощью если:
- из-за упорной рвоты не можете пить;
- более 6 часов нет мочи;
- сухой язык, запавшие глаза, кожа приобрела сероватый оттенок;
- в кале имеется примесь крови;
- понос прекратился, но при этом усилилась рвота и (или) резко поднялась температура тела.
10. При улучшении состояния не торопитесь есть все подряд. Чай с творожком, рисовая и овсяная кашки — это максимум. Потерпите сутки-двое, здоровее будете.
Следует отметить: современная терапия кишечных инфекций вовсе не предусматривает глотание всеми любимых фталазола и левомицетина — хотя бы потому, что причиной каждого третьего поноса являются вирусы, на которых упомянутые антибактериальные препараты не действуют вообще. Но даже если это бактерия, например сальмонелла, то лечиться можно по-разному. Можно — глотать антибиотики, пытаясь уничтожить сальмонеллу, и попутно уничтожать всех своих кишечных палочек, кисломолочных бактерий и многих других очень полезных и очень нужных микробов. А можно поступить по-другому — «запустить» в кишечник полезных микробов, которые сами «выгонят» вредную сальмонеллу. Таких лекарств, так называемых эубиотиков, промышленность всего мира выпускает множество. Неудивительно, что при кишечных инфекциях эубиотики все чаще и чаще приходят на смену антибиотикам. А на смену активированному углю приходят новейшие энтеросорбенты, в сотни раз более эффективные.
Главный вывод из предыдущего абзаца состоит в том, что современный врач владеет множеством высокоэффективных способов лечения кишечных инфекций. И совершенно неразумно рисковать здоровьем, часами не покидая туалета, или, руководствуясь советами соседей, пить кисель вприкуску с фталазолом.
(Данную статью можно прочесть на английском языке здесь.)
автор Комаровский Е.О.
опубликовано 17/01/2007 15:43
обновлено 17/03/2017
— Болезни и лечение
Источник
 Эту статью проверила и отредактировала врач-педиатр Шушлебина Ольга Александровна.
Эту статью проверила и отредактировала врач-педиатр Шушлебина Ольга Александровна.
Наиболее распространенной жалобой у маленьких детей являются боли в животе. Организм ребенка растет и формируется, также формируются и внутренние органы, а поэтому причины болей могут быть самые разнообразные.
У ребенка болит живот в случаях переедания, воспалительных процессов, связанных с поджелудочной железой и печенью, при отравлениях недоброкачественными продуктами, приступе аппендицита.
Такое количество первопричин всегда ставит перед родителями вопрос: «Что же на самом деле беспокоит малыша, как это определить, если кроха не может описать и объяснить характера боли?».
Все боли в животе у детей можно разделить на 2 большие группы. Это острые боли, которые считаются наиболее опасными, и периодические (рецидивирующие) боли.
Острые боли в животе
В медицине острые боли в животе носят название «острый живот».
Данная группа заболеваний наиболее опасна, т.к. малыши нуждаются в экстренной госпитализации, а большинство — в срочном оперативном вмешательстве.
В эту группу входят такие заболевания, как: острый аппендицит, острый холецистит, острый панкреатит, перитонит, острая кишечная непроходимость, ущемленные грыжи, кровотечения, перфорации, разрывы внутренних органов (печени, селезенки).
Все случаи успешного лечения данных патологий зависят от ранней обращаемости и быстрой постановки диагноза.
В связи с тем, что малыш не всегда может правильно описать свои жалобы, родителям необходимо обращать внимание на:
- изменение поведения ребенка;
- изменение положения (возможно, малыш примет вынужденную позу, например, на больном боку с подогнутыми коленями);
- изменение активности ребенка (ребенок старается прилечь, отдохнуть);
- отказ от еды;
- громкий плач;
- пробуждение среди ночи;
- появление рвоты;
- нарушение стула;
- бледность.
Часто данные заболевания сопровождаются учащенным пульсом, снижением давления, повышением температуры.
Если родители отмечают появление таких симптомов, необходимо срочно обратиться к врачу. Для диагностики доктору понадобится не только визуальный осмотр малыша, но и лабораторные и инструментальные методы исследования, которые включают анализы крови и мочи, УЗИ внутренних органов. Возможны проведения ФГДС и рентгеновское исследование
Периодические боли в животе
Однако чаще родители сталкиваются с периодическими (рецидивирующими) болями в животе. Такие боли будут различны у новорожденных малышей и детей старшего возраста.
У детей первых месяцев жизни причиной боли являются, как правило, кишечные колики. Они появляются с 6-недельного возраста и могут длиться до 4-6 месяцев. Причина — становление флоры кишечника, незрелость желудочно-кишечного тракта. При этом малыши чаще чувствуют себя хорошо, прибавляют в весе, они активны, у них хороший аппетит и позитивное настроение.
Но и в раннем возрасте возможны более опасные причины болей в животе у ребенка. Это могут быть кишечные инфекции, пищевые аллергии (которые протекают с изменением характера стула и спазмами в желудочно-кишечном тракте), врожденные аномалии желудочно-кишечного тракта.
В этой ситуации боли в животе чаще сопровождаются рвотой, срыгиваниями, нарушением стула (может быть как понос, так и запор), общей интоксикацией организма: ребенок становится вялым, может подниматься температура.
Для точной постановки диагноза врачу понадобятся анализы крови и мочи, исследование кала, УЗИ внутренних органов.
У детей более старшего возраста родителям необходимо особое внимание обратить на:
- Связь болей с приемом пищи;
- Связь болей с актом дефекции;
- Нарушение стула (запор/понос);
- Наличие отрыжки, изжоги;
- Наличие тошноты и появление рвоты.
В этом случае, если родителям сложно, очень помогает ведение пищевого дневника. Записывается время приема пищи, время появления и характер болей, их интенсивность.
Причинами таких болей в животе являются:
- Заболевания желчевыводящих путей;
- Гастриты;
- Кишечные инвазии гельминтами;
- Кишечные инфекции;
- У девочек гинекологические заболевания;
- Синдром раздраженного кишечника;
- Возможно, что так проявляются заболевания почек или мочевыводящих путей.
В диагностике помогут анализы крови и мочи, биохимический анализ крови, посев кала, исследование кала на гельминты, на хеликобактер (что является причиной гастрита), данные УЗИ, фиброгастроскопии.

Лечение болей в животе
Первое, что необходимо при лечении, — это выявить причину болей. Понять, какая боль — острая или рецидивирующая, поможет врач. После исключения острой патологии, в период обследования ребенка родителям необходимо обеспечить соблюдение режима (приемы пищи в одинаковое время, спокойный эмоциональный фон, спокойную обстановку в семье, исключить еду «на бегу»).
Важно соблюдение диеты. Пища должна быть механически и химически щадящей, теплой. Исключаются из рациона: жирная сладкая пища, полуфабрикаты, пища с большим содержанием специй, маринады, колбасы и тд. Необходимо забыть о чипсах, газированных напитках, жвачках.
В период лечения педиатр может назначить ребенку спазмолитики, чтобы уменьшить боли, пробиотики (Бифиформ,Линекс, Бифидумбактерин), при нарушении характера стула – послабляющие или, наоборот, закрепляющие препараты.
Доктор Комаровский: у ребенка болит живот
В любом случае, даже если вы сами определили, почему у ребенка болит живот, не пытайтесь заниматься самолечением. Этот симптом является характерным признаком многих серьезных заболеваний, а потому, если боль не уходит, а усиливается, нужно обязательно пройти осмотр у специалиста. Врач, проведя обследование и взяв ряд анализов, подтвердит или опровергнет ваш диагноз и назначит правильное эффективное лечение.
Загрузка…
Источник
— один из самых распространенных симптомов у детей. В развивающихся странах заболевания, сопровождающиеся поносом, занимают первое место среди причин смерти у детей. При сборе анамнеза выясняют расовую принадлежность, возраст; наличие крови или слизи в кале, потери веса, задержки физического развития, лихорадки, рецидивирующих инфекций; сведения о путешествиях, применении лекарственных средств (особенно антибиотиков); перенесенные операции на ЖКТ. Собирают также семейный анамнез. При физикальном исследовании оценивают степень развития мышечной системы, отмечают истощение, симптомы дегидратации, отеки, форму живота (вздутый живот), объемные образования в брюшной полости, выпадение прямой кишки, эмоциональные реакции (особенно раздражительность). Проводят тщательное неврологическое и кардиологическое обследование. Лабораторные исследования включают общий анализ крови, общий анализ мочи, определение уровней сывороточных белков (альбумин, трансферрин), анализ кала, потовый тест, пробы на нарушение всасывания.
1. Острый понос
а. Этиология. Причины острого поноса многочисленны.
б. Обследование и диагностика. Обычно внезапно появляются рвота и понос. Лихорадки может и не быть, но сниженное потребление жидкости или значительные ее потери могут привести к дегидратации, особенно у детей младше 3 лет. В большинстве случаев лечение не требуется.
1) Анамнез. Выясняют, каковы продолжительность заболевания, консистенция кала, частота дефекации и мочеиспускания, количество потребляемой пищи и ее вид; есть ли потеря веса, слезы при плаче, слизь и кровь в кале, сопутствующие симптомы (лихорадка, сыпь, рвота, боль в животе). Кроме того, отмечают, были ли контакты с животными, путешествия; посещает ли ребенок дневное детское учреждение; какими источниками питьевой воды пользуется семья; каковы заболевания членов семьи на момент обследования.
2) При физикальном исследовании определяют ЧСС, АД и их ортостатические изменения; оценивают тургор кожи, состояние слизистых, родничков, наличие слез при плаче, активность, эмоциональные реакции (раздражительность).
3)Число лабораторных исследований в нетяжелых случаях минимально. Окрашивание препаратов кала по Райту помогает обнаружить нейтрофилы, определение удельного веса мочи — раннюю стадию дегидратации. Если в кале обнаружены нейтрофилы, вероятность выявления инфекции при посеве резко увеличивается.
в. Лечение
1)При легкой и умеренной дегидратации лучший метод лечения — питье растворов, содержащих воду и электролиты. При рвоте жидкость дают часто и понемногу (по 5—15 мл).
2) Кипяченое снятое молоко имеет высокую осмолярность и может вызвать гипернатриемию. Вообще, жидкости с высокой осмолярностью (кока-кола, джинджер эйл, яблочный сок, куриный бульон) для регидратации не используют.
3)По завершении регидратационной терапии (обычно через 8—12 ч) назначают легко усваиваемые продукты (рис, рисовая мука, бананы, кукурузные хлопья, крекеры, поджаренный хлеб). При вторичном дефиците дисахаридаз жидкости, содержащие лактозу или сахарозу, разводят водой в соотношении 1:1.
4)Эффективность каолина и препаратов, содержащих белладонну, не доказана. Дифеноксилат, парегорик и лоперамид детям не рекомендуются (M.M.W.R. 41:1, 1992): несмотря на торможение избыточной моторики кишечника, потеря жидкости в просвет кишечника продолжается, но ее уже невозможно оценить. Кроме того, эти препараты задерживают выведение токсинов.
5)Противорвотные средства (прометазин, дименгидринат) не рекомендуют, так как они вызывают побочные эффекты (M.M.W.R. 41:1, 1992). При упорной рвоте показано более детальное обследование и лечение.
6)Тщательное наблюдение (в том числе ежедневное взвешивание) особенно важно для детей первых месяцев жизни, у которых дегидратация развивается очень быстро.
7) Лечение при отдельных инфекциях
| Возбудитель | Препарат |
| Штаммы Escherichia coli, образующие энтеротоксин | Висмута субсалицилат |
| Shigella spp. | ТМП/СМК |
| Campylobacter fetus | Эритромицин |
| Clostridium difficile | Ванкомицин, холестирамин |
| Giardia lamblia | Мепакрин, метронидазол, бацитрацин |
| Entamoeba histolytica | Метронидазол |
2. Хронический понос длится более 2 нед.
а. Синдром раздраженной кишки — самая распространенная причина хронического поноса у детей.
1) Этиология неизвестна. Возможно, в развитии заболевания играет роль стресс.
2) Обследование и диагностика. Заболевание чаще всего встречается в возрасте от 1 до 5 лет. В анамнезе — водянистый жидкий стул после изменений рациона. Данные физикального исследования и анализа мочи в норме, развитие не нарушено, результаты посева кала отрицательные. Диагноз ставится при исключении других причин хронического поноса.
3) Лечение. Основная цель — устранить понос и нормализовать рост и развитие.
а)Родителей заверяют, что болезнь ребенка не опасна.
б)Корректируют рацион.
в)Если диетотерапия безрезультатна, показана госпитализация. Прекращение поноса во время пребывания в больнице часто убеждает семью в том, что ребенок не страдает тяжелым заболеванием, и заставляет искать психологические причины поноса.
г)Антидиарейные средства не применяют.
д)Для исключения аномалий развития проводят рентгенологические исследования с контрастными веществами.
Дж. Греф (ред.) «Педиатрия», Москва, «Практика», 1997
опубликовано 27/10/2010 09:36
обновлено 04/12/2016
Источник