Могут ли болеть ноги при спондилоартрозе
Здравствуйте, уважаемые доктора! Помогите мне, пожалуйста, разобраться в моей ситуации!
Мне 31 год, рост – 1,68м, вес – 55 кг. В начале сентября этого года меня начали беспокоить тянущие боли в области паховой складки справа, отдающие в ногу. Заподозрив воспаление яичника или придатков, я обратилась к своему гинекологу, которая поставила мне диагноз «острый сальпингит» и направила на лечение в стационар. Там я пролежала 2 недели, боли ушли, но как только меня стали отпускать домой, боль вернулась, причем стала проявляться после физической нагрузки – 20-30 минутной прогулки. Болело в правом боку снизу, затем боль спускалась по передней поверхности бедра, переходила на голень и заканчивалась в пальцах ноги.
Я настояла на консультации невролога, та провела осмотр (занявший не более 3 минут), выслушала мои жалобы, и поставила диагноз «вторичный корешковый синдром», не уточнив, какой именно корешок ущемлен, и выписала «Ревмоксикам» и «Траумель С» в/м и физиотерапию – амплипульс с никотиновой кислотой. После лечения мне стало значительно легче, хотя боль полностью и не ушла. Я продолжала искать причину – что же все-таки у меня болит: посетила еще одного гинеколога (первая после выписки из больницы сказала, что я здорова), уролога, онколога, сделала УЗИ органов брюшной полости, малого таза и паховых лимфоузлов, сделала рентген пояснично-крестцового отдела позвоночника и правого тазобедренного сустава, сдала анализы крови и мочи – по всем заключениям (кроме рентгена ПОП, но о нем чуть подробнее ниже) никакой патологии не выявлено, анализы в норме.
Неделю назад была на приеме еще у одного невролога, та осмотрела меня куда более внимательно, проверила рефлексы, чувствительность и т.п., написала предварительное заключение «Остеохондроз пояснично-крестцового отдела позвоночника, правосторонняя люмбоишиалгия (ст. ремиссии) на фоне перенесенного гинекологического заболевания» и дала направление на МРТ.
Результаты МРТ и снимки привожу ниже:
«На серии полученных МР-томограмм поясничного отдела позвоночника в сагиттальной и аксиальной проекциях в Т1 и Т2 МР-режимах на фоне кифосколиотической деформации оси позвоночного столба отмечается выпрямленность поясничного лордоза. Признаков аномалии развития не выявлено. Конфигурация тел L3, L4, L5 изменена за счет уплотнения, уплощения замыкательных пластин суставных поверхностей, краевых костных разрастаний L3, L4, L5, S1. Взаиморасположение тел позвонков не изменено. Кортикальный слой нормальной ширины. Костный мозг имеет трабекулярную структуру. Позвоночный канал имеет нормальный передне-задний размер. Межпозвонковые диски: измененной интенсивности МР-сигнала за счет дегенеративных изменений, более выраженные в L4-L5-S1, образует диффузную протрузию до 2 мм. Передне-задний размер спинномозгового канала не сужен. Конус спинного мозга расположен обычно на уровне L1 и разделяется на корешки конского хвоста. Дуральный мешок прослеживается до S5. Нервные корешки имеют нормальный ход и правильно проходят через отверстия позвоночного столба. Отверстия позвоночного столба нормальных размеров и структуры. Патологических изменений в мягкий тканях не выявлено.
ЗАКЛЮЧЕНИЕ: МР-картина остеохондроза, спондилоартроза поясничного отдела позвоночника. Протрузии дисков L4-L5-S1.»Врач на основании заключения МРТ выписала: Мовалис 15 мг, Мильгама – 10 дней, Олфен-гель и настоятельно посоветовала записаться в бассейн и походить на общеукрепляющий массаж. Сказала, что было бы также полезно какое-то время поносить полужесткий корсет.
Сегодня предпоследний день терапии: хочу отметить, что буквально на второй день приема препаратов грызущая боль в паховой складке, которая меня мучила и днем и ночью, не стихая ни на минуту и только становясь сильнее или слабее, прошла совсем, ногу тоже почти перестало тянуть. Все это счастье продолжалось ровно 3 дня, затем время от времени вновь стало болеть с паховой складке и отдавать в ногу – сильнее в переднюю поверхность бедра и колено, иногда боль отдает голень и подъем ноги. Скажите, пожалуйста, может ли остеохондроз и/или спондилоартроз давать боль именно в паховой складке, ближе к внутренней поверхности бедра? Поясница у меня не болит совсем, правда, после чтения в постели лежа или после сна, при вставании наблюдается некоторая скованность, которая через 3-5 минут бесследно проходит. Кроме того, иногда появляется тянущая боль (хотя ее и болью-то назвать сложно, скорее, это чувство дискомфорта) и в правой ягодице.
Честно говоря, я уже жутко устала от этой боли, а еще сильнее – от того, что не могу понять, что же у меня болит и к какому специалисту еще обращаться… Кроме того, в заключении упоминается о кифосколиозе, но ничего не говорится о его степени. Можно ли это определить по снимкам МРТ? Очень надеюсь на ваши ответы и прошу прощения за длинное сообщение – хотела описать все максимально подробно.
Источник
Спондилоартроз – заболевание позвоночника, которое характеризуется дегенеративно-дистрофическими изменениями суставов. В статье мы разберем, как лечить спондилоартроз.
 Спондилоартроз
Спондилоартроз
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) спондилоартроз обозначается кодом M47.
Причины возникновения
Спондилоартроз – дегенеративное заболеванием фасеточных суставов, которое возникает почти у каждого человека по мере старения и может вызвать боль в спине. Если патология не исчезает спонтанно, можно использовать консервативные меры лечения. Крайне редко требуется операция.
Термин «спондилоартроз» происходит от греческих слов «spondylos» (позвонок) и «arthrosa» (дегенерация сустава). Фактически, это артроз малых суставов позвоночника, симптомы и лечение которых осуществляет врач. Симптоматический спондилоартроз, следовательно, также называется фасеточным синдромом.
Хрящевые поверхности позвоночных суставов подвергаются повышенным нагрузкам. С возрастом регенеративная способность хряща уменьшается. В результате этого уменьшается расстояние между позвонками. В результате подвижность спины снижается, и пациенты страдают от значительной боли. Образуются спондилофиты, которые могут возникать как часть патологического процесса на краях тел позвонков. Если они встречаются, возникают костные связи между позвоночными телами. Это приводит к изменению формы позвоночника, которое в конечном итоге ограничивает подвижность спины пациента.
Спондилез (Spondylosis deformans) – это общий термин для ряда дегенеративных заболеваний позвоночника. Дегенеративные изменения позвоночника практически неизбежны по мере взросления. В возрасте 40 лет каждый второй житель России страдает от патологии. В возрасте 60 лет по меньшей мере 90% людей имеют признаки старения позвоночного столба, которые видны на рентген-снимке.
Не все пациенты испытывают дискомфорт в спине. Однако заболевания позвоночника являются наиболее распространенной причиной боли в спине (дорсалгии). Почти 60% взрослых пациентов в России время от времени страдают от различных дискомфортных симптомов в спине. Пожилые и малоподвижные люди, женщины и курильщики чаще всего подвергаются расстройству. Часто боль длится не больше 2 дней. Реже она сохраняется и приводит к хронической дорсалгии.
 Выраженная дорсалгия
Выраженная дорсалгия
Признаки старения позвоночника могут в принципе влиять на каждый сегмент движения. Помимо спондилоартроза, существует также хондроз, остеохондроз и спондилез. Эти различные формы дегенеративных изменений в позвоночнике обычно четко не различимы.
Если диски теряют часть жидкости, они становятся менее эластичными. Позвоночник становится менее устойчивым, межпозвонковые диски сильно нагружаются при каждом движении. Возникают трещины и разрывы связок.
Если диски больше не могут выполнять свою амортизирующую функцию из-за артроза, образуются спондилофиты. Они также дегенерируют и образуют карбонатный склероз под поверхностью хряща.
Как упоминалось выше, чтобы компенсировать пониженную устойчивость позвоночника, на позвоночных краях формируются спондилофиты. Редко они также возникают в межпозвоночном пространстве. Если они полностью перекрывают промежуток между двумя соседними позвоночными телами, позвоночник часто деформируется и становится чрезмерно напряженным.
 Спондилофиты
Спондилофиты
Поскольку описанные изменения прогрессируют, позвоночник становится все более неустойчивым. Позвонки двигаются друг против друга, а маленькие позвоночные суставы плохо выполняют свои функции.
В дополнение к неизбежным признакам старения, некоторые заболевания могут способствовать спондилоартрозу.
Если позвоночник перенапряжен определенными видами спорта или занятиями, также может возникать заболевание. Шейный артроз чаще встречается у парикмахеров или учителей детских садов, которым часто приходится опускать голову в ходе своей деятельности. У пациентов с избыточной массой тела существует более высокий риск остеартроза поясничного отдела позвоночника (артроз в поясничном отделе позвоночника).
Диагностика
Артроз межпозвонковых суставов встречается во всех сегментах позвоночника. Около 45% всех ревматических симптомов связаны с данным расстройством. Мужчины и женщины с одинаковой частотой страдают от патологии.
Вначале врач проводит физический осмотр и функциональные пробы. Они помогают доктору выявить, какие суставы деформированы болезнью. Для исключения более серьезных заболеваний врач может назначить общий и биохимический анализ крови . В большинстве случаев такие анализы не требуются, поэтому пациента сразу направляют на МРТ или рентгенологическое обследование.
Риск развития артроза позвонков и боли в области спины увеличивается с возрастом. Это широко распространенное заболевание. С помощью рентгенограммы, КТ или МРТ врач может поставить правильный диагноз. В возрасте от 65 до 70 лет пациент ощущает особенно сильно симптомы заболевания. Вероятность остеоартрита увеличивается пропорционально возрасту.
Магнитно-резонансная томография (МР-томограмма) помогает на ранних стадиях выявлять спондилоартроз в пояснице, шее или других отделах. Окончательное заключение на основании снимков ставит врач. Для постановки диагноза достаточно рентгенографии и МР-исследования.
 Компьютерная томография
Компьютерная томография
Симптомы
Вертебральные суставы находятся в непосредственной близости от нервных корешков спинного мозга – нервных волокон, которые входят в спинной мозг или выходят из него. Если отверстия корешков в позвоночнике сужаются из-за спондилоартроза, могут возникать различные симптомы. В основном они проявляются в виде дорсалгии. Они могут встречаться в изолированных местах на спине (локализованных) или отдавать в ягодицы и ноги. Пациенты часто ощущают неприятное покалывание. Симптомы спондилоартроза 1 или 2 степени обычно исчезают в течение 2-3 недель.
Патология может ограничивать подвижность позвоночника. Пациенты теряют способность наклоняться в сторону или вниз. Иногда возникает дрожь.
Методы лечения
Вначале заболевание всегда лечат консервативными методами:
- массажем;
- физиотерапией;
- гимнастикой;
- гидротерапией;
- электротерапией.
Врачи назначают упражнения по релаксации (аутотренинг или прогрессивная мышечная релаксация по Джекобсону), которые эффективно снимают напряжение. Лечение спондилоартроза позвоночника должен осуществлять строго врач.
В зависимости от тяжести состояния может потребоваться медикаментозная терапия. Препаратами выбора являются нестероидные противовоспалительные средства (НПВС). Они ингибируют воспаление и в то же время снимают боль. Ибупрофен и Диклофенак относятся к НПВС. Если желаемый эффект не удаётся достигнуть с помощью этих препаратов, пациенту делают инъекции кортизона. Кортизон быстро и в течение длительного времени подавляет воспаление. Однако из-за побочных эффектов инъекции Кортизона не должны проводиться более четырех раз в год.
 Кортизон
Кортизон
На начальной стадии уколы с Кортизоном помогают умеренно снижать уровень воспаления и уменьшать вероятность развития инвалидности.
Если симптомы не улучшаются значительно, несмотря на многочисленные инъекции, врач может выполнить блокаду фасета. При этом нервная ветвь, которая иннервирует позвоночный сустав, преднамеренно повреждается холодом или теплом. В результате этого повреждения нерв больше не может передавать болевые стимулы. Пациенты перестанут испытывать боль в течение 1-2 лет после этой процедуры.
Если консервативные методики при спондилоартрозе 2 или 3 степени не оказывают нужного эффекта, рекомендуется хирургическое усиление сегментов позвоночника. Однако, поскольку спондилоартроз приводит к ограниченной подвижности позвоночника, оно редко выполняется.
Пациенты с параличом или острыми переломами позвонков должны пройти операцию. Мини-инвазивное вмешательство также может быть рассмотрено, если консервативная терапия не помогает облегчить симптомы.
Существует несколько вариантов хирургии:
- Ламинэктомия.
- Декомпрессия.
При ламинэктомии отдельные части кости удаляются. Такая процедура поможет уменьшить сжатие нервных волокон. Эта операция часто используется, когда костные структуры сжимают позвоночный канал.
 Ламинэктомия
Ламинэктомия
Для укрепления нестабильного позвоночника в движущиеся части можно вставлять винты. Эти винты используются в основном при болезненных нарушениях движения.
При операции по слиянию позвонков два или более спинальных сегмента плотно соединяются друг с другом, чтобы укрепить позвоночник. Для этого в отдельных телах позвонков крепятся различные винты. Впоследствии винты различных сегментов соединяются вместе. Иногда к позвоночнику добавляют металлический имплантат или эндогенную кость. Это делает позвоночник более стабильным и освобождает от давления ущемленные нервы.
Акупунктура не оказывает значительных побочных эффектов, однако эффект сопоставим с плацебо. Умеренный спондилоартроз не всегда требует хирургической процедуры.
Профилактика
Во многих случаях пациентам помогает физиотерапия и упражнения по укреплению мышц спины. Чем лучше мышцы удерживают фасеточные суставы вместе, тем лучше пациент себя чувствует. Упражнения улучшают питание хряща.
Водная аэробика, велоспорт или плавание подходят для профилактики спондилоартроза. Избыточный вес требуется скорректировать с помощью врача. Регулярная физическая активность способствует улучшению состояния позвоночного столба и функционирования сердечно-сосудистой системы.
Прогноз
Поскольку существует множество терапевтических возможностей, прогноз заболевания в целом благоприятный. Чем быстрее пациент обратиться к врачу, тем выше шанс на полное излечение от патологии. Основная цель – уменьшить воспаление и уменьшить влияние факторов риска рецидива на пациента: плохой стресс, избыточный вес и мышечная слабость.
 Ожирение последней степени
Ожирение последней степени
На передний план выходит активное лечение физиотерапией. Важно наращивать мышцы и улучшать подвижность суставов. Активный образ жизни – основной метод профилактики рецидивов. Диета также играет определенную роль. Стоит отметить, что рекомендуется принимать разнообразную пищу. С помощью ортезов пациенты могут уменьшить боль и стабилизировать позвонки.
Совет! Не рекомендуется заниматься лечением спондилоартроза (болезни Бехтерева, цервикоартроз) в домашних условиях народными способами (прополисом и другими травами), гомеопатией, рационом питания или лечебной физкультурой (ЛФК).
Избавляться от проявлений болезни (симптоматики) рекомендуется после консультации с врачом. Традиционные методы лечения или неэффективные лекарственные средства могут усугубить суставные заболевания. При появлении симптомов патологий сочленений (соединений костей), озноба (дрожания), тремора, люмбальной, крестцовой, реберной или иной боли нужно обращаться к врачу.
Источник
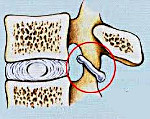
Спондилоартроз – это дегенеративное заболевание, поражающее все структуры дугоотростчатых суставов, включая хрящ, подлежащую кость, капсулу, связки и околосуставные мышцы. Является разновидностью остеоартроза. Проявляется болью, усиливающейся при движениях. При выраженном спондилоартрозе могут выявляться неврологические нарушения. Диагноз выставляется на основании рентгенографии, КТ, МРТ, радиоизотопного сканирования и других исследований. Лечение обычно консервативное: ЛФК, блокады, физиотерапия. В отдельных случаях показаны хирургические вмешательства.
Общие сведения
Спондилоартроз – артроз, возникающий в области дугоотростчатых (фасеточных) суставов позвоночника. Развивается в результате возрастных изменений, травм, пороков развития и постоянной чрезмерной нагрузки на позвоночник из-за излишнего веса, длительного пребывания в вынужденном положении, тяжелого физического труда, гиперлордоза, сколиоза или кифоза. Спондилоартроз нередко наблюдается одновременно с остеохондрозом. Возможны также сочетания со спондилезом, грыжей диска и другими заболеваниями позвоночника дегенеративно-дистрофического характера.
Поражает преимущественно пожилых, но может выявляться и в молодом возрасте. По данным некоторых исследователей спондилоартроз диагностируется у 85-90% пациентов старше 60 лет и иногда обнаруживается у людей в возрасте 25-30 лет. Специалисты отмечают, что при стандартных клинических исследованиях спондилоартроз иногда остается нераспознанным, поскольку для постановки точного диагноза в ряде случаев требуется использование специальных методик. Лечение спондилоартроза осуществляют ортопеды-травматологи и врачи-вертебрологи. При наличии неврологической симптоматики требуется участие неврологов.
Спондилоартроз
Причины спондилоартроза
Причиной развития патологии являются дегенеративно-дистрофические изменения позвоночника, обусловленные как естественными процессами старения, так и различными негативными факторами. Решающее значение в возникновении спондилоартроза имеет постоянная функциональная перегрузка фасеточных суставов, связанная с излишним весом, повышенными физическими нагрузками и нарушением соотношений между отдельными анатомическими элементами позвоночника.
Раннее начало спондилоартроза часто наблюдается при такой аномалии развития, как переходные крестцово-подвздошные позвонки (люмбализация и сакрализация). При люмбализации дополнительный VI поясничный позвонок становится причиной увеличения «плеча рычага» для поясницы, что приводит к повышению нагрузки на пояснично-крестцовое сочленение. При односторонней сакрализации нагрузка на позвоночник распределяется неравномерно, и это провоцирует развитие спондилоартроза на противоположной стороне.
Кроме того, стать причиной раннего развития спондилоартроза могут такие врожденные пороки развития позвоночника, как нарушение суставного тропизма (патология, сопровождающаяся асимметрией парных фасеточных суставов), нарушение формирования дуг позвонков, а также нарушение слияния дуг и тел позвонков. Стоит отметить, что малые аномалии развития позвоночника широко распространены и выявляются примерно у половины жителей Земли.
В числе травм, увеличивающих вероятность развития спондилоартроза, – как тяжелые травматические повреждения (компрессионные переломы позвонков), после которых могут изменяться анатомические соотношения между отдельными структурами позвоночника, так и незначительные поражения (травматические подвывихи фасеточных суставов). Последние нередко возникают у нетренированных людей в возрасте старше 30 лет при разовых интенсивных физических нагрузках. Причиной такой травмы позвоночника может стать, например, поднятие тяжестей во время переезда или работы на даче либо эпизодические занятия спортом на отдыхе или при попытке «оздоровить организм».
Нетравматическим фактором, увеличивающим вероятность возникновения спондилоартроза, по мнению специалистов в сфере травматологии и ортопедии, является спондилолистез (соскальзывание вышележащего позвонка кпереди), при котором возникает перегрузка задних отделов позвоночника. Спондилоартроз также может развиваться в результате нестабильности позвонков (избыточной подвижности позвоночного сегмента при движениях) вследствие травмы, остеохондроза или оперативного вмешательства на позвоночнике.
При кифозе спондилоартроз, как правило, выявляется не в зоне искривления кзади, то есть, в грудном отделе, а в зоне компенсаторного гиперлордоза в поясничной области. Это связано с тем, что повышенная нагрузка на фасеточные суставы возникает при чрезмерном изгибе позвоночника кпереди. При сколиозе из-за бокового искривления позвоночного столба от перегрузки страдают фасеточные суставы с одной стороны, поэтому спондилоартроз носит распространенный односторонний характер.
Развитию спондилоартроза способствуют нарушения осанки, длительные статические перегрузки (например, при работе стоя в наклоне или сидя за компьютером), плоскостопие, избыточный вес и нарушения обмена веществ. Определенную роль в возникновении спондилоартроза играют занятия некоторыми видами спорта (например, тяжелой атлетикой), а также недостаточная физическая активность и слабо развитый мышечный корсет.
Патанатомия
Особенности статики позвоночного столба таковы, что самыми перегруженными в большинстве случаев оказываются нижняя часть поясницы и верхняя часть крестца. Поэтому на данном уровне одновременно часто выявляются остеохондроз, спондилоартроз, спондилолистез и другие патологии позвоночника. Чаще всего артроз дугоотростчатых суставов обнаруживается на уровне пятого поясничного – первого крестцового позвонков. Несколько реже страдает сегмент между четвертым и пятым поясничными позвонками.
Симптомы спондилоартроза
Основным симптомом заболевания является боль, которая возникает при движениях, наклонах и поворотах туловища и исчезает или уменьшается в покое. В отличие от боли при грыже диска или остеохондрозе болевой синдром при спондилоартрозе чаще носит локальный характер, не сопровождается иррадиацией в конечность, слабостью и онемением руки или ноги. При прогрессировании спондилоартроза к болям добавляется утренняя скованность, беспокоящая пациентов в течение 20 минут – 1 часа после начала движений.
Возникающие при спондилоартрозе подвывихи фасеточных суставов вызывают тупую локальную боль и дискомфорт в области пораженного сегмента. Эти проявления нарастают при длительном пребывании в одной позе, поэтому пациенты стараются часто менять положение тела. Подвывихи могут вправляться самостоятельно или при проведении мануальной терапии, восстановление положения суставных поверхностей нередко происходит со щелчком. На поздних стадиях спондилоартроза в зоне поражения формируются разрастания остеофитов, вызывающие компрессию нервных корешков и стеноз позвоночного канала. В подобных случаях появляются нехарактерные для спондилоартроза симптомы ишиалгии – иррадиирующие боли, сопровождающиеся слабостью и онемением конечности.
При осмотре пациентов, страдающих спондилоартрозом, выявляется некоторая скованность и ограничение движений в пораженном отделе. При глубокой пальпации определяется болезненность в проекции мелких суставов позвоночника. В ряде случаев отмечаются боли и напряжение в области экстравертебральных и паравертебральных мышц. Данные симптомы особенно ярко выражены в период обострения спондилоартроза.
Шейный спондилоартроз проявляется периодическими ноющими болями в шее, усиливающимися при движениях. По мере развития заболевания боли могут начать иррадиировать в затылочную область (обычно при поражении сегмента СI-CII, верхнюю конечность, область лопатки, межлопаточную область или надплечье. Разрастание остеофитов при шейном спондилоартрозе иногда сопровождается развитием корешкового синдрома и синдрома позвоночной артерии.
Для поясничного спондилоартроза характерны хронические рецидивирующие ноющие боли в поясничной области. Болевой синдром обычно сочетается с ощущением скованности, возникает после длительного пребывания в статической позе (например, сидя за компьютером или за рулем автомобиля) и при начале движений после состояния покоя. Иногда боль проходит после выполнения разминочных движений. При прогрессировании заболевания боль может начать иррадиировать в область бедра и ягодицу.
Частным случаем спондилоартроза является болезнь Келлгрена – полиостеоартроз с одновременным поражением дугоотростчатых и периферических суставов. В основе заболевания лежит генерализованная хондропатия. Отмечается наследственная предрасположенность, женщины страдают чаще мужчин. Отличительным признаком данного заболевания является раннее возникновение артрозов (до 40-50 лет) и поражение четырех или более групп суставов (стоп и кистей, тазобедренных, коленных, суставов поясничного и шейного отделов позвоночника).
При болезни Келлгрена развивается характерная дископатия – изменение межпозвонкового диска, сопровождающееся истончением фиброзного кольца, смещением пульпозного ядра к периферии и формированием протрузии или грыжи диска. Кроме того, у пациентов с болезнью Келлгрена выявляется плоскостопие, множественные тендиниты и тендопатии с поражением ахиллова сухожилия и сухожилий мышц вращательной манжеты плеча, а также стилоидит, трохантерит и эпикондилиты.
Диагностика
Диагноз спондилоартроз уточняют при помощи рентгенографии позвоночника, данных МРТ и КТ позвоночника. Для выявления воспалительного процесса в области дугоотростчатых суставов применяют радиоизотопное сканирование позвоночника. Для исключения синдрома позвоночной артерии при шейном спондилоартрозе используют МСКТ-ангиографию, МРТ сосудов и дуплексное сканирование артерий головы и шеи. В некоторых случаях выполняют диагностические блокады – значительное уменьшение или исчезновение болей после блокады смесью новокаина и стероидных гормонов свидетельствует о наличии спондилоартроза.

КТ поясничного отдела позвоночника. Деформирующий спондилоартроз. Умеренно выраженные дегенеративные изменения дугоотростчатых суставов
Лечение спондилоартроза
Лечение заболевания направлено на ликвидацию болевого синдрома, оптимизацию нагрузки на позвоночник и предотвращение дальнейшего прогрессирования болезни. При сильных болях назначают НПВП, при выраженных мышечных спазмах – миорелаксанты центрального действия. Используют местные противовоспалительные средства (мази, крема, гели). При упорном болевом синдроме проводят блокады фасетчатых суставов смесью анестетиков (новокаина или лидокаина) и глюкокортикоидных препаратов. Процедура осуществляется под контролем аппарата для КТ-флюороскопии или рентгенографии. Помимо лекарственных средств для устранения болевого синдрома при спондилоартрозе применяют фонофорез с гидрокортизоном, ионогальванизацию с лидокаином или новокаином, модулированные токи и магнитотерапию.
Вне обострения больным спондилоартрозом назначают ЛФК для уменьшения поясничного лордоза, коррекции положения таза и укрепления мышечного корсета позвоночника. Используют физиотерапию (амплипульс, диадинамические токи, ультразвук) и электростимуляцию. При наличии противопоказаний к ЛФК и при лечении больных пожилого возраста основной акцент делают на физиотерапевтические мероприятия, в ряде случаев для разгрузки позвоночника используют специальные корсеты. В последние годы при лечении пациентов всех возрастных категорий активно применяют хондропротекторы, замедляющие дегенерацию хрящевой ткани (глюкозаминсульфат и хондроитин сульфат).
При неэффективности консервативной терапии спондилоартроза осуществляют хирургические вмешательства, в ходе которых между остистыми отростками пораженных позвонков устанавливают специальный имплантат (спейсер, дистрактор), способствующий разгрузке дугоотростчатых суставов, натяжению задней и желтой продольных связок и задних отделов фиброзного кольца. Результатом операции становится устойчивое расширение межпозвонковых отверстий и позвоночного канала.
Источник


