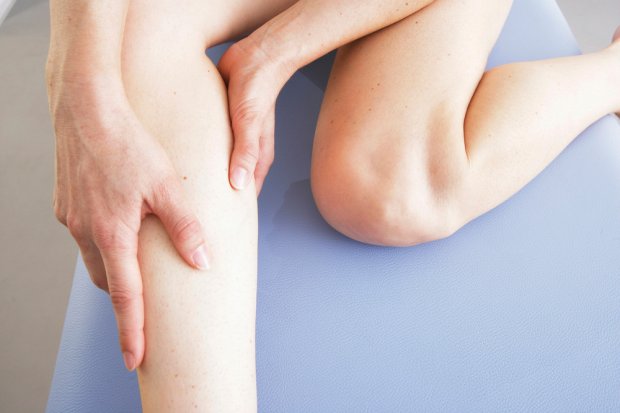
Нога болит покраснения горячая
Зуд, жжение, высыпания, покраснения на ногах или одной ноге может спровоцировать множество факторов, которые обусловлены сбоем в организме либо внешним воздействием. Кожный покров отражает состояние человека, работу внутренних органов и систем. Нередко кожные симптомы свидетельствуют о развитии серьезного заболевания – варикоз, сахарный диабет, тромбофлебит.
Покраснения ног выше или ниже колен: механические причины
В данную категорию входят безобидные причины, которые способны спровоцировать не только покраснения на ноге, но и вызывают зуд, жжение и др. дискомфорт.
Гиперемия кожи на ногах вызвана причинами:
- Материал одежды, который раздражает кожный покров. Например, штаны из жесткой ткани либо колготки, содержащие волокна, препятствующие проникновению воздуха;
- Болезненные покраснения на стопе вызывает неудобная обувь. Образуются мозоли, натоптыши. В этом случае наблюдается болевой синдром;
- Депиляция характеризуется высокой вероятностью травмирования целостности кожи, что приводит к тому, что кожа чешется и зудит;
- Укус насекомога. Сам укус приводит к развитию зуда. При расчесах человек травмирует кожу, не исключается присоединение бактериальной инфекции.
Чтобы избавиться от неприятного симптома, достаточно обратить внимание на эти причины, нивелировать их. Если дело в неудобной обуви или некачественной одежде, то зуд и гиперемия исчезают.
Заболевания, приводящие к покраснению ног
Если появилось раздражение на нижних конечностях, присутствует зуд, жжение и др. тревожные симптомы, то это может свидетельствовать об экземе, дерматите, аллергической реакции, чесотке, рожистом воспалении, сахарном диабете, аутоиммунной патологии и др. болезнях. Почему появились пятна на ногах, пациент может только предполагать. Истинную причину поможет установить доктор после лабораторных анализов и диагностики.
Важно: вероятность положительного результата при самостоятельном лечении низкая, а риск присоединения осложнений высокий.
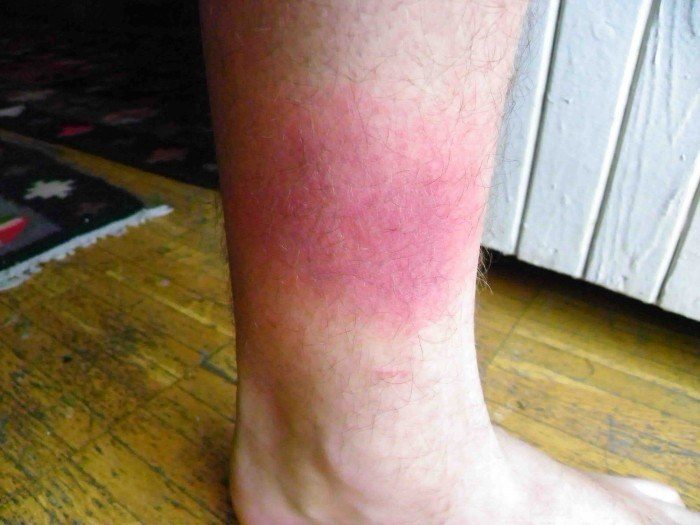
Рожистое воспаление
Инфекционная патология характеризуется воспалительными процессами в кожном покрове, возбудителем является стрептококк группы А; если появление красноты наблюдается осенью или летом, то, возможно это рожистое воспаление.
Патология чаще всего встречается у мужчин, которые работают в условиях, приводящих к загрязнению и охлаждению кожи – грузчики, военные, шахтеры и пр. Возбудитель проникает в организм через ранки, царапины. Но не всегда провоцирует патологическое состояние.
Причины покраснения ног:
- Хронические патологии кожного покрова (например, псориаз, нейродермит).
- Кожные заболевания вирусной природы (опоясывающий лишай, герпес).
- Низкий иммунный статус.
- Нарушение циркуляции крови в организме.
- Грибковые поражения кожи.
Заболевание характеризуется не только покраснением конечностей, но и признаками общей интоксикации организма – слабость, болезненные ощущения в мышцах, приступы тошноты, сонливость, снижение аппетита. В большинстве случаев рожистое воспаление проявляется в области голени. Среди осложнений выделяют образование гнойников, гангрену.
Микоз стоп
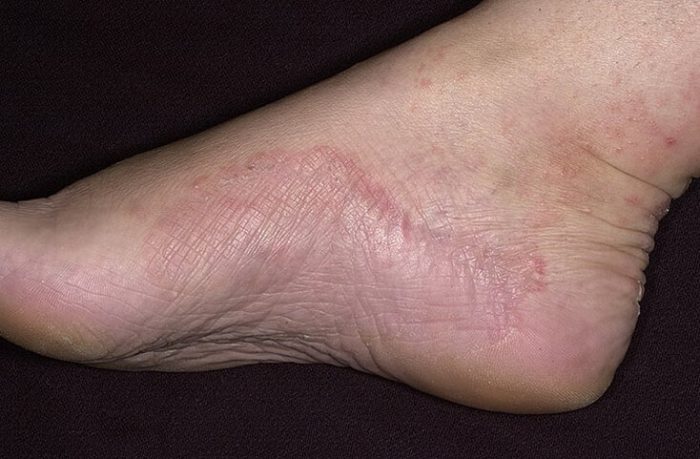
Микозом называют группу патологий, которые развиваются вследствие негативного воздействия патогенных грибков. Возбудителем является нитчатый гриб. Заражение происходит с больным человеком либо при взаимодействии с предметами, обсемененными грибками.
Клинические проявления:
- Сначала ступни шелушатся;
- Присутствует легкий зуд;
- Появляется сыпь между пальцами и по бокам стопы (редко);
- Образуются пузырьки, наполненные водянистым содержимым.
В пожилом возрасте на фоне слабой работы иммунной системы клиническая картина часто осложняется присоединением бактериальной инфекции.
Герпес на ногах
Появление красного пятна может говорить о герпесной инфекции. Патология провоцируется вирусом герпеса третьего типа. Инфицирование осуществляется от больного человека, являющегося источником вируса. Однако контакт с больным человеком не является 100% вероятностью герпетического поражения на ногах.
Вирус активизируется под воздействием пагубных факторов:
- Частые респираторные патологии.
- Неврозы, стрессы.
- Прием лекарственных препаратов, снижающих иммунитет.
- Хроническое переутомление.
После проникновения вируса на покрасневшей ноге (как на фото) наблюдается небольшая отечность. Пациент мучается от зуда и жжения. Дополнительно присоединяются симптомы как слабость, общее недомогание, может лихорадить.
Спустя небольшое время пораженная область покрывается маленькой сыпью с мутным содержимым. Пузырьки располагаются небольшими группками. Имеют свойство сливаться в массивные конгломераты. Когда пузырьки лопаются, выявляются мокнущие язвочки.
К сведению, если присутствует сухость в ротовой полости, ломота во всем теле – значит, произошла интоксикация организма продуктами жизнедеятельности, вирус стремительно размножается.
Аллергическая реакция: покраснения, зуд, отек
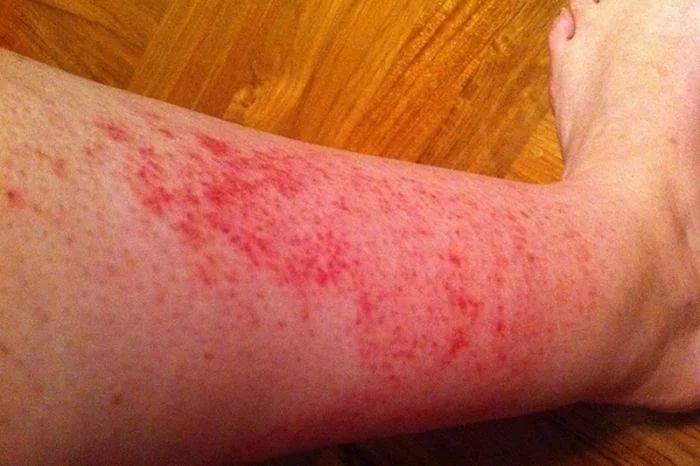
Покраснения на ногах могут быть аллергической реакцией. Возникает она по ряду причин, вследствие которых оказывается пагубное воздействие на организм человека. Основная причина – ухудшение работы иммунной системы.
Выделяют провоцирующие факторы:
- Раздражение рецепторов сосочков;
- Проникновение в организм аллергенов;
- Наследственность;
- Усиленная проницаемость сосудов.
Когда проявляется аллергия на нижних конечностях, в большинстве случаев этиология базируется на усиленной проницаемости кровеносных сосудов. Сосудистые стенки становятся слабыми, вследствие чего некоторые компоненты биологической жидкости проникают в пространство клеток.
Чем дольше длится контакт с возбудителем – аллергеном, тем сильнее и интенсивнее проявляется заболевание аллергической природы. При отсутствии своевременного лечения патология прогрессирует. Покраснения могут локализоваться на других участках тела – появляются пятна на подбородке, руках или на всем теле.
Симптомы аллергической реакции:
- Пятна и сыпь на ногах.
- Ступни шелушатся, болят.
- Сильный зуд.
- Жжение (иногда).
- Фаланги пальцев мягкие и красные.
При малой сопротивляемости организма, даже у здорового человека, не имеющего в анамнезе аллергию, могут возникнуть ее клинические проявления.
Сахарный диабет как причина красноты на ногах
Сахарный диабет предстает хроническим заболеванием, вследствие которого у пациентов наблюдается постоянно высокий сахар в крови. Хронически высокая глюкоза провоцирует множество осложнений. Одно из них – появление красных пятен на ногах. Гиперемия обусловлена повреждением строения кровеносных сосудов, которые истончились из-за высокого сахара в организме. Гиперемия возникает на стопе и голени, в большинстве случаев одновременно «страдают» обе ноги.
Если покраснения вызваны сахарным диабетом, то будут присутствовать другие симптомы:
- Утомляемость при физической активности;
- Болевой синдром в голенях различной интенсивности;
- Выпадение волос на ногах;
- Кровоподтеки под ногтевой пластиной;
- Изменение структуры ногтей: утолщение, деформация;
- Отечность.
Важно: «безобидные» покраснения при отсутствии своевременной терапии могут трансформироваться в открытые язвы с последующим некрозом тканей.
Причины покраснения на ногах у женщин и мужчин многочисленны и разнообразны. Они связаны не только с механическим воздействием – некачественная одежда, но и с серьезными системными заболеваниями. Игнорирование или самолечение – высокий риск осложнений.
Источник
Случается, в ноге появляется совершенно необъяснимая боль, нога опухла и покраснела. Многим людям знакомы подобные ощущения. Вероятно, проявилась просто сильная усталость либо осложнение варикоза, но не стоит пускать болезнь на самотёк.
Подобные симптомы могут быть вызваны серьезным прогрессирующим заболеванием. Ноги опухают, появляются красные пятна. К примеру, из-за подагры, артрита, тромбофлебита, рожистых воспалений, ишемии.
Патологии суставов
Подагра с артритом вызывают болезненность ступней и больших пальцев ног. Суставы слегка опухают и краснеют. Достаточно нажать на сустав пальцем, чувствуется боль.
Обращаться следует к ревматологу. Врач быстро и качественно установит диагноз, но, возможно, лечиться придется долго, годами. Результативность лечения оставляет желать лучшего. Особенно если возраст солидный либо понижен иммунитет.
При патологиях суставов рекомендуется делать эндопротезирование.
Когда наблюдается покраснение на ногах и появление болей, возможно, возник острый флебит. Когда поражены поверхностные вены, болит довольно сильно. Опухшее место возникает по ходу поражённых сосудов. Когда повреждены глубокие вены, болит нога после надавливания.
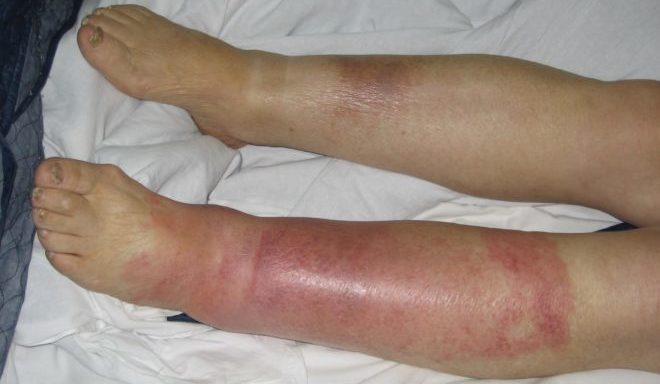
Тромбофлебит ног
Тромбофлебит обычно вызывает потепление кожи, краснеют области, находящиеся вблизи места поражения, нога слегка чешется в этом месте. Характерны появляющиеся уплотнения, зависящие от размера поражённых вен. Отечность отмечается ниже колена. Способна слегка подняться температура, быстро проходит.
Если наблюдаются подобные симптомы, требуется срочно обратиться к флебологу или ангиохирургу для проведения обследования.
Недостаточность кровоснабжения ног, защемление нервов
Случается, происходят боль и отек ниже колена. Возникает стойкое ощущение бегающих «мурашек», кожа зудит, пусть несильно. Подобное случается при защемлении позвонками нерва. Ноги болят попеременно.
За диагнозом с указанными симптомами обращайтесь к вертебрологу. Доктор подробно распишет план лечения.
Рожистые воспаления
Часто случается, что красные пятна покрывают ноги, конечности отекают и зудят. Налицо признаки инфекционного заболевания. Чаще рожистое воспаление выявляется у страдающих варикозом, обычно, при поздних стадиях, когда истончается кожа, ссадины и язвы появляются на ногах. Через повреждения легко проникает инфекция.
Не установленный своевременно диагноз, неначатое лечение способны привести к значительному увеличению отечности ниже колена, красные пятна увеличиваются, не говоря уже о возможных осложнениях: тромбофлебите, гнойниках, закупорке лимфососудов, приводящей к «слоновости». Лечение при заболевании назначит дерматолог. При осложнениях грозит стационар.
Рожистое воспаление
Покраснение ног
Отекшие, покрасневшие ноги – не редкость. Запустили отеки, не приняли меры, вовремя не обратились к врачу – получили результат. Красные пятна, появившиеся на коже, способны оказаться проявлением дерматита, экземы, тропической язвы. Болезненные ощущения и пятна вызывают и ожоги от солнечных лучей либо укус насекомого.
Если красные пятна появились на ногах, не затягивайте. Принимайте меры, обратитесь за советом к врачу.
Пальцы ног
Часто люди продолжительное время способны игнорировать опухший палец на ноге, если не слишком большой отек не доставляет дискомфорта. Замечается подобный факт, когда начинаются неудобства, палец уже раздуло либо боль стала невыносимой. Подобное случается от тесной неудобной обуви. Известно множество иных причин, вызывающих неприятность:
- лимфедема;
- инфекция;
- травмы;
- венозная недостаточность;
- аллергия;
- шип или заноза;
- посттравматическое заражение.
Немедленно обращайтесь к врачу, который, проведя грамотное обследование, назначит лечение. Избегая серьезных последствий, не стоит относиться к отекам пальцев, как к незначительной проблеме.
Вросший ноготь
Слишком часто из-за вросшего ногтя отекает палец, сопровождаясь ощутимой болью. Большой палец испытывает недомогание чаще остальных. Неважно, стала тесной обувь либо излишне потливы стопы, ушиблена ногтевая пластина или неудачный педикюр, либо стопа и пальцы поражены грибковым заболеваниям.
В результате наблюдается покраснение вокруг ногтя, возникает ощущение, будто палец не просто опух, его распирает изнутри, боль подобна ударам тока, отёк распространяется на фалангу. Не начатое вовремя лечение способно привести к гангрене, к операции по удалению фаланги пальца.
Если ноготь не доставляет особых проблем, возможно справиться дома. Попробуйте распарить стопу в содовом растворе, при помощи педикюрных щипчиков удалить вросший ноготь. Не забудьте обработать хорошенько рану спиртовой настойкой (к примеру, ромашки).
Травма
При всяком травматическом воздействии отекает палец ноги. Стоит ушибиться о твердый предмет стопой, первыми пострадают мизинец либо большой палец. Часто бывает сломана фаланга стопы либо у пальцев ноги возникает растяжение, травмированный палец опух и краснеет моментально, стопа нестерпимо болит, человек уже не в состоянии свободно двигаться, надеть обувь. Чаще прочих страдают от подобной напасти спортсмены, пожилые люди, у которых ткани костей хрупкие, дети и подростки с недоразвитой костной структурой.
При травме палец (стопу) следует зафиксировать, обязательно приложить холод, останавливая отек. Диагноз поставит травматолог либо хирург. Если врач установит перелом, накладывается гипс, если растянуты связки – обойдетесь тугой повязкой, разорваны связки – не избежать оперативного вмешательства.
Фиксация стопы после травмы
Воспаления
Всякое поражающее костную ткань воспаление способно стать причиной опухания пальца. К примеру, подагра или артрит. Не имеет значения стадия обострения у болезни.
Возникнуть способно неожиданно, прежде всего, в межсезонье. От состояния организма, организации лечения и реабилитации зависит продолжительность болезни. Зависимости от травм и ушибов нет.
Для определения истинной причины врачу придется проводить глубокие исследования, типа МРТ и КТ, сцинтиграфии скелетных костей, рентгенографии. Общими анализами не обойтись. По результатам исследований назначается лечение. К примеру, препараты против воспаления. Вне обострения придется делать электрофорез, принимать грязевые ванны. Физиопроцедуры послужат профилактическим средством.
Болезни позвоночника
Сколиоз и искривление позвоночника сильно нагружают ножки. Болят и опухают стопы, большой палец вовлекается в процесс и опухает. Понадобятся ортопедические стельки. Придется исключить обувь, слишком неудобную или тесную, особенно на высоких каблуках. Предстоит комплексное лечение с физкультурой, физиопроцедурами.
Отекшее колено
Разные повреждения колена сопровождаются появлением отечности. Область травмы опухает, сустав наполняется жидкостью, ощущаются боли и дискомфорт. На подобное образование влияют ушибы и прочие травмы, полученные при спортивных занятиях, при ходьбе и танцах, в повседневных делах. Первым делом требуется остановить воспаление, если оно стало следствием травмы.
Отекло колено
Поможет холодный компресс на несколько минут каждый час, полное прекращение тренировок и иных занятий, придание ноге фиксированного возвышенного положения, повыше, не ниже уровня тела. Отёк станет поменьше. Если боль создает дискомфорт, облегчит состояние диклофенак или ибупрофен, прочие противовоспалительные средства.
Если на колене легкая припухлость из-за легкой травмы, через несколько дней явление пройдет самостоятельно. Боль продержится подольше. Если:
- колено уже не выдерживает вес тела;
- болит сильно, не переставая, даже ночью, во время отдыха;
- невозможно ногу согнуть, при попытке слышен щелчок, появляется боль;
- колено деформировано;
- жар в теле, покрасневшее колено, на ощупь горячее либо опухло сильно;
- опухла коленная чашечка, онемела, возможно, после травмы покалывает;
- боль остается сильной, даже когда лечитесь на дому уже три дня.
В перечисленных случаях обязательно требуется обратиться к врачу. С коленом шутки плохи!
Отказываясь от медицинской помощи, человек рискует заполучить постоянную боль, дискомфорт, выкручивание суставов на погоду. Случается, пожизненно остается хромота, прочие неприятные последствия.
Опухшее колено может стать следствием неполадок внутри организма, возможно, при наличии воспалительного заболевания:
- артроз;
- подагра;
- артрит;
- лигаментит;
- остеопороз.
Либо совокупность нескольких заболеваний суставов.
Нарушение оказывается спровоцированным заболеванием организма, инфекционным либо не инфекционным, новообразованием в колене. Свою роль играет наследственность. В результате переохлаждения колено способно воспалиться и подвергнуться разрушительным процессам. Опухают колени вследствие аллергической реакции, вызванной, к примеру, укусом насекомого.
Если появились опухоль колена и боль, доверить лечение стоит профессионалу. Доктор укажет истинные причины происходящего, больной приступит к назначенному лечению.
Человеческим ножкам приходится носить вес всего тела, здоровье ног – отражение образа жизни. Не стоит объяснять болезненность, отек и покраснения у ног лишь возрастом, усталостью да аллергией. Берегите здоровье! Обращайтесь к врачам!
Источник
Ощущение жжения в ногах – это патологический симптом, который может указывать на различные заболевания и нарушения в организме. Причем далеко не всегда они связаны с нижними конечностями.
Содержание:
- Горят ноги: в чем причина?
- Аллергия, как причина жжения в ногах
- Варикозная болезнь
- Грибок ног
- Сахарный диабет
- Облитерирующий эндартериит
- Тромбофлебит
- Атеросклероз
- Подагра
- Вегето-сосудистая дистония
- Жар в ногах во время беременности
Горят ноги: в чем причина?
Ноги могут гореть по следующим причинам:
На нижние конечности оказывает воздействие аллерген.
У человека варикозное расширение вен, атеросклероз, тромбофлебит, ВСД, облитерирующий эндартериит, то есть заболевание вен нижних конечностей.
У человека дерматологические патологии: ноги инфицированы грибком или бактериями.
У человека плоскостопие.
У больного развивается сахарный диабет.
У больного подагра.
У человека периферическая нейропатия.
У человека дефицит витаминов группы В.
Женщина вынашивает ребенка.
Ноги могут гореть по причинам, которые не имеют взаимосвязи с патологическими состояниями, например, после их переутомления или перенапряжения.
Иногда чувство жжения в нижних конечностях возникает из-за того, что целый день человек провел в тесной неудобной обуви. Вены были сужены, а вечером произошло их расширение. Это приводит к резкому приливу крови к ногам, что может спровоцировать ощущение жжения.
Ступни могут гореть из физического или эмоционального перенапряжения, но случается подобная ситуация редко.
Если есть подозрение, что чувство жжения в ногах не связано с болезнью, то можно попытаться избавиться от него следующими способами:
Принять контрастный душ или ножные ванны. Для этого нижние конечности сперва обливают теплой, а затем прохладной водой. Не следует делать воду очень горячей или очень холодной. Человек должен чувствовать себя комфортно. Время проведения процедуры должна составлять около 20 минут. После ее завершения рекомендуется нанести на ноги увлажняющий крем с ментолом.
Можно поднять ноги над головой и полежать в такой позе 10 минут.
Нанести на ноги увлажняющий крем, начиная от кончиков пальцев и вверх по ходу ноги.
Можно сделать ванночки с отварами лечебных трав. Для их приготовления может быть использована ромашка, календула, хмель, полынь, липовый цвет. Для этого в литре кипятка заваривают 2 столовых ложки травы и выдерживают в нем ноги на протяжении 20 минут.
Для устранения чувства жара в ногах можно выполнить несколько несложных упражнений, например, сгибания и разгибания пальцев ног. Можно покрутить ступни по часовой стрелке и против нее. Эти мероприятия позволят нормализовать кровообращение и избавиться от чувства жжения.
Можно пальцами помять ступню, либо использовать для этой цели специальный массажер. Хорошо для массажа ступней использовать горох, небольшие камни, гречку или гальку.
Аллергия, как причина жжения в ногах
Если с кожей человека соприкасаются материалы или вещества, которые ему чужеродны, то они способны спровоцировать развитие аллергии. Так, чувство жжения в нижних конечностях может быть их реакций на обувь или стельки, имеющие некачественный состав. В этом случае неприятные ощущения чаще всего развиваются в вечернее время, могут дополняться кожным зудом и покраснением.
Иногда аллергия бывает спровоцирована чулочно-носочными изделиями, косметическими средствами (автозагаром, лосьонами, средствами для депиляции). Причем не всегда косметика отличается низким качеством, иногда у нее просто истекает срок годности.
Чтобы избавиться от проблемы нужно устранить источник аллергии. Если зуд и жжение достаточно интенсивное, то потребуется нанесение антигистаминных мазей и кремов, например, Элоком, Лоридел, Адвантан.
Подробнее: Причины и симптомы аллергии
Варикозная болезнь
При варикозной болезни вены удлиняются и расширяются. Причем пострадать могут любые сосуды, которые есть в организме человека, но поражает варикоз преимущественно вены нижних конечностей.
Причины, которые могут спровоцировать заболевание:
Наследственная предрасположенность.
Ожирение.
Особенности профессиональной деятельности, которые вынуждают человека долгое время находиться в статическом положении.
Травмы нижних конечностей.
Прием гормональных лекарственных средств.
Симптомы варикоза вен:
Отеки ног.
Тяжесть в ногах.
Ощущение жжения в ногах в вечернее время и по ночам.
Появление на ногах отпечатков от носков.
После сна тяжесть в ногах проходит.
Судороги мышц нижних конечностей.
Выбухание вен на ногах.
Терапия варикозной болезни может быть консервативной, в тяжелых случаях требуется помощь хирурга. Во-первых, нужно устранить все причины, которые могли бы спровоцировать варикоз, то есть, не поднимать тяжести, не стоять и не сидеть на протяжении целого дня и пр. Во-вторых, необходимо начать борьбу с лишним весом и перейти на правильное питание. В рационе должны присутствовать свежие фрукты и овощи, а соленые и острые блюда из него убирают. Запоры – это фактор риска, который усугубляет течение болезни, поэтому их нужно пролечивать.
Пациентам с варикозным расширением вен может быть показано ношение компрессионного белья. Это могут быть гольфы, колготы или чулки. Некоторым больным необходимо использовать их только вовремя физических нагрузок, а некоторым – на протяжении всего времени.
Обязательно нужно выполнять лечебные гимнастические комплексы, можно ходить на лыжах, ездить на велосипеде.
Лекарственная коррекция предполагает прием венотоников: Венитан, Антистакс, Флебодия, Детралекс. Для местного нанесения применяют мази Фастум Гель, Лиотон. Обязательно дополняют лечение приемом витаминов и микроэлементов.
Возможно проведение склеротерапии при которой в вену вводят препараты, закупоривающие ее просвет. Со временем сосуд зарастает здоровой тканью. Этот метод помогает решить проблему только на ранней стадии развития болезни.
Лазерное лечение предполагает разрушение измененных вен с помощью лазерного луча. Этот метод применяют в том случае, когда вена в диаметре не расширилась более чем на 10 мм.
Если ни один из перечисленных методов не позволяет решить проблему, то необходимо хирургическое вмешательство. При этом пациенту перевязывают и удаляют больные вены. Широкое распространение приобрел эндоскопический метод удаления вен, который отличается малой травматичностью.
Подробнее: Варикоз — причины, симптомы и осложнения
Грибок ног
Причиной жжения в ногах часто является грибковая инфекция. Заражение может произойти где угодно: в бассейне, в сауне, в бане. Грибков существует огромное множество, но симптомы болезни практически всегда едины.
Сперва инфекция поражает кожу между пальцами ног, она начинает шелушиться, краснеет и чешется. По мере прогрессирования болезни зуд усиливается, появляются трещины на ногах, кожа становится уплотненной. Возможно поражение ногтевой пластины. Она желтеет и начинает крошиться.
Чувство жжения в ногах может возникнуть еще до того, как у человека появятся первые симптомы инфекции. Многие пациенты указывают на то, что ноги сильно горят и зудят. Иногда инфекция протекает скрыто. У человека могут уплотниться ногти, а на пятках образуются трещины. Микотическая инфекция обнаруживается только в ходе обследования.
Лечение грибкового поражения ног должно быть комплексным:
Необходимо дезинфицировать все предметы и вещи, которые могут сохранять на себе споры микроорганизма. Это касается носков, стелек, обуви, полотенец, ножниц, пилочек и пр. Для обеззараживания используется формалин концентрацией 25%. Обязательно нужно продезинфицировать ванную комнату.
Для местного нанесения используют крема и мази, а также противогрибковые растворы, например, Ламизил, Низорал и пр. Они могут помочь в том случае, когда инфекция только начала развиваться.
При тяжелом течении болезни показан системный прием лекарственных средств. Это могут такие таблетки, как: Итраконазол, Нистатин, Ламизил, Флуконазол и пр.
Чтобы не допустить заражения нужно соблюдать правила личной гигиены, следить за чистотой обуви. Не стоит ходить босиком в общественных местах. Обязательно нужно поддерживать в норме иммунитет, а также вести здоровый образ жизни.
Подробнее: Грибок стопы — симптомы и лечение
Сахарный диабет
Сахарный диабет характеризуется снижением выработки инсулина в организме, либо его полным отсутствием в крови. Параллельно растет уровень глюкозы. От ее избытка в первую очередь страдают капилляры, что становится причиной жжения в ногах. У больного развивается такой симптом, как диабетическая стопа.
Человек начинает испытывать боль в нижних конечностях, которая усиливается при длительных физических нагрузках. Боль колющая или ноющая, может выражаться чувством жжения пальцев ног или пяток. Постепенно она усиливается и начинает беспокоить человека даже когда он отдыхает. Нижние конечности становятся бледными, а пальцы ног синеют. Запущенная форма болезни приводит к отмиранию их тканей и изъязвления кожи ног.
Чтобы не допустить развития осложнений сахарного диабета, необходимо постоянно поддерживать уровень глюкозы в крови. Для этой цели могут быть использованы инъекции инсулина или сахаросжигающие таблетки, например, Метформин, Манинил, Амарил. Нижние конечности нуждаются в правильном уходе, что позволяет не допустить формирования гнойных язв и ран.
Людям, которые не могут найти причину жжения в ногах рекомендуется сдать кровь на определение в ней уровня глюкозы.
Подробнее: Причины, признаки и симптомы сахарного диабета
Облитерирующий эндартериит
Ноги могут гореть при облитерирующем эндартериите. Это заболевание характеризуется поражением артерий нижних конечностей инфекционными агентами.
Главным симптомом болезни является перемежающаяся хромота. При этом через небольшие промежутки времени (при ходьбе) у человека будет сводить ноги сильными судорогами. Люди жалуются на то, что в этот период ноги как будто горят. После отдыха это чувство проходит, но стоит больному пройти несколько десятков шагов, как дискомфорт и боль возвращаются. Кроме того, нижние конечности отекают, становятся тяжелыми, на них могут формироваться язвы.
Лечение призвано привести в норму кровоток и укрепить сосудистую стенку. С этой целью пациентам назначают препараты, снимающие спазм с артерий. Необходимо принимать антикоагулянты, разжижающие кровь. Пациентам назначают витаминные комплексы, антигистаминные препараты. Эффективны такие физиотерапевтические методы лечения, как баротерапия и диадинамические токи. Если консервативное лечение не позволяет добиться желаемого результата, то больного направляют на операцию.
Когда пораженная артерия не превышает в длину 15 см, то ее удаляют. Если сосуд больше, то необходима операция по замене артерии на искусственный протез. Как вариант, может проведено шунтирование сосудов.
Тромбофлебит
Тромбофлебит характеризуется воспалением сосудистой стенки, из-за чего на ней оседают тромбы. Тромб представляет собой сгусток крови. Чаще всего от тромбофлебита страдают вены нижних конечностей. Они болят, становятся горячими на ощупь, краснеют.
К развитию болезни могут приводить следующие причины:
Инфекции, поражающие внутренние органы.
Медленный кровоток, повышенная свертываемость крови.
Раковые опухоли.
Травмы сосудов.
Период вынашивания ребенка и роды.
Перенесенные операции.
Аллергические реакции организма.
Начало болезни сопровождается возникновением боли в ногах. Кожа краснеет по ходу воспаленной вены, начинает гореть. Повышается общая температура тела, а пораженная нога отекает. Затем на ней начинает проступать уплотнение – это и будет тромб.
Основные направления лечения:
Больному нужно как можно больше двигаться. Постельный режим противопоказан.
Для того, чтобы устранить жар в ногах, необходимо приложить к ним холод. Это позволит уменьшить боль.
Для лечения применяют такие препараты, как: Троксевазин, Троксерутин, Рутозид (производные рутина). Для укрепления сосудистой стенки назначают Эскузан, для уменьшения симптомов воспаления – Диклофенак или Кетопрофен. В комплексной схеме терапии могут быть использованы препараты, направленные на разжижение крови, среди которых: Трентал, Гепарин, Реополиглюкин.
Оперативное вмешательство сводится к удалению вен, подвергшихся воспалению и расширению.
Подробнее: Тромбофлебит глубоких вен нижних конечностей
Атеросклероз
Атеросклероз вен нижних конечностей (ишемия ног) характеризуется формированием тромбов в просвете сосуда. Этот сгусток становится препятствием для нормального кровоснабжения ног, в результате чего они начинают страдать от кислородного голодания. Чаще всего болезнь манифестирует у людей старше 40 лет. Подавляющая часть заболевших – мужчины.
Спровоцировать развитие атеросклероза могут следующие факторы риска:
Гиподинамия.
Избыточный вес.
Предрасположенность к болезни, полученная на генетическом уровне.
Курение.
Стрессы.
Сахарный диабет.
Гипертония.
У больного развивается перемежающаяся хромота. При этом судороги могут поражать как ягодичные мышцы, так и икроножные. В ночное время человек испытывает чувство жара в ступнях и в пальцах ног. Если опустить их вниз, то дискомфорт проходит.
Рекомендации по лечению:
Отказ от курения.
Соблюдение диеты.
Повышение физической активности. Больному нужно как минимум 40 минут в день ходить пешком.
Лечение сахарного диабета и гипертонии, которые часто становятся причиной атеросклероза.
Разжижение крови с помощью приема Аспирина или Пентоксифиллина.
Если консервативное лечение не помогает, то больному показана операция. Это может быть лечение с помощью лазера или выполнение баллонной пластики. Иногда пораженный сосуд нужно удалить.
В ряде случаев пациенту выполняют поясничную симпатэктомию, которая сводится к пересечению нервных волокон, располагающихся в поясничной области. Такая манипуляция позволит избежать спазмирования сосудов ног и привесит в норму кровоток. Процедура не является основным направлением в лечении атеросклероза нижних конечностей.
Подробнее: Атеросклероз – причины, симптомы и современные методы лечения
Подагра
Подагра имеет хроническое течение и развивается у людей, страдающих от нарушения в обменных процессах. Болезнь сопровождается повышением в крови уровня мочевой кислоты. Ее кристаллы будут откладываться в различных органах и тканях, что приводит к развитию симптомов болезни.
Спровоцировать подагру могут следующие причины:
Наследственная предрасположенность к болезни.
Высокое артериальное давление.
Нарушение липидного обмена в организме.
Преобладание в рационе красного мяса, шоколада, какао, кофе, чая, бобовых. Опасно пить спиртные напитки.
Заболевания почек, сопровождающиеся нарушением мочеиспускания.
При подагре страдают суставы. Дебютирует болезнь с того, что у человека возникает сильная боль и жжение в большом пальце ноги. Он краснеет и отекает, боль становится нестерпимой, возникает в ночное время. В это период возможно общее повышение температуры тела.
Лечение приступа подагры:
Ногу нужно положить на небольшое возвышение и не тревожить ее.
Нужно принять любой обезболивающий препарат, кроме Аспирина.
Обязательно следует соблюдать питьевой режим. Поступление в организм жидкости позволит быстрее устранить боль и справиться с приступом.
На пораженный сустав можно приложить сухой холод.
Во время приступа из меню исключают мясо, рыбу, пряности, какао, кофе, чай, алкогольные напитки.
Уменьшить воспаление помогают такие препараты, как: Индометацин, Напроксен, Фенопрофен и пр.
Подробнее: Причины, симптомы и лечение подагры на ногах
Вегето-сосудистая дистония
При вегето-сосудистой дистонии наблюдаются нарушения в работе нервной системы. Спровоцировать их могут следующие факторы:
Стрессы и переутомление.
Перенесенные вирусные заболевания.
Воздействие радиации на организм, в том числе, инсоляция.
Частый прием спиртных напитков и курение.
Употребление крепкого чая и кофе.
Гормональная перестройка в организме.
Наследственная предрасположенность к развитию заболевания.
Черепно-мозговые травмы.
Аллергические реакции организма