Ноги болят и черные
Потемнение кожных тканей нижних конечностей – отдельная проблема, обусловленная влиянием разных факторов.
Основным ответом на вопрос, почему чернеют ноги ниже колен, является нарушение кровотока в венах. С такой проблемой часто сталкиваются люди, страдающие варикозным расширением вен или хронической формой венозной недостаточности.
В некоторых случаях изменение цвета ног становится следствием нарушения процесса артериального кровотока. Пытаться отбелить кожу самостоятельными усилиями не стоит, ведь ухудшение состояния кожных покровов может указывать на серьезные проблемы со здоровьем.
Причины почернения кожи ног
Если чернеет кожа на ногах, это может быть связано с поражением периферических сосудов. Данное отклонение сопутствует сахарному диабету, негативно влияющему на кровоток. Нарушение процесса поставки крови к органам ведет к увеличению времени, требующегося на заживление ранок и язв.
В свою очередь, поражение периферических сосудов связано с нарушением круга кровообращения, проходящего вдали от сердца через кровеносные сосуды. Если к диабету присоединяется инфекция, сложности ее выведения из организма кроются именно в плохом кровотоке. Черные ноги в этом случае могут сигнализировать о развитии гангрены – омертвении тканей вследствие нарушения кровотока.
Когда чернеют ноги ниже колен, следует задуматься о возможном развитии варикоза.
При поступлении к ногам кровь должна преодолевать силу тяжести и подниматься вверх. Для выполнения этой миссии природа предусмотрела венозные клапаны, которые пропускают биологическую жидкость только в одном направлении. Каждый удар сердца продвигает кровь по сосудам вверх, но при наступлении кратковременных пауз между сокращениями органа венозные клапаны не допускают обратного кровотока.

При патологическом расширении вен достаточного смыкания клапанов не происходит, и между сердечной стенкой и клапаном образуется просвет. Этот дефект нарушает нормальную циркуляцию крови и вызывает расширение вен.
Какие же факторы запускают столь неблагоприятный процесс? Специалисты выделяют несколько моментов:
- лишний вес;
- малоподвижный образ жизни;
- работа, связанная с ношением тяжестей;
- хождение в неудобной обуви на высоких каблуках;
- генетическая предрасположенность;
- работа на производстве, требующем длительного пребывания в одном положении.
Наличие одного или нескольких факторов причисляет человека к группе риска, а плохая наследственность лишь ускоряет процесс развития патологии. Если в семье имеются случаи варикозного расширения вен, желательно подстраховаться и получить консультацию у флеболога (специалиста по венам) или хирурга.
Видео:
Обморожение и гангрена как причины почернения ног
Если чернеет палец на ноге, это не всегда говорит о заболевании.

В зимний период искажение цвета кожи конечностей может указывать на обморожение. Сначала пострадавшая от холода кожа белеет и теряет чувствительность. Попытки обогрева проблемного участка приводят к болезненности и изменению цвета ткани на сине-багровую поверхность.
При сильном обморожении развивается отечность, которая распространяется за пределы пораженной зоны. На коже образуются пузыри, а ее цвет искажается. Покровы могут приобретать темно-красный или синюшный окрас, вплоть до черного.
Гангрена как результат переохлаждения ног или последствие сахарного диабета заявляет о себе почернением большого пальца и рядом патологических признаков:
- покраснение и отечность стопы;
- боли в пальцах;
- жжение подошв;
- боль в икрах при ходьбе;
- замерзание конечностей в теплых условиях.
Чтобы не допустить развития гангрены, специалисты рекомендуют пропить в течение месяца Аспирин (дважды в день по пол таблетки). В профилактических целях следует носить просторную обувь. В конце дня полезно споласкивать ноги холодной водой и растирать их махровым полотенцем докрасна.
В ежедневном рационе следует ограничить потребление животных жиров. Обогащенные холестерином, они откладываются в сосудах и ухудшают кровообращение. Также не рекомендуется увлекаться солеными и острыми блюдами и злоупотреблять курением и алкоголем.
С проблемой потемнения ног следует обращаться к дерматологу или терапевту. Пациенты, страдающие сахарным диабетом, должны консультироваться у эндокринолога. С признаками варикозного расширения вен рекомендуется идти к сосудистому хирургу.
Отечность и чернота ног
Когда ноги отекают и чернеют, подобные отклонения можно рассматривать как травмы конечностей. При повреждении мягких тканей, участвующих в лимфо- или кровотоке нижних конечностей, у человека может наблюдаться хроническая отечность на пострадавшей ноге. В тоже время сами травмы и способы их лечения повышают риски развития венозной недостаточности и тромбирования глубоких вен.
Отечность ног в их нижней части способна возникать вследствие разных причин. Самой безобидной из них является усталость, наиболее опасной – сердечная недостаточность. Признаками патологии является:
- симметричное расположение отеков;
- разрастание очагов в размерах;
- распространение на бедра.
При болезнях щитовидной железы к проблемам с ногами присоединяются нарушения деятельности ЖКТ, отечность языка и сонливость. О проблемах в работе почек сигнализирует отечность обеих конечностей (с тыльной стороны стопы), изменение цвета мочи и появление темных кругов под глазами.
Что же делать, если чернеет нога? Самостоятельно решить проблему можно путем повышения физической активности и посещения бани (в условиях повышенных температур сосуды придут в норму). Из лекарственных средств показаны препараты, укрепляющие стенки сосудов и предотвращающие тромбирование.
Видео: как снять отеки ног с помощью комплекса упражнений.
P.S. Самолечением лучше не заниматься. Иначе упущенная возможность своевременного выявления причин, почему чернеет сама кожа и участки между пальцами ног, может привести к обострению процесса и усложнить его терапию.
Источник
Почернение ног ниже колен — опасный признак, свидетельствующий о сосудистых проблемах. Важно обратиться к врачу при первых же проявлениях, чтобы не допустить развития болезни, которая может привести к потере конечности.
Причины почернения ног
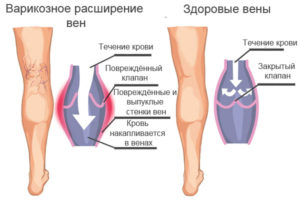
Проблемы с сосудами приводят к почернению ног
Сосудистые нарушения со временем прогрессируют и приводят к тому, что колени, голени, стопы и пальцы начинают чернеть. Отклонение проявляется при неправильном кровотоке из-за сахарного диабета и других патологий. Ранки заживают дольше, кожа покрывается язвами, в результате появляются признаки почернения. Поражаются периферические сосуды. Если к основной патологии добавляется инфекция, положение усугубляется: может развиться гангрена, которая представляет собой омертвение тканей.
К нарушению кровообращения приводят следующие факторы:
- любая степень ожирения;
- недостаток двигательной деятельности;
- тяжелая или неудобная обувь;
- генетические нарушения;
- вынужденное длительное пребывание в неудобной позе.
Развитие патологического процесса происходит по-разному, осложнения порой проявляются через долгое время. При первоначальных признаках нарушения сосудов или варикозного расширения вен рекомендуется обратиться к флебологу для консультации.
Обморожение, гангрена, отек
Гангрена может привести к некрозу
В холодное время года почернение кожи ноги может указывать на обморожение. Изначально участок тела белеет и перестает проявлять чувствительность. Если тепло не помогает, рекомендуется обратиться к врачу. В противном случае кровоток нарушится и конечности почернеют.
Если чернеют ноги ниже колен, затрагивая стопу и пальцы ног, симптом указывает на гангрену. К этому приводят нарушения кровообращения тканей, поражения кожи грибкового и бактериального характера.
Гангрена развивается из-за переохлаждения ног или сахарного диабета. Патология проявляется следующими признаками:
- почернение большого пальца;
- отечность ноги;
- ярко выраженный болевой синдром;
- жжение;
- боль в икрах во время ходьбы;
- замерзание ног в тепле.
Лечение включает прием аспирина дважды в день по половине таблетки в течение месяца. В целях профилактики рекомендуется носить просторную обувь. В конце дня полезно разминаться — упражнения назначает специалист.
На последних стадиях патологии консервативное лечение невозможно, конечность придется ампутировать. Болезнь приводит к обширному некрозу и гнойным выделениям, поэтому лечение заключается в оперативном вмешательстве с целью удаления мертвых клеток и дальнейшим приемом антибиотиков.
Травматическое повреждение мягких тканей нарушает отток лимфы и крови, появляется отечность, цвет ноги меняется. Травмы и неправильное их лечение приводят к проблемам с венами, образованию тромбов.
Изначально рекомендуется обратиться к травматологу. Если нет осложнений, потребуется постепенное увеличение физической активности и посещение парилки, так как основная задача — нормализация оттока крови и лимфы. Назначается медикаментозный курс для укрепления стенок сосудов и профилактики тромбов.
Профилактика

Регулярное посещение бани помогает привести сосуды в норму
Пациенты с сахарным диабетом при потемнении ног проходят консультацию у эндокринолога. С признаками варикозного расширения вен обращаются к сосудистому хирургу. Самостоятельная попытка справиться с прогрессирующей проблемой противопоказана.
Для улучшения состояния сосудов и нормализации кровообращения показана диета, так как вредный холестерин приводит к обострению сосудистых нарушений.
Рекомендуется позаботиться о профилактике:
- начните регулярно заниматься спортом;
- посещайте баню, если позволяет состояние здоровья;
- носите удобную обувь;
- пейте витамины для укрепления сосудов и вен.
Почернение ног – это явное предупреждение, игнорировать симптом нельзя. На начальной стадии возможно консервативное лечение, поэтому важно не пропустить этот период.
Источник
Дмитрий
, Курск
1116 просмотров
11 сентября 2019
День добрый!
Ну, собственно весь вопрос в теме. Голень и стопа сверху (на фото видно) вот так вот потемнели. Уже довольно давно. Дискомфорта нет. Но как будто становятся темнее. Вопрос: чем может быть вызвано. И к какому специалисту (какой категории) попробовать обратится, чтобы наверняка?
Хронические болезни: Хронических заболеваний нет.
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Гастроэнтеролог, Терапевт, Кардиолог

Кардиолог, Терапевт, Педиатр
Здравствуйте! Пока нет фото

Кардиолог, Терапевт, Педиатр
Уздг сосудов ног делали? Что в оак?

Стоматолог, Терапевт, Хирург
Здравствуйте . Приложите фото

Кардиолог, Терапевт, Педиатр
Это отложения продуктов распада протпотевших через сосудистую стенку эритроцитов — гемосидероз кожи

Гастроэнтеролог, Терапевт, Кардиолог
Курите? Сколько Вам лет? На последнем фото видна сеть подкожных вен. Можно самостоятельно пройти УЗДГ сосудов нижних конечностей,слать общий анализ крови,кровь на гемостазиограмму и обратиться с результатами к сосудистому хирургу. Похоже на венозную недостаточность и трофические изменения кожи при ней.

Кардиолог, Терапевт, Педиатр
Это бывает при воспалении стенок сосудов. Надо сделать ревмопробы, оак,уздг сосудов ног

Стоматолог, Терапевт, Хирург
Нужно сделать УЗДГ конечностей

Кардиолог, Терапевт, Педиатр
Подробное описание болезни Шамберга тут
https://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/schamberg-disease
Дмитрий, 11 сентября
Клиент
Маргуба, день добрый! Правильно ли я понимаю, что это всё нужно делать через терапевта? Он уже направляет на анализы и уздг? В общем кто в итоге назначает лечение?

Педиатр, Аллерголог-Иммунолог, Терапевт
Здравствуйте сделайте УЗИ сосудов нижних конечностей
Сдайте соскоб на грибок

Кардиолог, Терапевт, Педиатр
Тераапевт может Вас направить на анализы, но лечение у сосудистого хирурга и дерматолога( в основном)
Возможно, понадобится и осмотр ревматолога .

Гомеопат, Терапевт
Возможно реакция на солнце.

Гастроэнтеролог, Терапевт, Диетолог
Добрый день. УЗИ сосудов нижних конечностей, общий анализ крови, кровь на свертываемость (коагулограмма), биохимия крови. Показаться очно дерматологу и сосудистому хирургу (или флебологу).

Инфекционист, Терапевт, Кардиолог
Здравствуйте обратитесь к терапевту он направит на исследования

Гастроэнтеролог, Терапевт
Здравствуйте! Если ничего не беспокоит, активно лечиться ничем не надо. Обратитесь в плановом порядке к терапевту поликлиники, врач направит на консультацию к хирургу и назначит клинический минимум необходимых обследований. Здоровья Вам и удачи!
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 1
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Хроническая венозная недостаточность – патологическое состояние, обусловленное нарушением венозного оттока, проявляющееся характерными симптомами (отек, кожные изменения и трофические язвы).
Распространенность хронической венозной недостаточности
По данным различных эпидемиологических исследований та или иная форма ХВН выявляется у женщин от 1% до 40% и у мужчин от 1% до 17% общей популяции. Частота встречаемости кожных изменений при ХВН в развитых странах варьирует от 3% до 13%, а активных и заживших венозных трофических язв от 1% до 2,7%. Пик заболеваемости у женщин приходится в возрасте 40-49 лет и мужчин в возрасте 70-79 лет.
Причины и патофизиология ХВН
В организме человека вены являются частью системы кровообращения — они обеспечивают возврат крови к сердцу. Особое строение венозной стенки, наличие клапанного аппарата, работа мышц ног, диафрагмы, сердца определяет сложный и «умный» механизм венозного возврата. Всему организму приходится совершать работу по подъему крови против силы гравитации до уровня сердца.
Ключевое звено хронической венозной недостаточности – нарушение венозного оттока и повышение внутривенозного давления в системах поверхностных и глубоких вен. Среди основных причин ХВН выделяют:
Варикозная болезнь – врожденная слабость венозной стенки и нарушение работы венозных клапанов приводят к расширению поверхностных вен и хроническому повышению внутривенозного давления. Травмы или поверхностный тромбофлебит могут также привести к недостаточности клапанов вен.
Посттромботическая болезнь (посттромбофлебетическая болезнь, ПТФС, ПТФБ) – нарушение основного оттока венозной крови вследствие тромбоза глубоких вен. При этом происходит уменьшение просвета сосуда (в крайнем случае полное закрытие венозной магистрали) и/или разрушение клапанов глубоких вен.
Проявления ХВН
Эдема (отек) – это скопление жидкости в мягких тканях из-за нарушения венозного оттока. Выраженность отека может значительно варьировать. Характерным симптомом эдемы является оставшаяся вмятина на коже после надавливания пальцем.
Фото 1. Отек левой голени на фоне посттромботической болезни левой нижней конечности.
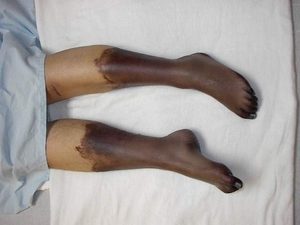
Гиперпигментация – потемнение кожи ног, как правило, коричневого оттенка вследствие хронического повышенного давления внутри вен. Характерная локализация — нижняя треть голени, но возможно распространение на другие сегменты голени и на стопу.
Фото 2. Гиперпигментация по внутренней поверхности нижней трети левой голени.
Венозная экзема (застойный дерматит) — покраснение и шелушение кожи нижних конечностей. В тяжелой форме кожа голени иссушается, ощущается интенсивный зуд, а расчесы способствуют присоединению вторичной инфекции.
Фото 3. Хроническая венозная недостаточность вследствие длительно существующей варикозной болезни. В нижней трети левой голени участки покраснения и шелушения кожи с размытыми границами.
Липодерматосклероз – фиброзное перерождение кожи и подкожной жировой клетчатки. Ткани теряют свою эластичность и подвижность. Крайняя форма липодерматосклероза – белая атрофия кожи, которая расценивается как предъязвенное состояние.
Фото 4. Белая атрофия кожи. На фоне гиперпигментации участки кожи белого цвета округлой формы.
Венозная трофическая язва — дефект кожи и подлежащих тканей, возникающий вследствие нарушения венозного оттока. Чаще всего проявляется по внутренней поверхности нижней трети голени. Фото 5.
Фото 5. Венозная трофическая язва у внутренней лодыжки правой голени.
Инфекционные осложнения: на фоне хронической венозной недостаточности кожа теряет барьерную функцию, что влечет за собой повышенный риск наслоения инфекционных заболеваний кожи вплоть до тяжелых микст дерматитов.
Фото 6. Хроническая язвенная пиодермия на фоне хронической венозной недостаточности.
Прогноз при ХВН
ХВН может стать причиной инвалидности. Без коррекции основных причин, венозная недостаточность неумолимо прогрессирует. При этом субъективные симптомы обычно ухудшаются с течением времени.
Незаживающая и постоянно рецидивирующая трофическая венозная язва – одно из самых негативных состояний, с которым сталкиваются многие больные. Риск такого состояния увеличивается при наличии тяжелых форм липодерматосклероза и после 2 лет с момента первого эпизода образования язвы.
Гиперпигментация и липодерматосклероз – необратимые состояния. Однако обоснованные комплексные лечебные мероприятия способны значительно замедлить изменения мягких тканей.
Диагностика хронической венозной недостаточности
Успешность будущего лечения зависит от правильного и точного диагноза. Множество проявлений ХВН, наличие нескольких возможных причин развития заболевания диктует необходимость дополнять врачебный осмотр, что называется, «вооруженным глазом».
Основной метод диагностики заболеваний вен — ультразвуковое дуплексное сканирование (УЗДС), которое позволяет определить локализацию поражённых вен и характер нарушения венозного кровотока. Однако это субъективный метод, и в современной флебологии стало правилом — умение лечащего врача самому выполнять УЗДС.
Дополнительные методы исследования применяются редко, но в некоторых случаях могут существенно повлиять на тактику лечения. К ним относятся рентгенконтрастная флебография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ).
Хирургическое лечение ХВН
Оперативное лечение направлено на устранение основного звена заболевания – нарушение венозного оттока соответственно причине приведшей к ХВН.
Хирургическое лечение варикозного расширения поверхностных вен:
- Классические открытые оперативные вмешательства на поверхностных венах выполняются из нескольких разрезов и подразумевают удаление пораженных вен.
- Методы внутрисосудистой термооблитерации: эндовенозная лазерная облитерация (ЭВЛО) и радиочастотная облитерация (РЧО) выполняются пункционно (без разрезов), позволяют закрыть просвет больной вены вместо ее удаления под интраоперационным ультразвуковым контролем.
- Устаревшая операция при варикозном расширении поверхностных вен — перевязка подкожной вены без ее удаления.
Хирургия перфорантных вен:
- Метод выбора — ЭВЛО перфорантных вен в зоне трофических расстройств кожи.
- Альтернатива – минифлебэктомия с разобщением перфорантной вены.
- Устаревшие операции на перфорантных венах: операция Линтона, Фельдера — выполняющиеся из больших травматичных доступов, сопровождаются плохим заживлением послеоперационной раны, частыми гнойными осложнениями и краевым некрозом кожи. Операция по Коккету — выполняется из доступа 1-2 см. Данное вмешательство имеет ограничения в зоне трофических расстройств кожи. Эндоскопическая субфасциальная диссекция перфорантных вен (SEPS) – получившая широкое распространение во флебологии до появления ЭВЛО, обладает меньшей травматичностью в сравнении с открытыми операциями.
Реконструктивные операции при посттромботической болезни:
- Стентирование глубоких вен. В структуре трофических язв от 1% до 6% больных имеют сужение подвздошных вен. Данная операция доказала свою эффективность, выполняется в специализированных сосудистых стационарах, требует соответствующего медицинского оснащения и квалифицированного мед персонала.
- Реконструктивные операции клапанов глубоких вен находятся в стадии накоплении материала, имеют узкие показания и в широкой практике не применяются.
Пластические операции при трофических язвах подразумевают различные способы пересадки кожного лоскута для закрытия кожных дефектов.
Флебосклерозирующее лечение
Закрытие просвета пораженных вен с помощью химических агентов, является эффективным способом лечения варикозно расширенных поверхностных вен небольшого диаметра. Для этих целей используются жидкие и пенные формы препарата.
Абсолютные противопоказания: известная аллергия на препарат, тромбоз глубоких вен, беременность, грудное вскармливание.
Компрессионная терапия
Компрессионная терапия — одно из неотъемлемых условий лечения ХВН. Методы постоянной компрессии включают в себя ношение подобранных по размеру компрессионных гольф, чулок, колготок. В России общепринят наиболее распространенный в странах Европы германский стандарт компрессионных медицинских изделий — RAL-387. При выраженных дерматитах и наличии венозных трофических язв используется так называемый двойной гольф, который уменьшает трение трикотажа и кожи. В случае нестандартных размеров, рекомендован индивидуальный пошив трикотажа, так как форма конечности при ХВН может значительно изменяться. Так же применяется однослойное или многослойное бинтованные эластичными бинтами различной растяжимости.
Метод перемежающейся компрессии подразумевает аппаратную пневмокомпрессию манжетами, наложенными на различные уровни конечности, что ускоряет регресс отека мягких тканей.
Лечебная физкультура является важным дополнением комплексного лечения ХВН – это комплекс упражнений, направленных на улучшение работы мышечно-венозной помпы ног.
Медикаментозная терапия
При ХВН обосновано применение венотоников, способных уменьшать хронический венозный и лимфатический отек, чувство тяжести в ногах, боль, повышенную усталость, и т.д.. Для препарата «Детралекс», содержащего микронизированную флавоноидную фракцию, доказано ускорение заживления венозных трофических язв. Рекомендованная длительность приема препаратов — не менее 3 месяцев.
Не рекомендовано одновременное употребление нескольких венотоников, а так же продолжение терапии при отсутствии эффекта от проводимого лечения в течение 2 месяцев.
Дополнительная фармакотерапия назначается ситуационно при осложненном течении ХВН, наиболее часто применяются: антибактериальные, нестероидные противовоспалительные средства, препараты местного действия.
В некоторых случаях, учитывая многообразие кожных изменений при ХВН, необходимо привлечение дерматолога.
Рекомендации пациенту не зависимо от причины и формы ХВН
- Вести активный образ жизни
- Избегать длительного стояния или сидения
- Регулярно выполнять физические упражнения, предписанные врачом.
- Постоянное дневное ношение компрессионного трикотажа, если нет противопоказаний.
Ответы на часто задаваемые вопросы по ХВН более подробно будут изложены в соответствующих разделах. Если Вам нужна дополнительная информация, Вы можете обратиться с вопросом на форум.
Автор: Булатов Василий Леонидович
Источник


