После плацентоцентеза болит живот
Плацентоцентез – это один из методов предродовой инвазивной диагностики, предполагающий взятие для анализа клеток плаценты с целью определения их генетической и хромосомной структуры. С помощью данного метода можно диагностировать тяжелейшие генетические заболевания, которые сопровождаются умственными и психическими отклонениями, множеством физических патологий.
Несмотря на то, что метод дает достоверные результаты, его назначают только при наличии показаний, учитывая сложность и развитие риска возникновения ряда осложнений. Имеет значение срок проведения исследования при беременности. Оптимальный вариант – 12-18 неделя гестации, учитывая тот факт, что примерно к 16 неделе заканчивается окончательное формирование плаценты. Более поздние сроки нежелательны, поскольку в случае обнаружения патологии плода и решения родителей об аборте, прервать беременность на сроке свыше 20 недель без осложнений и негативных последствий очень сложно.
Показания к проведению процедуры

Забор клеток плаценты с дальнейшим анализом рекомендован в следующих случаях:
- возраст матери старше 35 лет, отца — 45 лет;
- обнаружение признаков генетической патологии на УЗ-скрининге;
- отклонение от нормы в результатах биохимического скрининга по уровню ХГЧ и АФП;
- наследственная генетическая предрасположенность (наличие в семье у одного из родителей генетического заболевания);
- прием лекарств на ранних сроках гестации (например, антибиотиков);
- наличие в семье старшего ребенка с патологиями развития или хромосомными болезнями;
- множественные выкидыши или замершие беременности в анамнезе;
- необходимость установить пол будущего ребенка (некоторые заболевания встречаются только у мальчиков, например, гемофилия);
- проведение рентгена на первых неделях гестации;
- близкий контакт беременной с ядовитыми веществами, радиоактивное облучение на ранних сроках.
Вышеперечисленные факторы далеко не всегда свидетельствуют о наличии какого-либо заболевания у будущего ребенка, однако присутствие хотя бы одного из них позволяет отнести беременную в группу риска.
Чаще всего плацентоцентез рекомендуют возрастным парам. Возраст родителей (особенно после 40 лет) повышает риск рождения ребенка с хромосомными отклонениями (в частности синдрома Дауна). Со временем, особенно под влиянием последствий перенесенных заболеваний, ухудшается качество как вырабатываемых яйцеклеток, так и сперматозоидов.
Биопсия плаценты позволяет определить такие заболевания у плода как синдром Дауна, Патау, Эдвардса, гемофилию, муковисцидоз и многие другие.
При назначении необходимо учитывать ряд противопоказаний. Так, плацентоцентез не проводят при:
- беременности с высоким уровнем угрозы прерывания;
- наличии миомы с локализацией на передней стенке матки;
- спаечной болезни органов малого таза;
- обострении хронических заболеваний;
- лихорадочном состоянии;
- наличии воспалений кожных покровов живота;
- ВИЧ-инфекции у матери, поскольку во время манипуляции может произойти инфицирование плода.
Следует отметить, что, хотя угроза прерывания беременности и является противопоказанием к проведению биопсии, часто подобный риск может быть оправдан, поскольку именно наличие патологии и вызывает угрозу выкидыша.
Как проходит процедура?
Плацентоцентез относится к манипуляциям, которые проводятся только после согласия родителей и письменного подтверждения. Отказ не является основанием для его принудительного проведения, но родителей нужно непременно уведомить о показаниях к проведению и возможных последствиях отказа. Обязательна консультация генетика.
Многие женщины, имея плохое представление о том, как проводят плацентоцентез, опасаются сопутствующих рисков для ребенка и болезненных ощущений.
- Подготовительный этап
Подготовка включает прохождение некоторых лабораторных обследований, таких как общие анализы мочи и крови, взятие мазка. Непосредственно перед манипуляцией проводят дополнительное УЗИ. Его цель – определить месторасположение плаценты, установить срок беременности, жизнеспособность плода и тонус матки.
- Выполнение
Плацентоцентез проводят под местной анестезией. Для взятия клеток на анализ используют длинную пункционную иглу для прокола брюшной стенки. Забор материала, необходимого для анализа, осуществляется под контролем УЗИ без касания плода. Вся процедура длится недолго, около пяти минут и сопровождается незначительным чувством дискомфорта в области живота. Результаты можно ожидать через 2-3 дня после проведения.

- Действия после
В течение нескольких дней после вмешательства беременная должна находиться в состоянии покоя, под наблюдением специалистов. Иногда женщина чувствует боль и жжение в месте прокола, общую слабость. В этих случаях возможно назначение лекарственных средств лечащим врачом. Через 10 дней после проведения плацентоцентеза выполняют контрольное УЗ-исследование.
Биопсия плаценты после родов может понадобиться в том случае, когда родоразрешение происходило со значительными осложнениями или при рождении мертвого ребенка для установления причины патологии и недопущения ее в будущем.
Достоверность анализа и последствия
Согласно медицинским данным, точность исследования составляет 60 %, осложнения могут возникнуть в не более, чем 2 % случаев. Риск того, что результаты окажутся ложными значительно ниже, если диагностика осуществляется в медицинском учреждении с хорошей репутацией.
Нельзя исключать и вероятность развития осложнений плацентоцентеза, таких как:
- Самопроизвольное прерывание беременности, вызванное повреждением плаценты, возникает примерно в 1,5 % случаев.
- Отслойка плаценты, которая приводит к маточному кровотечению, резким болям в животе, нарушениям кровоснабжения плода. При частичном отслоении беременность можно сохранить. Для этого женщине назначают полный покой с соблюдением постельного режима, прием спазмолитических средств, препаратов железа, витаминов.
- Внутриматочная инфекция, связанная с проникновением в организм болезнетворных микроорганизмов, возникает достаточно редко.
Читайте также: Фетоскопия — кому необходимо исследование
Источник
Всем привет!
Пишу для тех, кому тема близка и кого ждет эта процедура. Это не больно, т. е. больно, но терпимо. Не приятно очень, особенно звук шприца оттягивающего материал. По времени занимает не более 3-5 минут, дольше ждать. Перед процедурой надо обязательно плотненько поесть, даже если не лезет.
Начинается все с кабинета генетика, заполняются бумажки, согласия, а также комментируют результаты ваших анализов. Мне сказали честно, что мой плохой скрининг выявлен чисто по возрасту. Правда риск приличный, 1:21 по синдрому Дауна. Остальные результаты укладываются в норму. Да, ещё кость носа была короткая, вместо 3 положенных мм. у нас намерили 1мм. Правда я потом через два дня сходила в Альфа-Мед к очень хорошему узисту — Простаковой (рекомендую, она принимает только по субботам, т. к. в декрете и в другие дни к ней не попасть. Причем она до декрета была заведующей УЗИ отделением нашего перинатального центра, очень компетентная женщина). Дак вот Простакова намерила мне ни 1 мм., а 2 мм., что поверьте имеет значение и срок у нее совпал со сроком по месячным, в на первом узи мне поставили на 2 дня меньше чем по месячным. Короче сейчас это все уже не так важно, хотя тогда для меня и 1 мм. был спасением от мондража.
Потом после кабинета генетика вы идете на узи, вас вызывают без очереди (спасибо медсестре генетика Ольге Александровне), причем смотрит врач тот, который будет делать плацентоцентез, мне делала Кургеева. Она мне понравилась — спокойная, уверенная, душевная. По Узи, сказала с ребеночком все хорошо, только косточка опять была маловатая 3,1 мм., а должна быть не менее 3,5мм., но это не самое главное. Нашли еще у меня гематомку небольшую субамниотическую, она не опасная, сказали сама постепенно рассосется, ребеночку не угрожает.
Затем после узи нас (меня и еще 2 пузатиков) отправили в коридор — ждать, примерно 30-40 минут мы были в напряге пока готовили манипуляционную. Затем позвали в «предбанничек» манипуляционной, вкололи по ношпе. Пришла врач, и нас по одному стали вызывать, я была последняя. Я как умная, взяла с собой планшет и нервно играла в косынку (отвлекалась, одним словом).
Девчонки выходили сами, вполне адекватные, лицо ни у кого не было перекошено от боли. Но вот и мой черед. Зашла, сказали снимать одежду, остаться в нижнем белье и одеть халат с носками. Захожу в операционную, расстилаю пеленочку (велено принести с собой), ложусь, расстегиваю халат. Тут мне на ноги кладут стерильную пеленку, заправляют в трусы . Живот мажут чем то, не видела, но не спирт, что-то другое. Потом еще раз чем-то мазали. Тут подошла врач-узист, приложила к животу датчик и стала выбирать место для прокола. Сказала, что сейчас будет вводить иглу и что бы я животом не дергала. Проткнула, если честно, то я даже особой боли не почувствовала, видимо местное обезболивающее было, когда живот два раза мазали, а может и ношпа такой эффект дала.
Сама процедура заключается в том, что бы взять клетки плаценты, стала она (врач) эти клетки иглой отскребать, вот тут и началось самое непрятное ощущение!!! Скорее всего «игла» состояла из двух вставленных одна в другую. Потому как скребла врач не один раз, а прокол то был один. После, того как поскребла, она шприцем стала отсасывать то что наскреблось. Оказалось маловато. Потом еще и еще раз. Все это под контролем УЗи датчика, длится не более 3-5 минут.
После отбора врач снова смотрела еще раз на узи внимательно не только место прокола, но и все вокруг. Сказала что все нормально, на место прокола мне прилепили бактерицидный пластырь и разрешили встать. Чувствавала я себя нормально. Переоделась в одежду в которой пришла и пошлепела в кабинет генетика. Там мне выдали бумажку в которой было написано, что мне была проведена такая то процедура, прописаны рекомендации. Мне прописали Дюфастон по 1 два раза в день до 24 недель, Транескам по 1 три раза в день 5 дней, ношпу, свечи с папаверином в течении 3-4 дней. Еще в этой бумажке было написано, что я имею право на больничный лист, который можно оформить по месту наблюдения беременности.
Из перинатального центра я решила добираться на автобусе (это было моей ошибкой) надо было попросить мужа приехать за мной на машине. Но что сделано, то сделано. По дороге я поняла, что меня «накрывает». Появилась слабость, затряслись руки, ноги, живот стало тянуть, жечь место прокола. И решила я воспользоваться своим правом на б/л. Благо, что автобус следовал как раз мимо моей консультации и моя Г как раз была на приеме. Что я и сделала. Больничный мне дали сразу, видимо все было написано у меня на лице. Правда пришлось мне посидеть в очереди минут 20, но ничего я дама крепкая…
И вот сегодня 22.01. и я закрыла свой трехдневный больничный, завтра на работу. Чувствую себя нормально. А во время ожидания печати на моем больничном, мне позвонили из перинатального и сказали — ЧТО У МЕНЯ БУДЕТ ЗДОРОВЕНЬКАЯ ДЕВОЧКА
Вот так и закончились мои мытарства. Чего и всем желаю!!!
Может я что и упустила. Пишите, спрашивайте, всем отвечу.
Источник
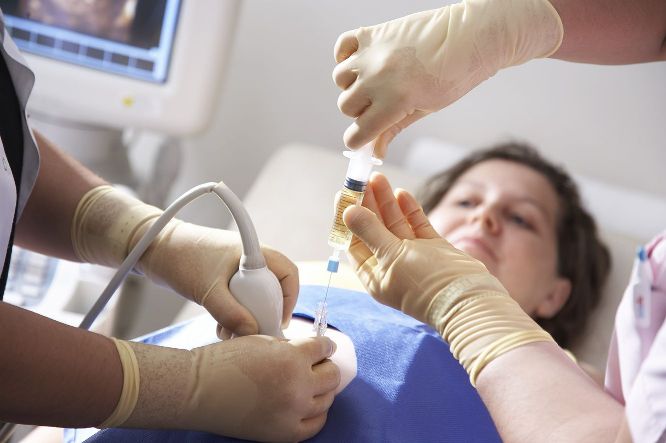
Рождение ребенка — это всегда радость. Но бывает, что для того, чтобы спокойно ждать этого чуда, необходимо удостовериться, что с малышом все хорошо. Для этого проводят плацентоцентез. Что это такое и для чего его делают разберемся далее.
Что это за процедура?
Плацентоцентез — это исследование, которое проводиться беременным женщинам на сроке до 18-ти недель. В процессе берутся клетки из плаценты, которые подаются на специальные исследования в лаборатории. Именно с помощью этого материала можно выяснить нет ли у ребенка тяжелых заболеваний (как правило, генетических или хромосомных). Важно, чтобы процедура была проведена правильно, на сроках, указанных в нормативно-правовых документах. Клетки плаценты несут полный набор информации о здоровье будущего малыша. Такая процедура является одной из самых достоверных и дает почти 100% результат.
Какая цель анализа?
Основной целью проведения анализа является исключение или подтверждение наличия разных генетических заболеваний у плода. Основными неприятностями, которые могут быть найдены при проведении данного исследования являются синдромы Дауна, Патау и Эдвардса, гемофилия, муковисцидоз. Также может быть выявлен и ряд иных заболеваний, которые носят генетический и хромосомный характер. При положительных результатах женщине может быть рекомендовано прерывание беременности, консультации психолога и генетика.
Плацентоцентез доступен в клинике IPF в Киеве по доступным ценам, запись на консультацию по ссылке.
Кому показано исследование?
Результаты плацентоцентеза почти всегда полностью достоверные. Именно это позволяет многим парам понимать, что их ждет в будущем и принимать решение о продолжении беременности или ее прерывании. Но не всем женщинам нужна такая процедура и делают ее не массово. Только в отдельных случаях исследование действительно необходимо. В большинстве же можно использовать другие методы выявления болезней.
Кому же необходима такая процедура? Ее делают, если:
- Матери малыша больше 35 лет.
- Отец ребенка имеет возраст старше 45-ти.
- Есть отклонения в анализах. Например, несовпадение по нормам ХГЧ или АФП.
- Если женщина принимала различные лекарственные препараты на ранних сроках беременности (например, антибиотики).
- В случае, если раньше была замершая беременность, выкидыши.
- Если беременная женщина на ранних сроках беременности работала на вредных предприятиях, имела контакт с химическими или ядовитыми веществами.
- Если на самых первых сроках беременности женщине было проведено рентгенологическое исследование.
- В случае, если у кого-то из близких или родственников есть генетические заболевания.
- Если есть подозрение на определенную болезнь и необходимо точно узнать пол ребенка (потому что некоторые аномалии встречаются только у мальчиков или только у девочек).
- Если возраст пары, которая планирует родить ребенка старше 40-ка.
Даже если у женщины есть хотя бы один из подобных факторов, её необходимо пройти плацентоцентез. Это не значит, что ее ребенок болен, но риск отклонений тогда выше, чем у обычных беременных. Но такое исследование дело добровольное и многие будущие мамочки отказываются от его проведения, мотивируя это наличием осложнений и тем, что они готовы воспитывать малыша с любыми отклонениями.
Какие противопоказания к процедуре?
Как и любое медицинское исследование плацентоцентез имеет свои особенности. Это не простая процедура, а довольно серьезное вмешательство. Хотя достоверность плацентоцентеза неимоверно высокая, все равно есть некоторые противопоказания:
- Если беременность имеет высокий риск прерывания.
- В случае наличия миомы на передней стенке матки.
- При лихорадке.
- Если кожа на животе воспалена.
- Если есть спайки в органах малого таза.
- В случае острых хронических заболеваний.
- Если мать ВИЧ-положительна. В таком случае, плацентоцентез может привести к инфицированию эмбриона.
Часто бывает, что у женщины очень высокий риск прерывания беременности именно из-за наличия каких-либо заболеваний у малыша. Поэтому, проведение такой процедуры во многих случаях это единственный способ узнать точный диагноз.
Когда нужно делать анализ?
Плацентоцентез сроки проведения имеет вполне конкретные. Он должен быть сделан только в определенный временной промежуток, иначе результаты не будут достоверными.
На каком сроке делают плацентоцентез?
Обычно его проводят когда срок беременности составляет от 12 до 18 недель. Самым оптимальным периодом является время до 16 недель, поскольку до этого времени как раз заканчивается полноценное формирование плаценты. Проводить исследование после того, как срок гестации стал более 20 недель нежелательно, ведь в случае плохих результатов прервать такую беременность будет сложнее, как физически, так и морально.
Как проводиться исследование?
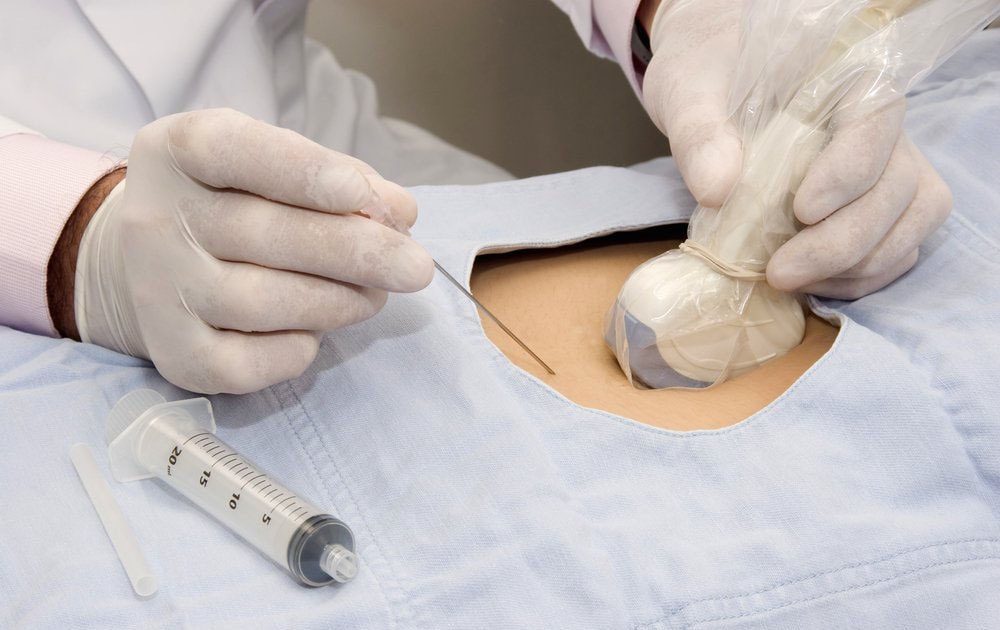
Процедура довольно сложная и она включает в себя несколько этапов. Прежде всего, необходимо подготовиться. Для этого хорошо сдать анализы. Проводиться также УЗИ на котором доктор понимает, где находится плацента. Перед тем, как делать процедуру, нужно удостовериться в том, что у женщины нет температуры или инфекционных заболеваний. Затем непосредственно делается анализ.
Исследование делают под местным наркозом. Берется специальная игла для пункций и с помощью нее проводиться забор необходимого материала. Весь процесс проходит под контролем УЗИ, чтобы не повредить эмбрион и удостовериться в том, что все идет по плану. Процесс недолгий (около 5 минут) и почти безболезненный. Хотя некоторые женщины и отмечают небольшой дискомфорт.
После того, как исследование закончилось, беременной рекомендуется несколько дней побыть под контролем врачей. Она может иметь небольшие боли или неприятные ощущения в области живота, иногда бывает и слабость. В случае, если есть какие-то неприятности, женщине могут провести курс лечения. Через 10 дней после процедуры проводят контрольное УЗИ.
Иногда плацентоцентез делают уже после родов. Это бывает в случае, если рождается мертвый ребенок, чтобы понять почему так произошло.
Когда будут результаты?
Обычно через 2-3 дня после того, как было проведено исследование, уже можно получить результат. Считается, что достоверность его более 60%, но в большинстве случаев такой анализ почти никогда не ошибается. Он считается самым точным, хотя и необязательным. Но врачи считают, что будущие родители должны понимать, что их ждет и делать выводы, уже основываясь на результаты исследования.
Возможны ли осложнения?
Хотя процедура и считается очень информативной, она может иметь некоторые последствия. Осложнения после плацентоцентеза явление не очень частое. По статистике, они могут быть только у 2% женщин. К самым основным относятся:
- Самопроизвольный аборт. Он является наиболее распространенным осложнением и бывает у 1 , 5 % будущих мам.
- Одним из довольно частых осложнений является отслойка плаценты. Но при правильном лечении такую беременность можно сохранить и в дальнейшем удачно завершить. Проявляться диагноз может кровотечением, болью в животе.
- Иногда осложнением есть и инфекция внутри матки, но при правильном проведении анализа её риск снижается практически до нуля.
Как можно понять, последствия после плацентоцентеза не бывают у всех женщин и являются скорее неприятным исключением, чем правилом. И если есть серьезные показания отказываться от такого анализа не стоит.
Сколько стоит?
Процедура требует хорошего оборудования и опытных специалистов. Именно с ними можно надеяться на отличный исход и иметь минимальные риски. Плацентоцентез цена в Киеве в среднем колеблется в районе нескольких тысяч гривен (около 4000), но важность ее и значение для будущих родителей очень высока. Выбирайте клинику, которая может гарантировать то, что анализ будет взят правильно, с соблюдением всех правил. В этом случае, полученный результат поможет вам сделать правильный выбор и сделает беременность более приятной и спокойной.
Для всех родителей здоровье их малышей — это самое важное, что может быть. Но если идет речь о новорожденном малыше, могут возникать определенные сложности с постановкой диагноза. И плацентоцентез является одной из самых главных и достоверных процедур, которые могут успокоить будущую маму или наоборот дать ей подготовиться к рождению особенного малыша.
Плацентоцентез — это необязательная процедура, но ее все чаще стали предлагать для того, что как можно раньше выявить пороки развития у плода. В любом случае, после процедуры всегда необходима консультация генетика и трезвость ума, которые могут решить будущее еще не рожденного малыша.
Некоторые будущие мамы сознательно отказываются от такого анализа, мотивируя это тем, что он вредный для жизни эмбриончика. Вопрос опасен ли плацентоцентез остается открытым, ведь осложнения могут быть, но о них врачи предупреждают сразу. А делать или нет подобную процедуру может решить только сама беременная женщина. Но стоит помнить, что плацентоцентез — это огромный шаг вперед в современной медицине и он дает родителям право выбора, каким бы сложным оно не было.
Источник


