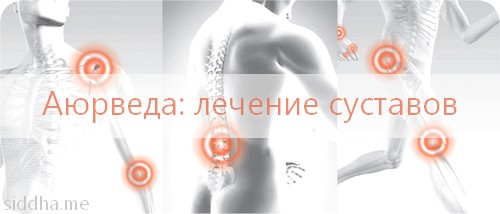
Реактивный артрит болит колено

Заболевание суставов, воспалительного характера, развивающееся на фоне инфекционных поражений организма, а также на почве иммунного ответа организма получило собирательное название «реактивный артрит» (или болезнь Рейтара). Впервые термин предложили финские ученые в 1969 г. Слово «реактивный» означает, что болезнь развивается после перенесенной инфекции.
При реактивном артрите существует высокий риск поражения именно коленного сустава. В таком случае патология характеризуется внедрением и размножением вредоносных микроорганизмов в синовиальную жидкость.
Это происходит по причине того, что коленный сустав не является стерильной средой и подвержен инфекционным инвазиям. Бактерии «пробираются» внутрь сустава в связке с макрофагами и дендритными клетками.
Колено чаще остальных подвергается такому типу воспаления из-за того, что несет на себе высокую нагрузку, что чаще приводит к появлению микротравм.
Реактивный артрит — затяжное заболевание, составляющее 14% от всех ревматических болезней, с высоким процентом рецидивов, в 50% случаев принимающее хроническое течение.
Чаще развивается у мужчин от 20 до 40 лет и регистрируется в основном среди жителей Европы, Средиземноморья, Северной Африки. Заболеванию в меньшей степени подвержены женщины и дети.
Возбудители инфекции и причины
Непривычно слышать, что от инфекций, передающихся половым путём, могут заболеть колени.
Однако специалистам удалось выявить следующие микроорганизмы, которые мы рискуем «подцепить» при незащищённом сексе (и в ряде других случаев), провоцирующие болезнь:
- Кишечные возбудители (иерсинии, сальмонеллы, шигеллы);
- Урогенитальные возбудители (хламидии, хламидия трахоматис);
- Возбудители в дыхательных путях (хламидофилы, миоплазмы).
Болезнь Рейтара — единственное ревматическое заболевание, обусловленное этиологическим фактором — инфекционными инвазиями. Однако это ещё не гарантирует развитие этой патологии.

Необходимое условие — аутоиммунная реакция. Вышеперечисленные болезнетворные вирусы и бактерии как раз провоцируют аутоиммунный ответ организма, что приводит к его саморазрушению. Самый частый инфекционный агент, провоцирующий болезнь — хламидии.
Значимым фактором риска для развития этой болезни является наличие в организме антигена HLA-B27. В случае его присутствия больные переносили реактивный артрит в 50 раз чаще.
Он же является одним из главных участников патогенеза:
- Антиген считается переносчиком микробных пептидов, вызывающих воспаление.
- Вредоносные микробные клетки нарушают цепь этого антигена, снижая иммунную реакцию организма при борьбе с инфекцией.
К другим факторам риска относят: хронический простатит, поражение урогенитальными инфекциями, наличие или перенесение гонореи.
Также реактивный артрит колена может возникнуть на фоне:
- Краснухи;
- Гепатита B;
- Герпеса;
- Энтеровируса;
- Язвы желудка или двенадцатиперстной кишки.
Иногда диагноз реактивного артрита ставится в случае, когда нет других возможных причин для суставных болей. То есть в случае, когда болезнь не получается привязать к каким-либо патогенным явлениям, кроме наличия хламидий в организме, врач смело может поставить диагноз реактивный артрит.
Переносчиками хламидий могут стать: кошки, попугаи, свиньи, различные грызуны.
Клинические проявления
Сложность в диагностировании этой болезни заключается в том, что зачастую инфекционное поражение, её вызывающее, протекает латентно-скрыто и бессимптомно. Это затрудняет установление связи между реактивным артритом и инфекционными процессами в организме.
Тем не менее дебютирует болезнь остро.
В течение месяца с момента перенесения инфекции, помимо нарушения работы коленного сустава у больного могут выявиться следующие осложнения в виде поражений:
— Сухожилий;
— Связок;
— Мышц;
— Слизистых оболочек;
— Кожи;
— Ногтей.
Суставное заболевание принимает форму доброкачественного воспаления, развивается синовит.
При этом в отношении коленного сустава разграничивают два типа симптоматики:
- Артралгический (болевой синдром);
- Артритический (опухание, отеки).
Больной из-за на фоне протекания разрушения хряща и костной ткани испытывает боли в суставе (в отдельных случаях патология протекает симметрично, затрагивая оба колена).
Он сталкивается с ограничением в подвижности колена.
Чаще всего неприятные ощущения усиливаются ночью и могут сопровождаться:
— Лихорадкой;
— Увеличением лимфоузлов;
— Повышением температуры тела до 39° C;

— Повышением температуры самого сустава;
— Онемение сустава;
— Диареей.
Наиболее распространена болезнь в виде т.н. триады Рейтара — сложном комплексе симптомов, включающих поражение коленного сустава, глаза и наличия уретрита.
Это популярное сочетание рассматривается специалистами как отдельная специфическая форма реактивного артрита:
1) Уретрит (воспаление мочеиспускательного канала):
• Дискомфорт;
• Выделения из уретры;
• Зуд.
2) Увеит (воспаления оболочек глаза):
• Покраснение склеры глаза;
• Обильное слезотечение;
• Потеря зрения.
3) Артрит (поражение коленного сустава):
• Опухание;
• Иммобилизация.
Указанные симптомы разнесены во времени и проявляют себя неодновременно, зачастую с большой задержкой от месяца до нескольких лет.
Осложнения
Симптомы зачастую сохраняются и продолжают беспокоить больного в течение года. Однако могут исчезнуть и самостоятельно, но вылиться в осложнение в виде простатита и других воспалительных заболеваний.
Реактивный артрит в колене также оказывает серьёзное осложнение на работу сердца.
Возникают следующие нарушения его работы:
• Тахикардия;
• Миокардит;
• Мерцательная аритмия;
• Экстрасистолия.
Пациент может столкнуться с воспалениями отдельных органов:
- Почек;
- Плевры;
- Нервных волокон;
- Слизистой глаза;
- Кожи;
- Носоглотки.
Женщины находятся в особом положении из-за того, что могут наградить вынашиваемых детей главным катализатором заболевания – хламидиозом (внутриутробно или при прохождении плода через инфицированные пути при родах).
Их также подстерегает риск возникновения и развития: внематочной беременности, аборт плода, бесплодия, передача болезни плоду.
Диагностика
В случае реактивного артрита больной вынужден обратиться к ревматологу. Из-за комплексного протекания болезни, врач обязан внимательнейшим образом подойти к воспалению коленного сустава.
Он должен собрать анамнез, «прощупывая» всю возможную симптоматику, перевоплощаясь в уролога, окулиста и отоларинголога, расспрашивая о перенесённых воспалительных заболеваниях (отиты, уретриты, конъюнктивиты и т.д.)

Для того, чтобы распознать болезнь, специалисты прибегают к следующим методам:
- Биопсия синовиальной оболочки;
- Анализ синовиальной жидкости (пункция сустава);
- Анализы крови, мочи, кала;
- Рентгенологическое исследование;
- Эхокардиография.
При реактивном артрите диагностика синовиальной жидкости указывает на её низкую вязкость и наличие лейкоцитоза.
Рентген выявляет деформацию костной и хрящевой ткани. Анализы биологических жидкостей помогают определить хламидий и их антитела.
Лечение реактивного артрита колена
Основная цель терапии — устранение возбудителя инфекционного заболевания. Такой подход позволяет избавиться от основной причины, вызывающей осложнение в виде реактивного артрита.
Параллельно с антибиотическими процедурами следует симптоматическое лечение, устраняющее воспаление и боли в коленном суставе. Лечение не требует госпитализации и специальных диет. Пораженной конечности создаются условия покоя, но без жесткой фиксации. Первое время накладываются холодные компрессы, чтобы унять боль.
Для лечения применяются следующие фармакологические группы:
- Тетрациклины;
- Макролиды;
- Фторхинолоны.
Антибиотики пенициллинового ряда делают хламидию нечувствительной к терапии, поэтому их применение считается ошибочным.
Антибактериальная терапия предполагает месячный курс.
Список лекарств, назначаемых пациенту, может меняться в зависимости от их переносимости.
В основную группу входят:
• Доксициклин;
• Азитромицин;
• Кларитромицин;
• Спирамицин.
Лекарственные средства, применяемые при непереносимости больным основного курса:
• Офлоксацин;
• Ципрофлоксацин;
• Ломефлоксацин.
Симптоматическое лечение (противовоспалительный, блокирующий и жаропонижающий эффект) оказывают следующие препараты (НПВП):

• Диклофенак;
• Напроксен;
• Ибупрофен;
• Нимесулид;
• Мелоксикам.
В лечении необходимо также ориентироваться и на стероидные противовоспалительные средства (СПВП) — цитостатики.
В случае тяжелой формы реактивного артрита применяется внутрисуставное введение в колено глюкокортикоидов.
Болезнь может вывести из строя пациента на срок до полугода.
Профилактика
Чтобы уберечь свой организм от реактивного артрита, необходимо защитить себя от инфекционных поражений, его вызывающих.
Для этого нужно соблюдать гигиенические нормы:
- Кипятить воду;
- Мыть руки перед едой;
- Содержать тело в чистоте;
- Следить за качеством питания;
- Внимательно относится к гигиене при половых контактов;
Носителями антигена HLA-B27, обуславливающего появление заболевания, рекомендуется принимать антибиотик Норфлоксацин.
Артрит
Источник
Одним из самых распространенных ревматологических заболеваний является реактивный артрит коленного сустава. Эта патология может возникнуть как у детей, так и у взрослых, провоцирует ее инфекция, чаще мочеполового аппарата или пищеварительной системы.
Реактивный артрит называют «стерильным» артритом, так как он вызывается внесуставной инфекцией. Входит в группу серонегативных ревматологических заболеваний. Коленный сустав поражается через 2-3 недели после перенесенного инфекционного заболевания. Заболеваемость реактивным артритом – 5,0 на сто тысяч населения. Пик замечен на третьем десятке жизни.
Наиболее часто заболевают молодые мужчины, которые ведут активную половую жизнь и приобретают различные половые инфекции, такую форму артрита называют урогенитальной. Постэнтероколитическая форма возникает после какого-либо гастроэнтероколита, пищевого отравления. Среди больных кишечной формой мужчины и женщины болеют одинаково.

Причины и механизм развития
Установлено, что среди микроорганизмов реактивный артрит вызывают хламидии различных штаммов, сальмонеллы и шигелы. Наибольшую значимость представляют хламидии, они очень распространены среди молодых людей и вызывают стертую клинику, которая с трудом поддается диагностике. Возбудители мочеполовой или кишечной инфекции мигрируют в коленный сустав с помощью фагоцитов, провоцируя воспалительный ответ и развитие артрита. Предрасполагающим фактором к развитию заболевания является носительство гена HLA-B27, он увеличивает риск развития реактивного артрита в 50 раз.
Хламидии располагаются внутриклеточно, что требуют особого подхода в антибиотикотерапии. Помимо реактивного артрита они вызывают трахому, лимфогранулез, орнитоз. Активация инфекции происходит при участии других микроорганизмов. Проявления со стороны мочеполовой системы не зависят от того, откуда пошла инфекция – из половых органов или прямой кишки.
Клиническая картина
Симптомы реактивного артрита начинаются остро, быстро прогрессируют. После недавнего венерического или кишечного заболевания больной замечает воспаление суставов нижних конечностей, чаще колена и стопы. Отмечается ассиметричность поражения, выраженный болевой синдром, отечность и покраснение кожи над суставом. Характерной особенностью является вовлечение связочного аппарата, что сопровождается болью при совершении активных движений в суставе. Дискомфорт усиливается при длительной ходьбе, возможно присоединение прихрамывания.

Зачастую одновременно с клиникой воспаления коленного сустава проявляются симптомы поражения мочеполовой системы. У мужчин это проявляется уретритом, затрудненным и болезненным мочеиспусканием, жжением. Возможно присоединение воспаления предстательной железы. Реже развивается орхит – воспаление яичек. Из мочеиспускательного канала начинает выходить слизь, возникает зуд и болезненность.
Для женщин характерны вагиниты, воспалительные заболевания органов малого таза. Наиболее часто предъявляются жалобы по поводу дискомфорта в половых органах, кровяных выделений. Заболевание может осложниться трубной беременностью и бесплодием.
Внесуставные симптомы представлены кожными проявлениями, вовлечением слизистых, некоторых внутренних органов и глаз. На коже развиваются безболезненные язвочки, гиперкератоз, могут появиться псориазоподобные высыпания. Поражение органов зрения встречается в 70% случаев: боль, жжение, воспаление конъюнктивы. Возможны осложнения в виде язв роговицы и кератита. Среди системных проявлений обращает на себя внимание повышение температуры, особенно характерное у детей. Дополнительно могут наблюдаться снижение массы тела, снижение работоспособности.

Диагностика
Помимо данных анамнеза, жалоб и осмотра пациента верификация диагноза реактивный артрит проводится с помощью набора специальных лабораторных методов исследования:
ИФА – скрининговый метод, позволяет с точностью до 90% обнаружить наличие хламидий;
- полимеразная цепная реакция (ПЦР);
- серологическое исследование с применением специфичных антисывороток;
- культуральный – самый точный метод.
Медикаментозная терапия
В первую очередь необходимо провести санацию очага в урогенитальных органах или пищеварительной системе. Используются антибактериальные препараты, из-за внутриклеточного расположения микроорганизмов необходимы длительные курсы. Также это объясняется необходимостью быстро элиминировать воспаление для предотвращения его перехода в настоящее. Лечение предусматривает следующие антибиотики:
- азитромицин (макролид) применяется в дозировке от 0,5 до 1 г;
- доксициклин (тетрациклин) по 0,3 г;
- ципрофлоксацин (фторхинолон) – 1,5 г;
- ломефлоксацин – современных фторхинолон, доза 0,8 г.
При отсутствии эффективности лечения необходимо взять антибиотик из другой группы. При мочеполовой форме очень важно выявить всех сексуальных партнеров пациента, исследовать и провести им курс химиотерапии.

Для противовоспалительного действия используются НПВС, способные снять боль, припухлость, красноту и нарушение функции коленного сустава. При отсутствии эффекта могут назначить глюкокортикостероиды, не более 10 мг в сутки преднизалона. Для более активного воздействия на сустав применяют внутрисуставное введение гормонов. В случае, если терапия не помогает, прибегают к использованию ингибитора ФНО – инфликсимаб.
Из физиотерапевтических методов назначается лекарственный электрофорез, при котором с помощью гальванического тока через кожу над пораженным суставом проходят лекарственные вещества. Применяется лечение нагретым парафином – парафинотерапия. Для более комплексного лечения и восстановления назначают грязевые ванны. Реабилитационные мероприятия возможно проводить в санатории, специализирующимся на заболеваниях опорно-двигательного аппарата.
Для местного применения подойдут противовоспалительные мази. Возможно применение компресса с хреном. Для предотвращения реактивного артрита коленного сустава необходимо тщательно мыть руки и овощи, питаться в проверенных местах и предохраняться барьерными методами.
Прогноз
В большинстве случаев благоприятный прогноз. У трети пациентов заболевание полностью проходит, длительность – не более полугода, рецидивов не наблюдалось. Необходима ранняя диагностика для проведения своевременного лечения. К факторам риска относится низкая эффективность НПВС, микротрещины сустава, наличие гена HLA-B27.
Источник
Реактивный артрит – это заболевание воспалительного характера, поражающее суставы и сухожилия. Как правило, страдает нижняя часть тела (колени, стопы, пальцы ног и др.), но не исключается поражение и иных суставов. Заболеванию подвержены как женщины, так и мужчины в любом возрасте, но у молодых людей (до 40 лет) частота его выявления на порядок выше.
Этиология заболевания и его специфика
Характерным для реактивного артрита является его возникновение лишь в одном суставе (хотя, в редких случаях, болезнь может поразить сразу несколько конечностей, что немного затрудняет процесс подтверждения диагноза). В отличие от многих других видов артрита, эта болезнь является асимметричной, т.е. поражает лишь один из двух парных суставов, например, правое или левое колено.
Заболевание зачастую развивается у людей, недавно перенесших какое-либо инфекционное заболевание, или же, переносящих таковое в данный момент. Подобные инфекции довольно разнообразны, как, впрочем, и место расположения их очага, а именно: мочеполовая система, желудочно-кишечный тракт, дыхательные пути и многое другое. Поэтому, при посещении врача обязательно обратите внимание на перенесенные вами инфекционные заболевания за последнее время, а также на возможные симптомы, характерные для воспалительного процесса, которые вы ощущали в недавнее время, поскольку заболевания могут быть скрытыми.
После перенесения подобных инфекций, первые предпосылки к развитию реактивного артрита проявляются в течение месяца, но иногда болезнь проявляет себя значительно позже, что может повлиять на выявление этиологии заболевания. Организм воспринимает некоторые здоровые ткани, как чужеродные, инфицированные, в результате чего, начинает активно бороться сам с собой.
Симптомы реактивного артрита коленного сустава
Перед возникновением какой-либо симптоматики непосредственно в коленном суставе, больной может ощущать общее недомогание, повышение температуры тела (от незначительных, до весьма высоких показателей), боль, рези в паховой области, жжение при мочеиспускании и другие признаки инфекционных заболеваний. Весь вышеперечисленный список не является обязательным, но встречается довольно часто.
Когда болезнь начинает активно развиваться в самом коленном суставе, появляются следующие симптомы:
- «Щелкающий» звук в колене при движении (на первых стадиях развития)
- Отек поражённого сустава, скопление в нём синовиальной жидкости.
- Нестабильная температура тела в течение дня.
- При прикосновении ощущается высокая температура в больном колене, которая явно повышается с развитием заболевания.
- Простреливающая, тянущая боль в колене и прилегающих к нему мышцах и связках во время движения (реже, в состоянии покоя).
- Ощущение скованности больного сустава.
При незамедлительном обращении к врачу уменьшается вероятность дальнейшего развития болезни и её осложнений. Не откладывайте посещение специалиста, поскольку это может привести к необратимым последствиям, а именно, полной неподвижности коленного сустава и перерастания болезни в хроническую форму.
Диагностика. К какому врачу следует обратиться?
При возникновении вышеуказанных симптомов, следует немедленно обратиться в вашу поликлинику для установления точного диагноза. Будьте готовы к тому, что посещением одного врача вы вряд ли ограничитесь.
В первую очередь, обратитесь к участковому терапевту, а уже он определит, какого специалиста вам следует посетить, для дальнейших консультаций и проведения необходимых анализов.
Врач, который непосредственно занимается диагностикой и лечением данного заболевания, является ревматолог. Только этот специалист сможет точно поставить диагноз, назначить адекватное лечение и, в дальнейшем, проконтролировать период восстановления.
Для точного установления диагноза проводятся следующие обследования:
- Визуальный осмотр.
- Рентген и ультразвуковое исследование пораженного коленного сустава.
- Анализы крови: развернутый клинический, биохимический, выявляющий ревматоидный фактор.
- Общий анализ мочи.
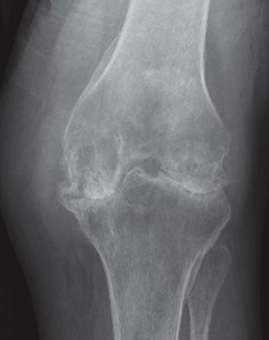
Также, врач может назначить другие, дополнительные обследования, для установления полной картины течения заболевания.
Методы лечения реактивного артрита коленного сустава
Как правило, для качественного лечения реактивного артрита коленного сустава, требуется госпитализация, но при легких формах возможно амбулаторное лечение.
Первоначальная задача медицинского персонала, в рамках вашего лечения, – устранение инфекции и снятие воспалительного процесса.
Основное лечение проводится при помощи:
- Антибактериальной терапии (для устранения инфекции – возбудителя).
- Нестероидных противовоспалительных препаратов (Ксефокам, Мелоксикам, Нимид и пр.).
- Кортикостероидов, гормональной терапии (Преднизолон, Солу-медрол, Медрол и пр.).
- Цитостатиков (Сульфасалозин, Метротекстат и пр.)
Выведение жидкости из сустава может проводиться как медикаментозным способом (L-лизин эсцинат и пр.), так и при помощи хирургического вмешательства (в случае, когда препараты не дают ожидаемого эффекта).
Второй способ является менее безопасным, поскольку существует вероятность повторного скопления жидкости или повреждения сустава, что в дальнейшем может привести к частичной или полной неподвижности больного колена.
Не стоит забывать, что применения большого количества препаратов может повлечь за собой проблемы с другими органами. Поэтому, следует постараться оградить их от нежелательного воздействия, принимая вспомогательные препараты, такие как: Омез, Панангин, Карсил, Бифиформ и пр. При назначении основной терапии, врач обязательно выпишет подобные препараты, подходящие под ваш, индивидуальный план лечения.
Для наружного применения подходят различные мази и гели, например: Долобене, Диклофенак, Вольтарен и пр.
После проведения основной медикаментозной терапии, назначаются физиопроцедуры (Амплипульс, Магнитотерапия и пр.), направленные на восстановление подвижности коленного сустава.
Прогноз лечения заболевания. Профилактика реактивного артрита
При правильно подобранном лечении и соблюдении всех назначений, прогноз достаточно оптимистичный. Уже через 1-2 месяца больной наблюдает значительное улучшение самочувствия, вплоть до полного отсутствия симптоматики. Но ни в коем случае нельзя прерывать лечение на данной стадии, терапию нужно довести до конца, при этом регулярно наблюдаясь у специалиста.
Тем самым, сводится к минимуму вероятность рецидива болезни или её перерастания в хроническую форму. Средняя продолжительность лечения от 6 месяцев до 1 года.
Для того чтобы не допустить повторное возникновение болезни следует:
- Выполнять все предписания врача.
- По возможности, проводить профилактику различных инфекционных заболеваний, а также не запускать их течение при возникновении. Особое внимание следует уделить инфекциям ЖКТ и мочеполовой системы.
- Стараться соблюдать сбалансированное питание, особый упор делая на продукты содержащие кальций и натуральные омега-3 жирные кислоты.
- Избегать переохлаждений и перегреваний.
Главное, ни в коем случае не занимайтесь самолечением! Подобные действия могут привести к необратимым последствиям! Все препараты должны быть назначены только специалистом, в соответствии с индивидуальными особенностями вашего организма и конкретного случая заболевания!
Источник