Болит большая берцовая кость на ноге что делать
Большая и малая берцовые кости расположены в голени человека. Эта часть конечности постоянно испытывает сильные нагрузки. Боль в берцовой кости появляется по разным причинам, часто связана с именно с усилением физической активности, но после отдыха симптом пропадает. В других случаях берцовая кость болит долго – неприятное проявление позволяет заподозрить заболевания кости, мышц, нервов, суставов или сосудов. В таких ситуация необходима консультация врача.
1. Перелом кости
Сильно болит берцовая кость при переломе. Ощущения являются очень сильными, так как повреждается костная ткань, надкостница, нервные окончания, мягкие ткани, кровеносные сосуды. Часто ситуация осложняется кровотечением, развитием воспалительного процесса и смещением частей берцовой кости. Боль усиливается при любом движении конечностью, дотрагивании. Основной метод подтверждения перелома – изучение рентгенографического снимка. Хирург назначает обезболивающие и противовоспалительные препараты, кальций, накладывает гипс.
© shutterstock
2. Атеросклероз
Нарушение липидного обмена, превышение уровня холестерина в крови, недостаточная двигательная активность и вредная пища провоцируют атеросклероз. Боль в области берцовой кости может возникать ссади ноги и спереди, связана с недостаточным насыщением тканей кислородом, постепенной гибелью клеток мягких тканей. В начальных стадиях болезненность ощущается при длительной ходьбе или беге, затем становится постоянной.
Для подтверждения диагноза необходим биохимический анализ крови, ангиография и допплерография. Назначается комплексное медикаментозное лечение и диетотерапия.
© shutterstock
3. Остеохондроз
Ситуация, когда болит берцовая кость при ходьбе, может возникнуть из-за развития остеохондроза позвоночника в пояснично-крестцовом отделе. Из-за нарушения обменных процессов и кровоснабжения в межпозвонковых дисках ощущается болезненность. Она особенно заметна в голенях ног при беге, поднятии тяжестей. Больному назначаются исследования – рентгенография, компьютерная томография или МРТ, миелография. Терапия должна состоять из медикаментозного лечения, физиотерапии ЛФК, в ряде случаев показана хирургическая операция.
© shutterstock
4. Мышечный спазм
Значительное переутомление мышц может привести к появлению судорог. В этом случае область берцовой кости болит по-особому – внезапно происходит сильное сокращение мышц, оно бывает кратковременным (несколько секунд) или длительным (растягивается на минуты). Может возникать в центе икр или спускаться низко, к стопам. Ощущения связаны с нарушением кровоснабжения мышц в момент судороги.
Для расслабления тканей необходим лечебный массаж, достаточный отдых. Требуется соблюдать питьевой режим, принимать микроэлементы – кальций, калий, магний. При сильных болях рядом с берцовой костью или в стопе, вызванными спазмами, необходимы обезболивающие средства.
© shutterstock
5. Деформирующий остеит
Другое заболевание, когда возникает боль в малой берцовой кости или большой – называется деформирующий остеит. Его провоцирует нарушение активности клеток костной ткани – остеокластов и остеобластов, что приводит к деформации и разрушению костей, возникновению искривлений, переломов. Боль описывается как ноющая и постоянная, усиливающаяся в состоянии покоя. Подтверждают заболевание при помощи рентгенографии, сцинтиграфии. Используется комплексное лечение длительного характера.
© shutterstock
Другие причины боли в берцовой кости
Болезненность берцовой кости может являться симптомом многих болезней. После выполнения диагностических процедур могут быть подтверждены:
- ушиб костей голени, чаще наблюдается с внешней стороны, сопровождается повреждением тканей;
- растяжение мышц голени;
- вывих и растяжение связок голеностопного сустава;
- синдром расколотой голени;
- варикозное расширение вен;
- нарушение кровоснабжения стоп и голени;
- тромбофлебит;
- рожистые воспаления, фурункулы, трофические язвы, остеомиелит голени;
- дегенеративные изменения межпозвонковых дисков, грыжи;
- образование опухолей (раковых и доброкачественных) в тканях и сосудах ног;
- заболевания эндокринной системы, в том числе сахарный диабет.
© shutterstock
К какому врачу обратиться
Когда возникают боли в области берцовой кости, они имеют постоянный, выраженный характер, затруднена ходьба, требуется определить их причину. Первичный прием обычно проводит терапевт или хирург. Точную диагностику с дальнейшим назначением лечения проведут врачи-специалисты:
- травматолог;
- невролог;
- флеболог;
- нейрохирург;
- эндокринолог;
- онколог;
- инфекционист.
Когда боль в берцовой кости нельзя игнорировать
Боли в области берцовой кости провоцируют разные причины. В любом случае такое проявление – это особая физиологическая реакция, сигнал об опасности, который падает организм. При переломах, сильных, растяжениях мышц и связок область голени может болеть чрезвычайно остро, в таких случаях требуется экстренная медпомощь.
Если берцовая кость болит постоянно, ощущения носят ноющий или резкий характер, сопровождаются судорогами, отечностью, признаками воспаления, изменением структуры сосудов, движения в колене, ноге ограничиваются – требуется срочно посетить клинику.
Источник
Периостит большеберцовой кости – это воспаление кости, которое может возникать вследствие травматических событий и других причин. Но, каковы симптомы и какие лекарства наиболее подходят для предотвращения воспаления?
Что такое периостит большеберцовой кости
Периостит большеберцовой кости – это болезнь, которая затрагивает одну из двух длинных костей, которые образуют скелет ноги, точнее берцовую кость. В частности, воспаление затрагивает надкостницу, т.е. мембрану из соединительной ткани, которая покрывает все кости, в том числе большеберцовую кость, за исключением областей, покрытых хрящами.
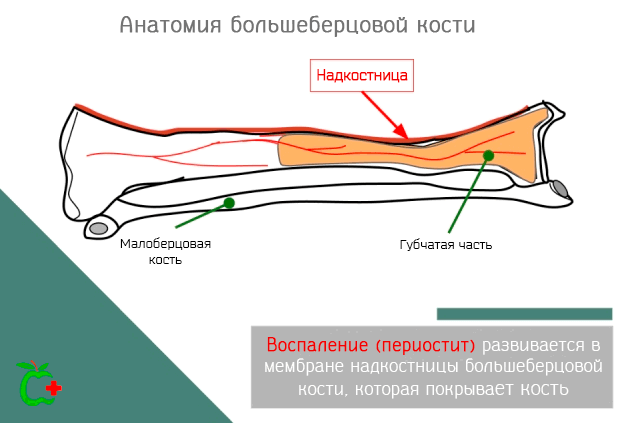
Периостит большеберцовой кости – это, обычно, следствие травмы, которая повлияла на зоны сцепления мышц с костью, реже может быть следствием бактериальной инфекции надкостницы.
В любом случае, независимо от характера воспалительного процесса, это стимулирует остеобласты внутреннего слоя надкостницы к производству новой костной ткани. Это особым образом влияет на анатомические области, пострадавшие от болезни: образуются костные пластины или даже аномальные возвышения костной ткани.
Симптомы воспаления надкостницы
Основным симптомом является локализованная боль в районе большеберцовой кости, пострадавшей от воспалительного процесса. Обычно, пострадавшие от воспаления зоны расширяются на 5-10 см и боль пронизывает всю часть, но также может быть локализована в определенных точках.
В начале заболевания боль появляется при нагрузках и исчезает во время отдыха, но с развитием воспаления становится острой и постоянной, затрудняет движения.
В воспаленной области может возникнуть покраснение, отёк и высокая чувствительность к пальпации. Боль обостряется при сгибании и вытягивании пальцев ноги.
Причины периостита большеберцовой кости
Как уже было сказано, периостит большеберцовой кости связан с воспалением соединительной ткани, которая покрывает кости.

Такое воспаление может быть вызвано:
- Бактериальной инфекцией, которые, как правило, достигают надкостницы через кровь. В этом случае периостит – следствие предыдущей инфекции. Эта ситуация, однако, очень редко встречается в нашей стране.
- Травмой. Гораздо чаще встречается периостит вызванный травмой большеберцовой кости. Травмы сопряжены с микроскопическими разрывами, из-за которых развивается воспалительный процесс.
Факторы риска периостита большеберцовой кости
Из сказанного раньше ясно, что особенно предрасположены к развитию патологии:
Спортсмены, в частности, те, которые занимаются подвижным спортом, например, бегуны, марафонцы, спринтеры, а также хопперы, волейболисты, баскетболисты и футболисты.
Вероятность воспаления надкостницы значительно повышается, если выполняются следующие условия:
- Слишком большая нагрузка без надлежащей подготовки.
- Проблемы осанки.
- Бег по пересеченной местности.
- Бег в гору или под гору.
- Использование слишком жесткой обуви.
- Неподходящая обувь. Один из факторов, который значительно увеличивает вероятность развития болезни. Бегуны должны заменять обувь, по крайней мере, каждый 450-500 км.
- Избыточный вес.
Неспортивные лица, имеющие проблемы осанки при ходьбе, увеличивающие нагрузку на мышцы ног.
Лица с пороками развития, такими как косолапие или плоскостопие, которые создают проблемы осанки при ходьбе, или ноги разной длины.
Диагностика периостита большеберцовой кости
Специалист, к которому вам следует обратиться, это врач-ортопед.
Чтобы сформулировать правильный диагноз он использует:
- Анамнестический анализ пациента.
- Анализ симптомов и признаков.
- Обследование конечности.
Дифференциальный диагноз
Поскольку симптомы в периостита большеберцовой кости имеют неспецифический характер, необходимо проведение дополнительных клинических исследований для исключения заболеваний со схожими симптомами.
Такие обследования включают:
- Рентген ноги, который помогает обнаружить аномалии надкостницы
- Сканирование костей, чтобы исключить какие-либо микротрещины в кости
- Ядерно-магнитный резонанс для выявления каких-либо образований, отёков на уровне костной ткани
Что делать при воспалении надкостницы большеберцовой кости
Если болезнь вызвана бактериальной инфекции, необходима терапия антибиотиками.
Если болезнь вызвана проблемами в мышцах, терапевтический протокол будет более сложным и, безусловно, более длинным.
Основной целью ухода является, прежде всего, устранение причин воспаления, а затем:
- Поддержание покоя, по крайней мере, в период, когда воспаление находится в своей острой фазе.
- Прикладывание ледяных компрессов в месте боли, по крайней мере, три раза в день.
- Введение противовоспалительных средств, как правило, противовоспалительных нестероидных средств.
- Местное введение кортизона. Но такие процедуры должны иметь ограниченную продолжительность и строго контролироваться специалистом, так как кортизон уменьшает прочность соединительных тканей и поэтому после первоначального эффекта, может усугубить ситуацию.
- Физиотерапевтические процедуры. Существует несколько видов процедур физиотерапии, которые могут использоваться для противовоспалительной терапии, но, чаще всего, применяют ультразвуковые средства.
После устранения воспаления необходимо восстановить тонус мышц, утраченный в период лечения.
Если существуют физические проблемы, например, плоскостопие, может потребоваться изготовление стелек для обуви с целью коррекции осанки во время ходьбы.
Как предотвратить воспаление большеберцовой кости
Коррекция следующих факторов риска поможет существенным образом снизить вероятность возникновения периостита большеберцовой кости:
- Постепенное увеличение нагрузки, с правильной подготовкой.
- Использование подходящей обуви с амортизирующей подошвой.
- Предотвращение появления избыточного веса.
- Исправление проблем осанки как статичных, так и динамических.
- Отказ от тренировок на пересеченной местности и длинных подъемов и спусков по горам.
Источник
Часть нижней конечности от колена до пятки называется голенью. В ее состав входят малоберцовая, большеберцовая кость, коленная чашечка и таранная кость – структуры тесно связаны между собой сухожилиями и связками. Голень выполняет двигательную и опорную функцию.
Она необходима для ходьбы, бега и других движений тела человека в пространстве. При появлении боли в данной области, сложно определить причину возникновения повреждения и ее тяжесть. В таких ситуациях следует обратиться в лечебное учреждение, где врач проведет необходимый осмотр и выберет подходящую терапию.
Причины возникновения боли
Голень — комплексная анатомическая структура, состоящая из костей, связок, мышц и их сухожилий, кровеносных сосудов и нервов, расположенных близко друг к другу. При их повреждении, сложно провести дифференциальную диагностику локализации травмы и определить степень ее выраженности. В травматологии выделяют следующие причины появления боли в области ног:
- травматическое повреждение нижней конечности – вывих суставов, переломы костей, ушиб мягких тканей, открытые раны кожи, разрыв мышц или сухожилий и т.д. Чаще всего при травмах может болеть область большеберцовой кости или голеностопный сустав;
- нарушение обмена веществ и нехватка некоторых микроэлементов (кальция, калия, магния, витамина Д3, натрия) – дефицитное состояние приводит к болям в мышцах, судорогам в ночное время и может стать причиной ноющей боли в голени спереди в состоянии покоя;
- длительный прием лекарственных средств. Например, использование статинов для лечения ожирения или гиперхолестеринемии приводит к повреждению мышечного волокна и развитию болей по задней поверхности голени. Длительный бесконтрольный прием диуретических препаратов провоцирует потерю микроэлементов из крови;
- повышенные физические или статические нагрузки у спортсменов, работников некоторых профессий: строителей, хирургов и др.;
- атеросклеротическое поражение артерий нижних конечностей. Врачи хорошо знают, почему болит голень ноги сзади при ходьбе на небольшие расстояния. Чаще всего это связано с прогрессирующей ишемией ног на фоне атеросклероза;
- тромбоз глубоких вен ног;
- варикозное расширение вен;
- инфекционное воспаление костной ткани в виде острого или хронического остеомиелита;
- артритили артроз голеностопа и коленного сочленения;
- компрессия нервного корешка при остеохондрозе и грыже межпозвоночного диска. В таком случае развивается резкая боль в голени правой ноги с внешней стороны при наклонах и резких движениях;
- тендиниты, бурситы (воспаление околосуставных структур) и пр.
Кроме того, встречаются редкие причины развития болей в голени – новообразования костной ткани (остеома или остеосаркома характеризуется болью передней части голени при ходьбе), болезнь Рейно и пр.
Важно! Самостоятельно выявить причину того, почему болит передняя часть голени при ходьбе невозможно. В связи с этим, при появлении боли всегда следует обращаться за медицинской помощью в больницу.
Какие болезни или повреждения могут характеризоваться болью?
Болевой синдром в голени может свидетельствовать о различных патология — от последствий удара в область сустава, до злокачественных новообразований. Наиболее распространенные болезни с болью в области голени – атеросклеротическое поражение сосудов ног, варикозная болезнь, тромбофлебит или острый тромбоз, облитерирующий эндартериит, воспаление лимфатических узлов или сосудов, остеосаркома, сахарный диабет, болезнь Осгуда-Шлаттера, переломы костей или сдавление тканей.
Чаще всего при возникновении неприятных ощущений и боли по передней поверхности голени, это связано с неадекватными физическими нагрузками, которые человек получает в тренажерном зале или во время бега. В результате них, в связочном аппарате ног развивается воспаление, приводящее к симптомам.
Диагностические мероприятия
При первых признаках заболевания следует обратиться к терапевту. Если боль появилась после травмы, то пациента доставляют в травмпункт. Диагностика проводится по определенному алгоритму:
- Сбор жалоб и анамнеза заболевания. Больные могут жаловаться на резкую боль по передней поверхности голени или ночные мышечные спазмы. Важно оценить время появления симптомов, степень их выраженности, определить факторы, провоцирующие болевой синдром.
- Осмотр голени: визуальная оценка состояния кожных покровов, пальпация, определение температуры кожных покровов и исследование пульсации на артериях нижних конечностей.
- Диагностические пробы – хождение на расстояние от 100 до 500 метров. Проводится при подозрениях на атеросклероз сосудов ног, чтобы определить степень перемежающейся хромоты и уровень ишемии тканей.
- Лабораторная диагностика. Врачи назначают клинический анализ крови, чтобы определить признаки воспалительного процесса (количество лейкоцитов, СОЭ), оценить уровень гемоглобина и других показателей. При биохимии крови оценивается количество глюкозы, холестерина, С-реактивного белка и пр.
- Инструментальные методы позволяют уточнить диагноз. Рентген конечности необходим для выявления переломов костей и повреждений суставных сочленений. УЗИ с доплером используется для оценки просвета сосудов, выявления в них тромбов и снижения скорости кровотока.
- Компьютернаяили магнитно-резонансная томография — вспомогательные диагностические процедуры, позволяющие получить подробную информацию о состоянии голени – суставов, сосудов, связок и костей.
- Консультации невролога, флеболога, сосудистого хирурга, травматолога и других специалистов при необходимости.
На основе проведенного комплексного обследования, специалист назначает лечение, которое может носить консервативный или хирургический характер.
Основные подходы к лечению
Для каждого заболевания используется свой план терапии и реабилитационных мероприятий. В основном, схемы лечения характеризуются комплексным подходом, объединяющим в себе консервативные меры и реабилитацию, кроме того могут проводиться хирургические вмешательства. Иногда пациенты дополнительно используют народную медицину. Выбор конкретной тактики терапии всегда осуществляет только лечащий врач.
Медикаментозные средства
Подбор препаратов определяется выявленным заболеванием. В лечении болей в голени используют несколько групп медикаментов:
- нестероидные противовоспалительные лекарства (НПВС) в виде таблеток или мазей для местного применения. Непродолжительные курсы терапии не приводят к развитию побочных эффектов и позволяют устранить болевые ощущения, уменьшить местные признаки воспаления и справиться с припухлостью. Наиболее распространенные средства: «Ибупрофен», «Кетонал», «Нимесулид», «Мелоксикам» и др.;
- препараты, обладающие сосудорасширяющим действием, помогают в лечении ишемии – кислородном голодании тканей, а также стимулируют регенерацию. Врачи советуют применять «Пентоксифиллин», препараты «Липоевой кислоты», «Актовегин»;
- миорелаксанты — «Тизанидин», «Баклофен» помогают снять мышечный спазм и болевые ощущения, связанные с ним;
- стероидные противовоспалительные или гормоны – «Гидрокортизон», «Целестон» и «Преднизолон». Назначаются при сильной боли на фоне аутоиммунном поражение суставных сочленений;
- антибиотики – цефалоспорины, пенициллины, макролиды или фторхинолоны используют в борьбе с бактериальной инфекцией при артритах, флегмоне мягких тканей и пр.;
- хондропротекторы – «Хондроитин сульфат» и «Глюкозамин». Средства способствуют восстановлению хрящевой ткани и являются «золотым стандартом» лечения артрозов;
- венотоники в таблетках, в виде гелей для локального воздействия – положительно влияют на состояние сосудистой стенки вен и улучшают трофику тканей («Венотон», «Ангионорм», «Рутин», «Эсцин»).
Консервативное лечение может включать в себя несколько препаратов, при назначении которых следует учитывать их совместимость.
Важно! Все медикаменты имеют определенные противопоказания, которые выявляются врачом при обследовании пациента.
Лечение болезней мышц
Если причиной заболевания является поражение мышечного волокна, то специалисты оценивают степень повреждений и подбирают лечение. Если травма характеризуется легкой степенью тяжести или болью в голени левой ноги с внутренней стороны не приводящей к выраженному дискомфорту, достаточно назначить НПВС для местного применения, бинтование эластичным бинтом и обеспечить отсутствие физических нагрузок на ногу на 2-4 недели. После острого периода патологии пациента направляют на ЛФК и лечебный массаж.
В случае тяжелого поражения, например, при разрыве мышц голени, требуется хирургическая коррекция – врачи сшивают мышечное волокно и иммобилизируют ногу с помощью гипсовой лонгеты. Сроки иммобилизации — 2-3 месяца. После этого, больной начинает длительную реабилитацию, направленную на возвращение двигательных функций. Для восстановительного лечения пациенту советуют обратиться к лечебной физкультуре и массажу. Физиотерапия (УВЧ, магнитотерапия, лазерное воздействие) улучшают скорость регенерации поврежденных тканей и прогноз для человека.
Лечение болезней костей и сухожилий
Терапия патологий костной системы всегда комплексная и зависит от выявленного у пациента заболевания. При сложных переломах пациенту выполняются хирургические операции, для сопоставления костных фрагментов. После чего накладывается гипсовая повязка, обеспечивающая неподвижность ноги.
Остеомиелит, характеризующийся инфекционным поражением костей, требует срочного назначения антибактериальных средств с их пероральным приемом или внутрикостным введением. Кроме того, проводится операция — гнойный очаг дренируется и промывается антисептическими растворами.
Возможности профилактики
Основные рекомендации по предупреждению болевых ощущений в голени следующие:
- приверженность к назначаемой терапии после травм и при наличии соматических заболеваний;
- ограничение интенсивности физических нагрузок до приемлемого для человека уровня;
- отказ от вредных привычек;
- нормализация режима труда и отдыха;
- изменение питания (добавление овощей, фруктов, зелени, нежирного мяса и ограничение сладкого, мучного, жирного, соленого);
- прием курсами витаминов и микроэлементов.
Профилактика повторных повреждений голени основывается на соблюдении аналогичных советов.
Заключение
Болевой синдром в области голени чаще всего свидетельствует о травматизации связок, костей или суставов. При своевременном обращении к врачу, специалист проводит комплексное обследование и определяет причину возникновения неприятных ощущений. Лечение включает в себя прием обезболивающих и противовоспалительных средств при иммобилизации конечности. Неподвижное положение ноги позволяет ускорить восстановление поврежденных структур и приблизить выздоровление.
Большая и малая берцовые кости расположены в голени человека. Эта часть конечности постоянно испытывает сильные нагрузки. Боль в берцовой кости появляется по разным причинам, часто связана с именно с усилением физической активности, но после отдыха симптом пропадает. В других случаях берцовая кость болит долго – неприятное проявление позволяет заподозрить заболевания кости, мышц, нервов, суставов или сосудов. В таких ситуация необходима консультация врача.
1. Перелом кости
Сильно болит берцовая кость при переломе. Ощущения являются очень сильными, так как повреждается костная ткань, надкостница, нервные окончания, мягкие ткани, кровеносные сосуды. Часто ситуация осложняется кровотечением, развитием воспалительного процесса и смещением частей берцовой кости. Боль усиливается при любом движении конечностью, дотрагивании. Основной метод подтверждения перелома – изучение рентгенографического снимка. Хирург назначает обезболивающие и противовоспалительные препараты, кальций, накладывает гипс.
2. Атеросклероз
Нарушение липидного обмена, превышение уровня холестерина в крови, недостаточная двигательная активность и вредная пища провоцируют атеросклероз. Боль в области берцовой кости может возникать ссади ноги и спереди, связана с недостаточным насыщением тканей кислородом, постепенной гибелью клеток мягких тканей. В начальных стадиях болезненность ощущается при длительной ходьбе или беге, затем становится постоянной.
Для подтверждения диагноза необходим биохимический анализ крови, ангиография и допплерография. Назначается комплексное медикаментозное лечение и диетотерапия.
3. Остеохондроз
Ситуация, когда болит берцовая кость при ходьбе, может возникнуть из-за развития остеохондроза позвоночника в пояснично-крестцовом отделе. Из-за нарушения обменных процессов и кровоснабжения в межпозвонковых дисках ощущается болезненность. Она особенно заметна в голенях ног при беге, поднятии тяжестей. Больному назначаются исследования – рентгенография, компьютерная томография или МРТ, миелография. Терапия должна состоять из медикаментозного лечения, физиотерапии ЛФК, в ряде случаев показана хирургическая операция.
4. Мышечный спазм
Значительное переутомление мышц может привести к появлению судорог. В этом случае область берцовой кости болит по-особому – внезапно происходит сильное сокращение мышц, оно бывает кратковременным (несколько секунд) или длительным (растягивается на минуты). Может возникать в центе икр или спускаться низко, к стопам. Ощущения связаны с нарушением кровоснабжения мышц в момент судороги.
Для расслабления тканей необходим лечебный массаж, достаточный отдых. Требуется соблюдать питьевой режим, принимать микроэлементы – кальций, калий, магний. При сильных болях рядом с берцовой костью или в стопе, вызванными спазмами, необходимы обезболивающие средства.
5. Деформирующий остеит
Другое заболевание, когда возникает боль в малой берцовой кости или большой – называется деформирующий остеит. Его провоцирует нарушение активности клеток костной ткани – остеокластов и остеобластов, что приводит к деформации и разрушению костей, возникновению искривлений, переломов. Боль описывается как ноющая и постоянная, усиливающаяся в состоянии покоя. Подтверждают заболевание при помощи рентгенографии, сцинтиграфии. Используется комплексное лечение длительного характера.
Другие причины боли в берцовой кости
Болезненность берцовой кости может являться симптомом многих болезней. После выполнения диагностических процедур могут быть подтверждены:
- ушиб костей голени, чаще наблюдается с внешней стороны, сопровождается повреждением тканей;
- растяжение мышц голени;
- вывих и растяжение связок голеностопного сустава;
- синдром расколотой голени;
- варикозное расширение вен;
- нарушение кровоснабжения стоп и голени;
- тромбофлебит;
- рожистые воспаления, фурункулы, трофические язвы, остеомиелит голени;
- дегенеративные изменения межпозвонковых дисков, грыжи;
- образование опухолей (раковых и доброкачественных) в тканях и сосудах ног;
- заболевания эндокринной системы, в том числе сахарный диабет.
К какому врачу обратиться
Когда возникают боли в области берцовой кости, они имеют постоянный, выраженный характер, затруднена ходьба, требуется определить их причину. Первичный прием обычно проводит терапевт или хирург. Точную диагностику с дальнейшим назначением лечения проведут врачи-специалисты:
- травматолог;
- невролог;
- флеболог;
- нейрохирург;
- эндокринолог;
- онколог;
- инфекционист.
Когда боль в берцовой кости нельзя игнорировать
Боли в области берцовой кости провоцируют разные причины. В любом случае такое проявление – это особая физиологическая реакция, сигнал об опасности, который падает организм. При переломах, сильных, растяжениях мышц и связок область голени может болеть чрезвычайно остро, в таких случаях требуется экстренная медпомощь.
Если берцовая кость болит постоянно, ощущения носят ноющий или резкий характер, сопровождаются судорогами, отечностью, признаками воспаления, изменением структуры сосудов, движения в колене, ноге ограничиваются – требуется срочно посетить клинику.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Это распространенная беговая травма, которая также встречается у танцоров, использующих туфли на каблуке. Термин «шинсплинт» собирательный и чаще всего описывает синдром боли в области передней поверхности большеберцовой кости. Он может включать в себя как воспаление надкостницы большеберцовой кости, так и сухожилий мышц-стабилизаторов стопы на высокой позиции (на носочках), в первую очередь заднюю большеберцовую мышцу. Попробуем разобраться, почему эти проблемы возникают и как их можно избежать.
Биомеханика травмы
Основное отличие бега от ходьбы в отсутствии фазы двойной опоры (когда обе ноги находятся на земле одновременно), в результате чего вес тела приходится при приземлении на одну конечность, что приводит к 1) резкому увеличению ударной нагрузки на ногу; 2) необходимости увеличивать активность мышц-стабилизаторов стопы. То есть мышц, обеспечивающих не столько мощность (как икроножная и камбаловидная мышцы), сколько правильную позицию приземляющейся и отталкивающейся стопы, адаптацию к неровной поверхности.
В результате повышенной нагрузки мышцы-стабилизаторы “забиваются” и укорачиваются, как и любые мышцы после тренировки. И тут включается второй механизм, обуславливающий травму, – распределение ударной нагрузки.
Когда мы приземляемся на ногу, мышцы, связки и кости принимают и рассеивают ударную нагрузку. Если мышца эластична и находится в нормальном тонусе, то большая часть удара поглощается удлинением её брюшка (центральной части), а сухожилия и места прикрепления к кости берут на себя остаток удара. Если же мышцы укорочены и не эластичны, значительно больше ударной нагрузки приходится на место прикрепления.
Прикрепляются мышцы-стабилизаторы к кости не напрямую, а вплетаясь в надкостницу (плотный слой соединительной ткани, которая покрывает всю кость). При приеме удара мышцы как бы дергают за надкостницу, что приводит к ее микротравматизации и воспалению.
Усиливать ударную нагрузку на мышцы голени могут также структурные нарушения стопы, такие как избыточно-высокий свод стопы ( иллюстрация 3) , что снижает его амортизационную способность, и плоско-вальгусные стопы, часто ведущие к гиперпронации (избыточного завала голеностопного сустава и стопы кнутри при приземлении) и, следственно, дополнительной нагрузке на заднюю большеберцовую мышцу.
Причины шинсплинта
1) Слабые и забитые мышцы-стабилизаторы стопы
2) Высокая ударная нагрузка.
Причиной высокой ударной нагрузки могут быть:
- избыточный вес;
- структурные особенности стопы – гиперпронация, высокий ригидный свод стопы;
- обувь с низкой амортизацией;
- жесткая поверхность для бега;
- жесткий контакт с поверхностью (излишне высокое напряжение стоп при контакте);
- ускорения или бег по наклонной поверхности вниз;
- бег по неровной поверхности.
Причем забить мышцы можно в один день, к примеру, при тренировке в парке, а повредить надкостницу на следующей тренировке при беге по обычной для вас жесткой поверхности, просто на укороченные мышцы.
Источник


