Болит икра правой ноги вены
Регулярное ощущение того, что тянет вены на ногах – весьма нередкий фактор. Причинами такого явления в большинстве случаев служат нарушения внутривенного кровотока в икроножной области.

Боли в венах при заболеваниях сосудов обычно имеют ноющий либо тянущий характер, могут быть довольно серьезными или лишь слегка напоминать о себе.
Но в любом случае, боль в венах ног это острый сигнал к тому, что следует немедленно обратиться к сосудистому хирургу для установления ее этиологии и получения рекомендаций к лечению.
В данном материале пойдет речь о том, что может служить главным фактором возникновения болей в икрах ног, что следует предпринять самому больному для восстановления организма, какие методы лечения наиболее эффективны.
Перечень заболеваний
Сосуды и капилляры — это своеобразные «русла», снабжающие кровью все органы тела. Поэтому любые венозные патологии неустановленного происхождения представляют серьезный риск для здоровья и жизни пациента.
Основными факторами возникновения болей на ноге могут служить:
Варикоз нижних конечностей
Боли при варикозе имеют признаки тянущих, появляются по причине кровяных застоев в икроножной области, серьезных венозных деформаций, потери эластичности стенок сосудов. Возникает опасность тромбообразования, развития трофических язв.
Факторы возникновения варикоза:
- Гиподинамичный образ жизни.
- Беременность.
- Излишняя масса тела.
- Ношение тесной и неудобной обуви, высокого каблука.
- Работа, связанная с постоянным нахождением стоя или наоборот, статичным положением в рабочем кресле.
- Наследственный фактор.
Основные признаки варикоза вен следующие: отечность, боли в вене, изменение цвета и структуры кожных покровов, появление жжения, распирания и зуда.
На более серьезных стадиях появляются язвы трофической этиологии.
Тромбофлебит глубоких вен
Тромбообразование в венах, расположенных в глубине мышечного слоя. Если болят глубокие вены, то появляется ощущение ноющей боли, словно кто–то растягивает мягкие ткани ноги, а кожный покров над очагом болезни приобретает красноватый оттенок и повышенную болезненность.
На запущенных этапах недуга кожа становится насыщенного синюшного оттенка.
В основном от тромбофлебитов данного вида страдают лица мужского пола.
Тромбофлебит подкожных вен
Основными признаками недуга служат отечность голени и ступни, икры сильно болят, возникает чувство распирания и жжения в очаге воспаления.
Такие симптомы возникают при отсутствии своевременной терапии варикозного недуга, а также иных способствующих факторах, к примеру, инфекциях и простуде. Ногу тянет в области икры и в подколенной части, появляются отеки, болевые ощущения на коже, венозные узелки.
Синдром постфлебитической этиологии
Возникает в результате ХВН в тандеме с осложнениями тромбофлебита глубинных венозных сосудов. На первом этапе пациента беспокоят быстрая утомляемость ног, отечность, проходящая после отдыха, венозные узлы.
Второй этап характеризуется хроническими отеками, изменениями окраски кожных покровов и их структуры в сторону сухости и уплотнения. Это возникает по причине патологического разрастания соединительных тканей, что в перспективе может повлечь склероз кожи и подкожной клетчатки.
Третий этап – это появление застойных дерматитов, целлюлита, трофических язв.
Тромбоз
В большинстве случаев возникают в результате длительной гиподинамии, например, при общем параличе, недугах, предполагающих постоянный постельный режим.
Начало заболевания заметить трудно по причине практически полной бессимптомности. Позже наблюдаются следующие факторы: болезненные ощущения при тактильном осмотре и сгибе коленного сустава: отечность, деформация поверхностных венозных сосудов, нога становится горячей, температура в очаге локализации повышается.
Как бороться с болями
Многие пациенты задают врачам вопрос: у меня тянет вены на ногах, что можно сделать? Сначала доктор назначит комплекс мер диагностического характера, для установления точного диагноза и назначения лечения.

Далее следует ряд рекомендаций по борьбе с недугом, которые, как правило, носят комплексный характер, так как для лечения одних только медикаментов будет недостаточно.
Обычно в число мер по устранению симптомов венозных патологий входят следующие назначения:
- Специальная диета.
- Борьба с опасными зависимостями.
- Комплекс аптечных медикаментозных средств.
- Ежедневное использование компрессионного белья.
- Радикальные хирургические методы.
- Народные способы.
Задачей лечения является устранение симптомов болезни, профилактика ее распространения, купирование риска осложнений.
Правильное питание
Основными целями регулировки питания служат: снижение вязкости крови и борьба с лишними килограммами.
Как известно, избыточная масса тела порождает увеличение нагрузки на икроножную область, а значит и на вены, расположенные в нижних конечностях. А излишняя густота крови, которая имеет место при варикозной болезни, порождает застойные явления в икрах ног и деформацию сосудов.
Больному следует полностью пересмотреть свой рацион, отказавшись от излишне соленой пищи, копченостей, острых маринадов, консервов, жирных продуктов. А вот пить следует как можно больше – это способствует разжижению крови.
Пусть в вашем рационе преобладают продукты, содержащие витамин Е: яйца, растительные масла, пророщенные зерна. Отличное средство для здоровья вен – витамин С, содержащийся в цитрусах, клубнике, помидорах, черной смородине.
Ешьте больше морепродуктов, они содержат мел и йод, которые укрепляют венозные стенки.
Пагубные зависимости
Алкогольную и табачную – оставьте в прошлом. Если тянет вены на ногах при варикозе и тромбофлебите, вредные привычки лишь усугубят сосудистые деформации, ухудшат структуру венозных стенок, приведут к загустению крови.
Компрессионный трикотаж
Эта мера носит сопутствующий и поддерживающий характер в комплексном лечении варикоза. Компрессионное белье помогает:
- Сдержать дальнейшее растяжение вен, перераспределить потоки крови из больных сосудов в здоровые.
- Нормализовать кровоток и снабжение питанием мягких тканей.
- Предотвратить угрозу тромбоообразования.
- Снизить отечность и болевые ощущения, тяжесть в ногах, придать комфорт растянутым венам.
Медикаментозные средства
При устранении варикозной болезни и тромбофлебита применяют средства как для наружного, так и для внутреннего применения, направленные на укрепление венозных стенок, нормализации сосудистого и капиллярного кровообращения, устранение отечности и воспалений, а также на предотвращение прогрессирования патологии.
Как правило, венозным больным назначаются медикаменты следующих спектров действия:
- Венотоники, способствующие укреплению стенок вен, их тонизированию «Детралекс», «Флебодиа 600», «Флебофа».
- Кроворазжижающие препараты — лекарства на основе гепарина и ацетилсалициловой кислоты.
- Медикаменты противотромбозного действия, называемые антикоагулянтами: «Клексан», «Гепарин», «Фраксипарин».
- Средства против внутривенных воспалений — «Диклофенак».
Меры хирургического вмешательства
К малоинвазивным методам борьбы с больными венами относят:
- Лазерную и радиочастотную коагуляцию, когда в больную вену направляют лазерные лучи или радиочастотные волны, способствующие их спаиванию и удалению.
- Склеротерапию, при которой в вену с помощью иглы вводят склерозант, провоцирующий зарастание сосуда соединительной тканью и выведению его из системы кровообращения.
К классическим хирургическим методам относятся:
- Микрофлебэктомия, при которой через надрез на коже выводится наружу и удаляется микроучасток вены.
- Классическую флебэктомию, предусматривающую полное удаление венозного сосуда.
Народные методы
Таких способов известно немалое количество. Это могут быть как наружные средства: компрессы, растирания, мази, так и различные настойки для употребления внутрь.
Очень популярны средства на основе конского каштана, яблочного уксуса, крапивы, мать–и–мачехи при варикозе.
Заключение
Если появились регулярные ощущения, что тянет ногу, отечность, тяжесть, повышенная усталость в области нижних конечностей, игнорировать данные симптомы недопустимо.
Необходимо немедленно посетить врача – флеболога. Только он сможет установить достоверную причину, почему появились болевые ощущения в ногах, каков этап развития недуга, что следует предпринять для того, чтобы лечение было максимально эффективным.
Относитесь к здоровью ног с должным вниманием. Помните: скорость выздоровления во многом зависит от пациента! Будьте здоровы!
Источник
Икру составляют две мышцы — икроножная и камбаловидная. Икроножная и камбаловидная мышцы пересекаются у ахиллова сухожилия, которое присоединяется непосредственно к пятке. Эти мышцы используются при любом движении ноги и стопы.
Симптомы
Выраженность и характер боли и икрах ног различается у разных людей, но, как правило, она ощущается как ноющая, тупая или острая боль по задней поверхности ноги, иногда сочетающаяся со скованностью. Симптомы, которые могут указывать на более серьезное заболевание, включают:
- опухание;
- непривычно холодную или бледную кожу в этой области;
- покалывание или онемение в икре и ноге;
- слабость в ноге;
- задержку жидкости;
- покраснение, излишнюю теплоту кожи или болезненность в икре.
Если у Вас имеется хотя бы один из вышеперечисленных симптомов, Вам необходимо обратиться к врачу.
Причины
8 причин боли в икрах ног
Боль в икре может быть следствием ряда причин, включая перенапряжение мышц, спазмы и проблемы со стопой. Хотя, в большинстве случаев, боль в икрах ног можно лечить дома, некоторые ситуации могут, наоборот, потребовать немедленного медицинского вмешательства.
1. Спазмы мышц
Спазмы мышц — это резкие, болезненные сокращения мышц. Спазм может пройти быстро или длиться несколько минут. Спазмы — распространенное явление, они обычно вызваны слишком упорными упражнениями или включением новых упражнений в программу тренировок. Спазмы также могут быть следствием обезвоживания, травмы мышц или нехватки минеральных веществ в организме. Более тяжелые причины спазмов мышц включают:
- почечную недостаточность;
- гипотиреоз;
- алкоголизм;
- диабет;
- выраженное заболевание периферических сосудов.
В некоторых тяжелых случаях ограничение притока крови к частям тела и другие серьезные состояния и заболевания могут также вызывать спазмы мышц.
2. Растяжение мышц
Растяжение мышц обычно является результатом усталости мышц, а также излишней или неправильной нагрузки на мышцы. Например, начало новой программы тренировок или включение в программу упражнений, при которых серьезно задействованы мышцы ног, таких как бег, плавание, катание на велосипеде или пауэрлифтинг, могут привести к растяжению мышц икры. Как правило, человек сразу понимает, что растянул мышцу из-за резкой боли и ограничения подвижности. Легкие и умеренные растяжения можно успешно лечить дома при помощи терапии холодом и теплом и приема противовоспалительных препаратов. Сильное растяжение и разрыв мышц требуют обращения за квалифицированной помощью.
3. Воспаление ахиллова сухожилия
Воспаление ахиллова сухожилия может быть результатом излишней нагрузки на сухожилие, его растяжения или перенапряжения. Распространенные симптомы включают воспаление сухожилия, боль по задней части ноги, опухание и ограничение подвижности при сгибании стопы. Обычно при воспалении ахиллова сухожилия помогают простые методы типа терапии холодом и теплом, наложения эластичного бинта, постельного режима и приема безрецептурных обезболивающих и противовоспалительных препаратов. Тем не менее, если лечение в домашних условиях не приносит результатов или боль становится сильнее, важно быстро обратиться к врачу.
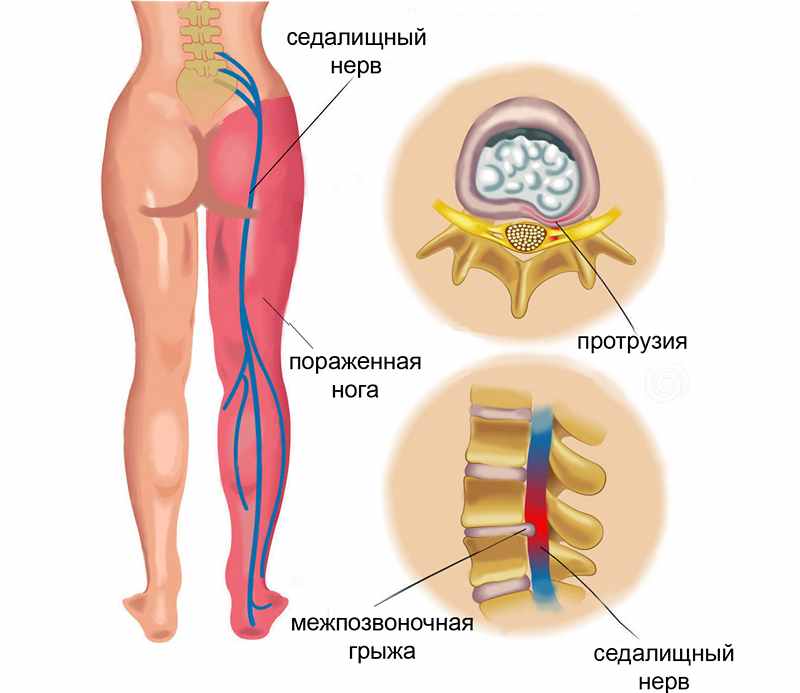
4. Ишиас
Ишиас — это комплекс симптомов, которые являются следствием проблем с седалищным нервом — нервом, контролирующим мышцы ноги и стопы. Ишиас может вызывать боль, онемение и покалывание в пояснице, которые могут распространяться на бедро, ягодицу и спускаться вниз по задней поверхности ноги, затрагивая также икру, лодыжку и стопу. Иногда при серьезных повреждениях седалищного нерва может наблюдаться слабость мышц ноги и стопы. В тяжелых случаях ишиаса проводится оперативное вмешательство.
Ишиас может быть вызван рядом состояний и заболеваний, которые связаны с позвоночником и могут затрагивать спинномозговые нервы. Кроме того, ишиас может быть вызван травмой, например, вследствие падения, а также опухолью в позвоночнике. Самые распространенные проблемы с позвоночником, которые могут вызвать ишиас:
Межпозвонковая грыжа
Наши позвонки отделены друг от друга небольшими хрящами. Эти хрящи наполнены гелеобразным веществом, обеспечивая подвижность позвоночника и амортизацию при движении. Межпозвонковая грыжа возникает в том случае, когда наружная твердая оболочка диска разрывается. Часть внутренней субстанции диска, таким образом, выдавливается наружу и может сдавить корешок седалищного нерва, что приведет к боли и онемению в нижней конечности. Наиболее часто боль в икрах ног сочетается с болью в пояснице, ягодице, бедре и стопе, но в своей практике мы видели случаи изолированной боли в икре ноги, МРТ подтвердило наличие большой межпозвонковой грыжи. Также в случае боли в икре, связанной с наличием межпозвонковой грыжи, действует правило: «Чем ниже боль по ноге, тем больше размер межпозвонковой грыжи», поэтому обычно боль в икре ноги с однрой стороны или в голенях с двух сторон вызывает грыжа диска большого размера, что диктует необходимость ранней диагностики. Сделайте МРТ поясничного отдела позвоночника, если боль в голени беспокоит с одной стороны и сочетается или раньше были такие симптомы, как боль или онемение в пояснице, ягодице, бедре и стопе до пальцев. Все эти симптомы говорят о защемлении седалищного нерва.
Стеноз позвоночного канала
Стеноз позвоночного канала — это аномальное сужение позвоночного канала (полой вертикальной трубки в центре позвоночника, где располагаются спинной мозг и отходящие от него корешки спинномозговых нервов). Из-за сужения позвоночного канала происходит сдавление спинного мозга и корешков седалищного нерва.
Спондилолистез
Спондилолистез — это одно из состояний, ассоциирующихся с дегенерацией межпозвонковых дисков. Когда один из позвонков смещается вперед по отношению к соседнему нижнему, первый может сдавить корешок седалищного нерва.
Синдром грушевидной мышцы
Синдром грушевидной мышцы — это редкое нейромышечное расстройство, при котором грушевидная мышца непреднамеренно сокращается или сжимается, что вызывает ишиас. Грушевидная мышца — это мышца, соединяющая нижнюю часть позвоночника и бедренные кости. Когда мышца сжимается и уплотняется, она может оказывать давление на седалищный нерв, приводя к ишиасу. Синдром грушевидной мышцы может усугубляться, если человек долгое время находится в сидячем положении, после падения или автомобильной аварии. Однако, данный синдром существует лишь в теории и скорее всего связан с недостаточно проведенной диагностикой пациента. За всю нашу практику (более 20 лет работы) боль в грушевидной мышце всегда была связана с межпозвонковой грыжей поясничного отдела позвоночника и полностью исчезала на фоне лечения грыжи диска.
Синдром конского хвоста
В редких случаях межпозвонковая грыжа может так сдавить нервы, что это вызовет у человека потерю контроля за мочевым пузырем и/или кишечником. Такое состояние называют синдромом конского хвоста. Синдром конского хвоста также может вызывать онемение и покалывание в паховой области, снижение чувствительности в эрогенных зонах и даже паралич, если оставить этот синдром без лечения.
Синдром конского хвоста обычно развивается постепенно. Важно немедленно обратиться за медицинской помощью при следующих симптомах:
- потеря контроля над мочеиспусканием и/или дефекацией, что может привести к недержанию или, наоборот, задержке мочи и запорам;
- боль в одной или обеих ногах;
- онемение в одной или обеих ногах;
- слабость в одной или обеих ногах, из-за чего бывает сложно встать из положения сидя;
- частые спотыкания, когда человек пытается встать;
- заметно прогрессирующая или резкая и выраженная потеря чувствительности в нижней части тела, что включает область между ног, ягодицы, внутреннюю поверхность бедер, пятки и всю стопу.
Диагностика и лечение
Диагностика причины ишиаса начинается с медицинского осмотра. В дальнейшем врач направляет пациента на обследование. Наиболее распространенными вариантами такого обследования являются радиографические методы, такие как МРТ и КТ.
Ренгенография не может показать повреждение седалищного нерва. МРТ использует мощные магниты и радиоволны для создания детальных изображений позвоночных структур и является основным методом диагностики ишиаса. КТ используется в тех ситуациях, когда проведение МРТ затруднено или невозможно. Скорее всего, в таком случае пациенту назначат КТ-миелограмму, что подразумевает введение в позвоночник специального красителя, чтобы получить более четкие снимки спинного мозга и нервов.
Лечение ишиаса напрямую связано с причинами этого состояния. Если ишиас вызван опухолью в просвете позвоночного канала, то требуется немедленная консультация нейрохирурга и онколога при необходимости. Если ишиас вызван осложнениями остеохондроза- грыжей межпозвонковго диска, спондилезом, спондилоартрозом, спондилолистезом или вторичным спинальным стенозом, то требуется комплексное консервативное лечение, которое включяет методы вытяжения позвоночника (мы рекомендуем безнагрузочное вытяжение, как наиболее эффективный и безопасный вид вытяжения позвоночника),противовоспалительное лечение (мы рекомендуем гирудотерапию), различные методы массажа, лечебную физкультуру, кинезиотейпирование и так далее.
Хирургическое вмешательство может потребоваться при сильной боли или в ситуациях, когда происходит потеря контроля за мочеиспусканием и/или дефекацией. Также операция необходима, если у пациента развилась слабость в определенных группах мышц ноги. Двумя самыми популярными вариантами операций являются дискэктомия, при которой удаляется часть межпозвонкового диска, оказывающая давление на нерв, и микродискэктомия, во время которой часть межпозвонкового диска удаляется через маленький надрез, а хирург при этом использует микроскоп. Хирургическое лечение не приводит к выздоровлению, оно позволяет лишь избежать осложнений грыжи диска, при этом может вызвать еще более грозные осложнения.
5. Ушиб
Ушиб является результатом травмы, такой как падение или удар. В результате травмы капилляры под кожей лопаются, что вызывает изменение цвета кожи (синяк). Ушибы, как правило, проходят сами собой. Тем не менее, необходимо показаться врачу, если у Вас появляются синяки просто так, без травмы, или если синяки появляются повторно в том же самом месте, опять же, без каких-либо внешних воздействий.
6. Нейропатия периферических нервов при диабете
Диабетическая нейропатия периферических нервов — это повреждение нервов, затрагивающее ноги, стопы, руки и кисти. Это состояние является распространенным осложнением диабета и вызвано повышенным содержанием сахара в крови, генетическими факторами и воспалением нервов. Другие симптомы нейропатии включают:
- острую боль;
- мышечные спазмы;
- слабость мышц;
- потерю координации;
- онемение;
- снижение восприимчивости к боли и изменениям температуры.
7. Тромбоз глубоких вен
Тромбоз глубоких вен является следствием формирования кровяного сгустка в глубоких венах руки или ноги, включая икру. Существует ряд факторов и состояний, которые могут вызывать тромбоз глубоких вен, включая длительное пребывание в положении сидя, побочные эффекты от приема некоторых препаратов и курение. Симптомы тромбоза глубоких вен включают:
- визуально заметные вены в пораженной области;
- опухание;
- болезненность в ногах;
- изменение цвета кожи;
- повышенную теплоту кожи икры.
Если у Вас развиваются симптомы тромбоза глубоких вен, необходимо сразу обратиться к врачу.
8. Компартмент-синдром
Компартмент-синдром — это серьезное состояние, которое возникает при повышении давления внутри миофасциального пространства. Миофасциальное пространство — это группа мышечных тканей, кровеносных сосудов и нервов в руках и ногах, окруженная очень плотной мембраной — фасцией. Фасция не растягивается, поэтому воспаление и опухание в миофасциальном пространстве может привести к значительному повышению давления, что приводит к повреждению мышц, кровеносных сосудов и нервов, располагающихся в миофасциальном пространстве.
Повышение давления также может привести к блокировке притока крови к миофасциальному пространству. Это приводит к кислородному голоданию тканей и клеток впоследствии к их отмиранию. Если компартмент-синдром не лечить, результатом может стать ампутация.
Статья добавлена в Яндекс Вебмастер 2018-03-30, 12:31.
Источник