Болит между ног и ягодиц
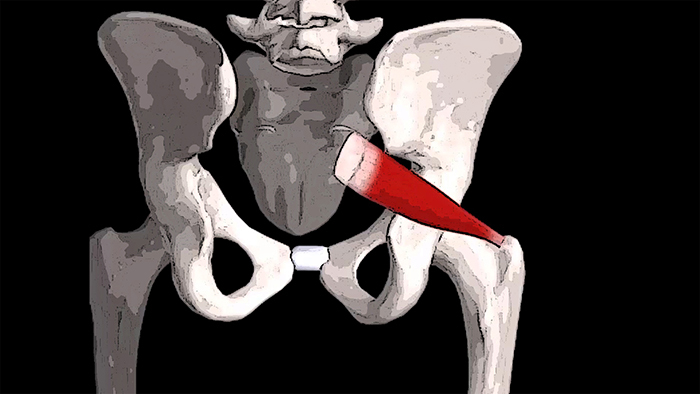
 ýòîé ïóáëèêàöèè ìû äåòàëüíî ðàçáåð¸ì àíàòîìèþ, ôóíêöèþ, òðèããåðíûå òî÷êè, è çîíû îòðàæ¸ííîé áîëè, êîòîðûå âîçíèêàþò â ðåçóëüòàòå ïîðàæåíèÿ ãðóøåâèäíîé ìûøöû.
Ãðóøåâèäíóþ ìûøöó (musculus piriformis) íàçûâàþò äâàæäû äüÿâîëîì èç-çà òîãî, ÷òî îíà ìîæåò ÿâëÿòüñÿ èñòî÷íèêîì ïðîáëåì, ñâÿçàííûõ ñ óùåìëåíèåì íåðâîâ è áîëåçíåííûõ îùóùåíèé, îòðàæ¸ííûõ èç òðèããåðíûõ òî÷åê.
Ãðóøåâèäíàÿ ìûøöà: àíàòîìèÿ
Ôîðìà è ðàçìåðû ãðóøåâèäíîé ìûøöû ìîãóò îòëè÷àòüñÿ ó ðàçíûõ ëþäåé. Ó ïîäàâëÿþùåãî áîëüøèíñòâà musculus piriformis øèðîêàÿ è ìàññèâíàÿ, ó íåêîòîðûõ òîíêàÿ è íåáîëüøàÿ.
Ãðóøåâèäíàÿ ìûøöà îäíèì ñâîèì êîíöîì (ìåäèàëüíî) ïðèêðåïëÿåòñÿ ê ïåðåäíåé ïîâåðõíîñòè êðåñòöà. ×àñòü âîëîêîí ìîæåò ïðèêðåïëÿòüñÿ ê êðàþ ñåäàëèùíîãî îòâåðñòèÿ ó êàïñóëû êðåñòöîâî-ïîäâçäîøíîãî ñóñòàâà, à ÷àñòü ìûøå÷íûõ ïó÷êîâ ê êðåñòöîâî-îñòèñòîé ñâÿçêå. Ñâåðõó îíà ìîæåò ïåðåïëåòàòüñÿ ñ âîëîêíàìè ñðåäíåé è ìàëîé ÿãîäè÷íûõ ìûøö, à ñíèçó ñ âåðõíåé áëèçíåöîâîé ìûøöåé.
Äðóãèì ñâîèì êîíöîì (ëàòåðàëüíî) ãðóøåâèäíàÿ ìûøöà ïðèêðåïëÿåòñÿ îêðóãëûì ñóõîæèëèåì ê áîëüøîìó âåðòåëó áåäðåííîé êîñòè.
ÐÅÊÎÌÅÍÄÓÅÌ Ê ÏÐÎÑÌÎÒÐÓ
ãðóøåâèäíàÿ ìûøöà âûõîäèò èç òàçà ÷åðåç áîëüøîå ñåäàëèùíîå îòâåðñòèå.
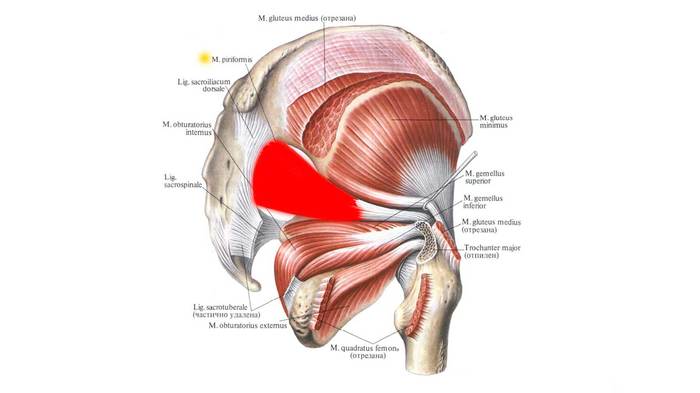
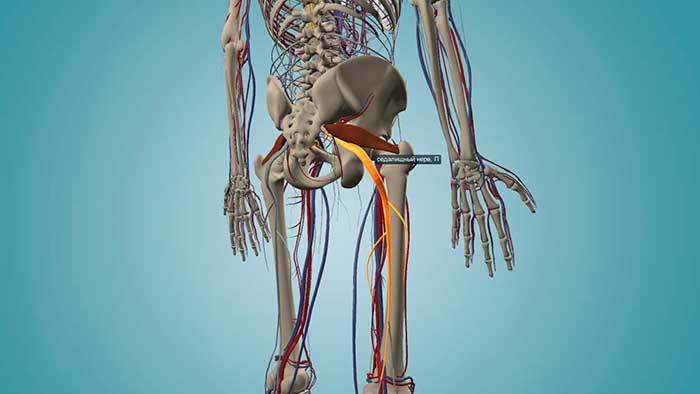
Ïîìèìî ñåäàëèùíîãî íåðâà, ÷åðåç áîëüøîå ñåäàëèùíîå îòâåðñòèå òàêæå ïðîõîäÿò âåðõíèå ÿãîäè÷íûå ñîñóäû è íåðâ, ñðàìíûå ñîñóäû è íåðâ, íèæíèé ÿãîäè÷íûé íåðâ, çàäíèé êîæíûé íåðâ áåäðà, à òàêæå íåðâû, íàïðàâëÿþùèåñÿ ê áëèçíåöîâûì, âíóòðåííåé çàïèðàòåëüíîé ìûøöàì è êâàäðàòíîé ìûøöå áåäðà.
Êîãäà ãðóøåâèäíàÿ ìûøöà ìàññèâíàÿ è çàïîëíÿåò âñ¸ ïðîñòðàíñòâî îòâåðñòèÿ, îíà ìîæåò ñäàâëèâàòü ñîñóäû è íåðâû, ïðîõîäÿùèå çäåñü æå, ÷òî íåãàòèâíî ñêàçûâàåò íà èííåðâàöèè è êðîâîñíàáæåíèè íå òîëüêî âñåé íîãè, íî òàêæå ÿãîäè÷íîé îáëàñòè è ïåðåäíåãî îòäåëà ïðîìåæíîñòè.
Äðóãèå êîðîòêèå ìûøöû, âðàùàþùèå áåäðî íàðóæó (âåðõíÿÿ è íèæíÿÿ áëèçíåöîâûå ìûøöû, âíóòðåííÿÿ è íàðóæíàÿ çàïèðàòåëüíàÿ ìûøöû, à òàêæå êâàäðàòíàÿ ìûøöà áåäðà) íàõîäÿòñÿ íèæå ãðóøåâèäíîé ìûøöû è ìîãóò âíîñèòü ñâîé äîïîëíèòåëüíûé âêëàä â ðàçâèòèå ñèíäðîìà ãðóøåâèäíîé ìûøöû è óùåìëåíèÿ ñåäàëèùíîãî è âûøåïåðå÷èñëåííûõ íåðâîâ.
Ôóíêöèè ãðóøåâèäíîé ìûøöû
Ïðè âåñîâîé íàãðóçêå ãðóøåâèäíàÿ ìûøöà ó÷àñòâóåò â êîíòðîëå èçáûòî÷íîé è/èëè áûñòðîé ðîòàöèè áåäðà, íàïðèìåð, â ôàçå óñòàíîâêè ñòîïû âî âðåìÿ õîäüáû èëè áåãà, à òàêæå ñòàáèëèçèðóåò òàçîáåäðåííûé ñóñòàâ, ó÷àñòâóÿ â óäåðæàíèè ãîëîâêè áåäðåííîé êîñòè â âåðòëóæíîé âïàäèíå.
Ãðóøåâèäíàÿ ìûøöà âìåñòå ñ âåðõíåé è íèæíåé áëèçíåöîâîé, íàðóæíîé è âíóòðåííåé çàïèðàòåëüíîé, à òàêæå êâàäðàòíîé ìûøöåé áåäðà ó÷àñòâóåò â íàðóæíîì âðàùåíèè áåäðà.
Gifx
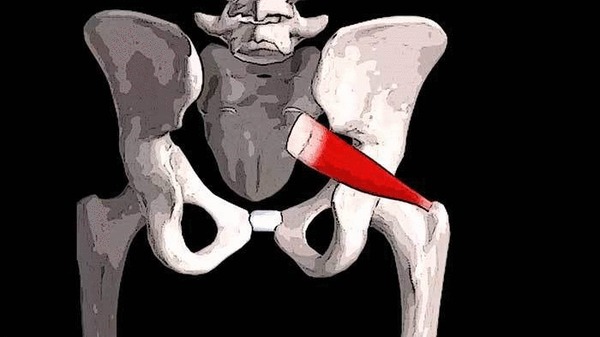
Ãðóøåâèäíàÿ ìûøöà òàêæå ïðèíèìàåò ó÷àñòèå â îòâåäåíèè áåäðà, êîãäà îíî ñîãíóòî â òàçîáåäðåííîì ñóñòàâå ïîä 90 ãðàäóñîâ.
Gifx

Àãîíèñòàìè ãðóøåâèäíîé ìûøöû âî âðàùåíèè áåäðà íàðóæó, ò.å. å¸ ïîìîùíèêàìè ïî âûïîëíåíèþ ôóíêöèè, ÿâëÿþòñÿ âåðõíÿÿ è íèæíÿÿ áëèçíåöîâûå ìûøöû, âíóòðåííÿÿ è íàðóæíàÿ çàïèðàòåëüíàÿ ìûøöû, êâàäðàòíàÿ ìûøöà áåäðà, áîëüøàÿ ÿãîäè÷íàÿ ìûøöà, äëèííàÿ ãîëîâêà äâóãëàâîé ìûøöû áåäðà, ïîðòíÿæíàÿ ìûøöà, çàäíèå âîëîêíà ñðåäíåé ÿãîäè÷íîé è ìàëîé ÿãîäè÷íîé, à òàêæå ïîäâçäîøíî-ïîÿñíè÷íàÿ ìûøöà.
Àíòàãîíèñòàìè ãðóøåâèäíîé ìûøöû â íàðóæíîé ðîòàöèè áåäðà ÿâëÿþòñÿ ìûøöû, âðàùàþùèå áåäðî âîâíóòðü, à èìåííî: ïîëóñóõîæèëüíàÿ è ïîëóïåðåïîí÷àòàÿ ìûøöû, íàïðÿãàòåëü øèðîêîé ôàñöèè, ãðåáåí÷àòàÿ ìûøöà, à òàêæå ïåðåäíèå âîëîêíà ñðåäíåé è ìàëîé ÿãîäè÷íûõ ìûøö. Ðîëü ïðèâîäÿùèõ ìûøö â âîïðîñå âíóòðåííåé ðîòàöèè áåäðà ÿâëÿåòñÿ ïðîòèâîðå÷èâîé, îäíàêî ÝÌÃ-èñëëåäîâàíèÿ ïîêàçàëè, ÷òî äëèííàÿ è áîëüøàÿ ïðèâîäÿùèå ìûøöû àêòèâèðóþòñÿ âî âðåìÿ âíóòðåííåãî âðàùåíèÿ áåäðà â òàçîáåäðåííîì ñóñòàâå.
Òðèããåðíûå òî÷êè ãðóøåâèäíîé ìûøöû
Ïîðàæåíèå ãðóøåâèäíîé ìûøöû òðèããåðíûìè òî÷êàìè ïðèâîäèò ê âîçíèêíîâåíèþ áîëè ïðåèìóùåñòâåííî â îáëàñòè êðåñòöîâî-ïîäâçäîøíîãî ñóñòàâà, ÿãîäèöû, ïîçàäè òàçîáåäðåííîãî ñóñòàâà, à òàêæå â âåðõíèå äâå òðåòè çàäíåé ïîâåðõíîñòè áåäðà.
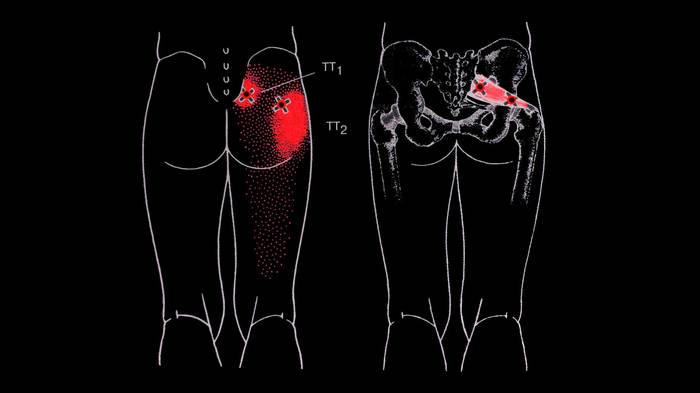
Ìèîôàñöèàëüíûé áîëåâîé ñèíäðîì ãðóøåâèäíîé ìûøöû, âûçâàííûé îáðàçîâàíèåì â íåé òðèããåðíûõ òî÷åê ñâÿçàí ñ êîìïðåññèåé ñåäàëèùíîãî è íåêîòîðûõ äðóãèõ íåðâîâ â ìåñòå èõ ñîâìåñòíîãî âûõîäà èç ïîëîñòè òàçà ÷åðåç áîëüøîå ñåäàëèùíîå îòâåðñòèå.
Áîëü ïðè óùåìëåíèè íåðâîâ îòëè÷àåòñÿ îò ìèîôàñöèàëüíîé áîëè, èñõîäÿùåé èç òðèããåðíûõ òî÷åê, îäíàêî êðàéíå ÷àñòî îáà ýòèõ ñîñòîÿíèÿ âîçíèêàþò ïàðàëëåëüíî.
Áîëü ïðè óùåìëåíèè ñåäàëèùíîãî íåðâà ìîæåò óõîäèòü äàëüøå, ÷åì áîëü îò òðèããåðíûõ òî÷åê è ðàñïðîñòðàíÿòüñÿ ïî âñåé ïîâåðõíîñòè áåäðà è ãîëåíè, à òàêæå íà ïîäîøâó ñòîïû.
Ãðóøåâèäíàÿ ìûøöà ñïîñîáíà îêàçûâàòü ìîùíîå âîçäåéñòâèå, ïðèâîäÿùåå ê ñìåùåíèþ êðåñòöîâî-ïîäâçäîøíîãî ñóñòàâà, ïîýòîìó ïåðåä êîððåêöèåé ïîëîæåíèÿ ýòîãî ñóñòàâà íåîáõîäèìî èíàêòèâèðîâàòü òðèããåðíûå òî÷êè â musculus pirifomis è äîáèòüñÿ å¸ ðàññëàáëåíèÿ.
Àêòèâàöèÿ òðèããåðíûõ òî÷åê â ãðóøåâèäíîé ìûøöå ìîæåò âîçíèêíóòü â ðåçóëüòàòå ëþáûõ íåïðèâû÷íûõ íàãðóçîê, íàïðèìåð, ïðè ïîïûòêå ïðåäîòâðàòèòü ïàäåíèå. Îò ÷åëîâåêà ñ äàííîé ïðîáëåìîé ìîæíî óñëûøàòü ß ïîñêîëüçíóëñÿ, êîãäà áåæàë âîêðóã ñòàäèîíà, íî óäåðæàëñÿ è íå óïàë. Îòêëîíåíèå â ñòîðîíó ïðè íàêëîíå èëè áûñòðàÿ ðîòàöèÿ íîãè ìîãóò òàêæå âûçâàòü îñòðóþ ïåðåãðóçêó ìûøöû. Äëèòåëüíîå ñèäåíèå íà æ¸ñòêîé ïîâåðõíîñòè, äëèòåëüíîå âîæäåíèå àâòîìîáèëÿ èëè íåïîñðåäñòâåííàÿ òðàâìà ïðè óäàðå ïî ÿãîäè÷íîé ìûøöå â îáëàñòè ãðóøåâèäíîé ìûøöû òàêæå ìîãóò ñïðîâîöèðîâàòü àêòèâàöèþ òðèããåðíûõ òî÷åê. Äëèòåëüíàÿ èçíóðÿþùàÿ ñïîðòèâíàÿ àêòèâíîñòü ñ àêòèâíûì âêëþ÷åíèåì musculus piriformis òàêæå ìîæåò ïðèâîäèòü ê àêòèâàöèè òðèããåðîâ.
Ñèíäðîì ãðóøåâèäíîé ìûøöû è áîëåâûå îùóùåíèÿ
Ñèíäðîì ãðóøåâèäíîé ìûøöû ìîæåò ñîïðîâîæäàòüñÿ áîëüþ è ïàðåñòåçèåé, ò.å. ðàñòðîéñòâîì ÷óâñòâèòåëüíîñòè, íàïðèìåð, îùóùåíèåì ææåíèÿ, ïîëçàíüÿ ìóðàøåê, ïîêàëûâàíèåì â ïîÿñíèöå, ïàõó, ïðîìåæíîñòè, ÿãîäèöå, òàçîáåäðåííîì ñóñòàâå, ïî çàäíåé ïîâåðõíîñòè áåäðà, ãîëåíè è ñòîïû, à òàêæå â ïðÿìîé êèøêå âî âðåìÿ äåôåêàöèè. Ñèìïòîìû óñèëèâàþòñÿ â ïîëîæåíèè ñèäÿ, à òàêæå â ðåçóëüòàòå èçáûòî÷íîé àêòèâíîñòè. Êðîìå òîãî ìîãóò âîçíèêàòü îò¸ê ïîðàæ¸ííîé êîíå÷íîñòè, ïîëîâûå ðàññòðîéñòâà, áîëåçíåííîñòü â îáëàñòè íàðóæíûõ ïîëîâûõ îðãàíîâ, èìïîòåíöèÿ ó ìóæ÷èí.
Ïðèíÿòî ñ÷èòàòü, ÷òî â âîçíèêíîâåíèè ñèíäðîìà ãðóøåâèäíîé ìûøöû ìîãóò âíîñèòü âêëàä:
ìèîôàñöèàëüíûé áîëè, èñõîäÿùèå èç òðèããåðíûõ òî÷åê â ãðóøåâèäíîé ìûøöå;
óùåìëåíèå íåðâîâ èëè ñîñóäîâ â áîëüøîì ñåäàëèùíîì îòâåðñòèè;
ñìåùåíèå è íàðóøåíèè ôóíêöèè êðåñòöîâî-ïîäâçäîøíîãî ñóñòàâà, êîãäà ñòîéêîå íàïðÿæåíèå ìûøöû, âûçâàííîå òðèããåðíûìè òî÷êàìè, ìîæåò ñïîñîáñòâîâàòü ñìåùåíèþ êðåñòöîâî-ïîäâçäîøíãî ñóñòàâà, à íàðóøåíèå ôóíêöèè ñóñòàâà ïðîâîöèðóåò äëèòåëüíîå ñóùåñòâîâàíèå òðèããåðîâ â ãðóøåâèäíîé ìûøöû.  ýòîé ñèòóàöèè íåîáõîäèìî ïðîâîäèòü êîððåêöèþ îáîèõ ñîñòîÿíèé.
 ïîëîæåíèè ñèäÿ ÷åëîâåê ñ ñèíäðîìîì ãðóøåâèäíîé ìûøöû îáû÷íî åðçàåò è ÷àñòî ìåíÿåò ïîçó. Ó íåãî ìîãóò âîçíèêíóòü òðóäíîñòè ïðè ïîïûòêå çàêèíóòü ïîðàæ¸ííóþ íîãó íà çäîðîâóþ.
 ïîëîæåíèè ë¸æà íà ñïèíå, ðàññëàáèâøèñü, ìîæíî âûÿâèòü ñòîéêóþ íàðóæíóþ ðîòàöèþ áåäðà ïîðàæ¸ííîé íîãè.

Ïðè ïîïûòêå ïîäíÿòü âûïðÿìëåííóþ íîãó îòìå÷àåòñÿ îãðàíè÷åíèå ýòîé ñïîñîáíîñòè íà ïîðàæ¸ííîé ñòîðîíå.
Óùåìëåíèå ñåäàëèùíîãî íåðâà
Ñóùåñòâóåò 4 âàðèàíòà âûõîäà ÷àñòåé ñåäàëèùíîãî íåðâà èç ïîëîñòè òàçà.
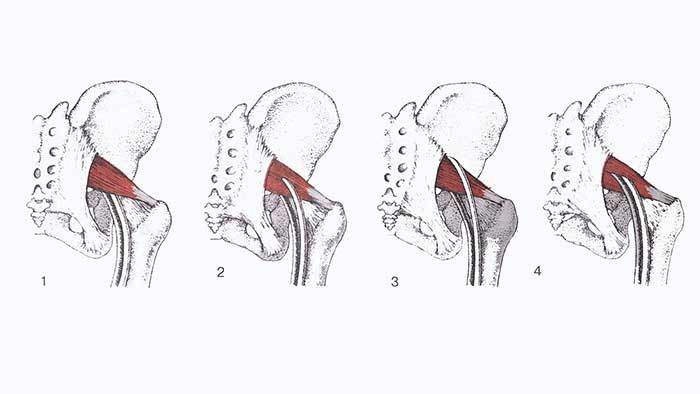
1. Íàèáîëåå ðàñïðîñòðàí¸ííûé ïóòü ïðîõîæäåíèÿ ñåäàëèùíîãî íåðâà ñïåðåäè îò ãðóøåâèäíîé ìûøöû è êðàåì áîëüøîãî ñåäàëèùíîãî îòâåðñòèÿ. Âñòðå÷àåòñÿ â 85% ñëó÷àåâ.
2. Ìàëîáåðöîâàÿ ÷àñòü ñåäàëèùíîãî íåðâà ïðîõîäèò ñêâîçü ãðóøåâèäíóþ ìûøöó, à áîëüøåáåðöîâàÿ ÷àñòü âûõîäèò ñïåðåäè îò ìûøöû. Âñòðå÷àåòñÿ â 10% ñëó÷àåâ.
3. Ìàëîáåðöîâàÿ ÷àñòü ñåäàëèùíîãî íåðâà äåëàåò ïåòëþ ñâåðõó è çàòåì ïîçàäè ìûøöû, à áîëüøåáåðöîâàÿ ÷àñòü ïðîõîäèò âïåðåäè íå¸. Âñòðå÷àåòñÿ â 2-3% ñëó÷àåâ.
4. È ìàëîáåðöîâàÿ, è áîëüøåáåðöîâàÿ ÷àñòü ñåäàëèùíîãî íåðâà ïðîõîäÿò ÷åðåç ãðóøåâèäíóþ ìûøöó. Âñòðå÷àåòñÿ ìåíåå ÷åì â 1% ñëó÷àåâ.
Ñëåäóåò îòìåòèòü, ÷òî íàèìåíåå âñòðå÷àþùèåñÿ âàðèàíòû ðàñïîëîæåíèÿ ñåäàëèùíîãî íåðâà, ïðè êîòîðûõ îäíà èëè îáå âåòâè ïðîõîäÿò ñêâîçü ãðóøåâèäíóþ ìûøöó ÿâëÿþòñÿ áîëåå áëàãîïðèÿòíûìè â âîïðîñå ñäàâëåíèÿ, ÷åì íàèáîëåå ðàñïðîñòðàí¸ííûé ïóòü, ò.ê. êîñòíûå è ñâÿçî÷íûå êðàÿ áîëüøîãî ñåäàëèùíîãî îòâåðñòèÿ îêàçûâàþò áîëåå èíòåíñèâíîå ìåõàíè÷åñêîå âîçäåéñòâèå íà íåðâ, ÷åì áîëåå ýëàñòè÷íûå ìûøå÷íûå ïó÷êè.
Ñèíäðîì ãðóøåâèäíîé ìûøöû è ëå÷åáíûå óïðàæíåíèÿ
Ñóùåñòâóåò ïðîñòîå óïðàæíåíèå, êîòîðîå ÿâëÿåòñÿ è äèàãíîñòè÷åñêèì äëÿ îïðåäåëåíèÿ òðèããåðíûõ òî÷åê â ãðóøåâèäíîé ìûøöå è ëå÷åáíûì.  ïîëîæåíèè ñèäÿ âîçüìèòå ìàññàæíûé ìÿ÷ è, çàêèíóâ îäíó íîãó íà äðóãóþ, ïîäëîæèòå åãî ïîä îáëàñòü ãðóøåâèäíîé ìûøöû íà ñòîðîíå íîãè, ðàñïîëîæåííîé ñâåðõó.

Ñäåëàéòå íåñêîëüêî äâèæåíèé òàçîì âïðàâî-âëåâî ïî ëèíèè ðàñïîëîæåíèÿ ãðóøåâèäíîé ìûøöû îò êðåñòöà äî òàçîáåäðåííîãî ñóñòàâà. Ïðè íàëè÷èè òðèããåðîâ â ãðóøåâèäíîé ìûøöå âû ïî÷óâñòâóåòå âûðàæåííóþ áîëåçíåííîñòü â ýòîé îáëàñòè. Îñóùåñòâëÿéòå ðåãóëÿðíóþ ïðîêàòêó ýòîé îáëàñòè íà ìàññàæíîì ìÿ÷å ïî âñåì íàïðàâëåíèÿì, à çàòåì âûïîëíèòå îäíî èç äîñòóïíûõ óïðàæíåíèé äëÿ åù¸ áîëüøåãî âûòÿæåíèÿ ãðóøåâèäíîé ìûøöû.
Ñàìûì ïðîñòûì è äîñòóïíûì êàæäîìó óïðàæíåíèåì ÿâëÿåòñÿ ïîëîæåíèå ë¸æà íà ñïèíå ñ ïåðåêèíóòîé ïîðàæ¸ííîé íîãîé, ñîãíóòîé ïîä 90 ãðàäóñîâ â òàçîáåäðåííîì ñóñòàâå. Ïîñòàâèâ ñòîïó ïîðàæ¸ííîé íîãè íà êîëåíî âûïðÿìëåííîé íîãè, íåîáõîäèìî ïîëîæèòü ïðîòèâîïîëîæíóþ ðóêó íà êîëåíî ñîãíóòîé íîãè è òÿíóòü íîãó âíèç, óãëóáëÿÿ ïîëîæåíèå ñ êàæäûì î÷åðåäíûì ìåäëåííûì âûäîõîì.

Ýòà ïîçèöèÿ ïîìèìî âûòÿæåíèÿ ãðóøåâèäíîé ìûøöû ìîæåò áûòü èñïîëüçîâàíà äëÿ ìîáèëèçàöèè êðåñòöîâî-ïîäâçäîøíîãî ñóñòàâà ñ õàðàêòåðíûì ùåë÷êîì. Ïîñëå âûòÿæåíèÿ ìûøöû íåîáõîäèìî âûïîëíèòü íåñêîëüêî àêòèâíûõ äâèæåíèé, âêëþ÷àþùèõ â ðàáîòó ãðóøåâèäíóþ ìûøöó.
Åù¸ îäíèì óïðàæíåíèåì ÿâëÿåòñÿ ïîëîæåíèå ë¸æà íà ñïèíå ñ çàâåä¸ííîé ãîëåíüþ ïîðàæ¸ííîé íîãè íà áåäðî çäîðîâîé.

È âàðèàíòû ýòîãî æå óïðàæíåíèÿ: ñèäÿ, êîòîðûé áûë ïðîäåìîíñòðèðîâàí âûøå è ñòîÿ.
Òàêæå äëÿ âûòÿæåíèÿ ãðóøåâèäíîé ìûøöû ìîãóò áûòü èñïîëüçîâàíû òàêèå óïðàæíåíèÿ èç õàòõà-éîãè, êàê ìàðè÷èàñàíà

è àðäõà ìàòñèåíäðàñàíà, â êîòîðûõ âûòÿæåíèå ïðîèñõîäèò íà ñòîðîíå ñîãíóòîé íîãè.

Îäíèì èç ñàìûõ ýôôåêòèâíûõ óïðàæíåíèé äëÿ âûòÿæåíèÿ ãðóøåâèäíîé ìûøöû, ÿâëÿåòñÿ àãíè ñòàìáõàñàíà àñàíà õàòõà-éîãè. Â íåé ïðîèñõîäèò îäíîâðåìåííîå ìîùíîå äâóñòîðîííåå âûòÿæåíèå ãðóøåâèäíûõ ìûøö.
Äëÿ óñòðàíåíèÿ äëèòåëüíî ñóùåñòâóþùèõ âðåäíûõ ôàêòîðîâ, âûçûâàþùèõ îáðàçîâàíèÿ òðèããåðíûõ òî÷åê â ãðóøåâèäíîé ìûøöû è ðàçâèòèÿ ñèíäðîìà ãðóøåâèäíîé ìûøöû ñëåäóåò îòíåñòè:
êîððåêöèþ ôóíêöèîíàëüíîãî ñêîëèîçà, âûçâàííîãî íåðàâåíñòâîì äëèíû íèæíèõ êîíå÷íîñòåé èëè óìåíüøåíèåì ðàçìåðîâ îäíîé ïîëîâèíû òàçà;
êîððåêöèþ ïåðåãðóçîê, âûçâàííûõ ðàçëè÷íûìè ïîçàìè, íàïðèìåð, âî âðåìÿ ñíà íà áîêó íåîáõîäèìî ðàñïîëàãàòü ïîäóøêó ìåæäó íîã, ÷òîáû èçáåæàòü äëèòåëüíîãî íàòÿæåíèÿ ãðóøåâèäíîé ìûøöû;
ìåõàíè÷åñêèå ïåðåãðóçêè â ðåçóëüòàòå äëèòåëüíîãî ñèäåíèÿ â êðåñëå ìàøèíû èëè âîçëå ðàáî÷åãî ñòîëà à òàêæå èçáûòî÷íîé ñïîðòèâíîé àêòèâíîñòè âî âðåìÿ çàíÿòèé áîëüøèì òåííèñîì, äëèòåëüíûì áåãîì, ôóòáîëîì, âîëåéáîëîì è äðóãèìè.
ÐÅÊÎÌÅÍÄÓÅÌ Ê ÏÐÎÑÌÎÒÐÓ
Ñïàñèáî çà «+» è ïîäïèñêó!
Èñòî÷íèê âèäåîïóáëèêàöèé.
Источник

Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Если болит ягодица и отдает в ногу
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Другое название – ишиалгия. Этим термином принято обозначать болевой синдром, являющийся следствием сжатия, раздражения, воспаления седалищного нерва.
Из-за его большой протяжённости и взаимосвязи со многими органами, заболевания седалищного нерва встречаются очень часто.
Характер боли и сопутствующие симптомы
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.

В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Характерен при ишиалгии «симптом треножника», когда из-за сильных болевых ощущений по ходу седалищного нерва больной либо вовсе не может сидеть, либо вынужден опираться руками о край стула.
У больного нередко возникает чувство сильного жара, или, наоборот, озноба, кожа становится бледной. Человек жалуется на онемение или «мурашки» в ягодице и пораженной ноге.
Причины
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Диагностика при болевом синдроме в ягодице
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
Для люмбоишиалгии характерна сильная боль при нажатии на седалищный нерв в месте его выхода на бедро.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.

В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Лечение при болях в ягодице с иррадиацией в ногу
Первая помощь
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.

Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
В острый период люмбоишиалгии не стоит использовать согревающие средства, так как они вызывают приток крови к пораженному месту, из-за чего отек и боль усиливаются.
При сильных болях, которые не купируются спазмолитиками и анальгетиками, назначается новокаиновая блокада в целях временного снижения чувствительности нервных волокон.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Народное лечение
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.

Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Когда нужна «Скорая помощь»
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.

Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
В состав комплексного лечения люмбоишиалгии входят акупунктура, массаж и гимнастика, которые проводятся после окончания острого периода, устранения сильной боли в ягодице и спазма мышц.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Профилактика
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
 Об авторе:
Об авторе:
Затурина Ольга Владимировна, невролог, гирудотерапевт.
Стаж 17 лет.
Источник



