Болит нога от ягодицы до пальцев

Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Если болит ягодица и отдает в ногу
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Другое название – ишиалгия. Этим термином принято обозначать болевой синдром, являющийся следствием сжатия, раздражения, воспаления седалищного нерва.
Из-за его большой протяжённости и взаимосвязи со многими органами, заболевания седалищного нерва встречаются очень часто.
Характер боли и сопутствующие симптомы
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.

В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Характерен при ишиалгии «симптом треножника», когда из-за сильных болевых ощущений по ходу седалищного нерва больной либо вовсе не может сидеть, либо вынужден опираться руками о край стула.
У больного нередко возникает чувство сильного жара, или, наоборот, озноба, кожа становится бледной. Человек жалуется на онемение или «мурашки» в ягодице и пораженной ноге.
Причины
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Диагностика при болевом синдроме в ягодице
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
Для люмбоишиалгии характерна сильная боль при нажатии на седалищный нерв в месте его выхода на бедро.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.

В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Лечение при болях в ягодице с иррадиацией в ногу
Первая помощь
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.

Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
В острый период люмбоишиалгии не стоит использовать согревающие средства, так как они вызывают приток крови к пораженному месту, из-за чего отек и боль усиливаются.
При сильных болях, которые не купируются спазмолитиками и анальгетиками, назначается новокаиновая блокада в целях временного снижения чувствительности нервных волокон.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Народное лечение
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.

Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Когда нужна «Скорая помощь»
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.

Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
В состав комплексного лечения люмбоишиалгии входят акупунктура, массаж и гимнастика, которые проводятся после окончания острого периода, устранения сильной боли в ягодице и спазма мышц.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Профилактика
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
 Об авторе:
Об авторе:
Затурина Ольга Владимировна, невролог, гирудотерапевт.
Стаж 17 лет.
Источник
Боль в ягодице, отдающая в ногу, в большинстве случаев поражает 1 сторону (левую или правую), хотя может быть и двусторонней. Она может усиливаться при подъеме по лестнице, резких движениях. Человеку не комфортно сидеть, а при ходьбе он щадит больную ногу и хромает.
Боль может возникнуть спонтанно. В острый период она не стихает даже в положении лежа, сопровождается мышечными спазмами, усиливается при смене позы, кашле. Трудно повернуть туловище, согнуть или разогнуть суставы. Боль — это сигнал о нарушениях, требующих срочной помощи. Существуют разные причины, вызывающие ее, в том числе опасной этиологии. Поэтому важно не откладывать визит к врачу (терапевту или ортопеду) и выяснить, что происходит в вашем организме.
Причины болезненных ощущений
В большинстве случаев боли в ягодицах, отдающие в левую или правую ногу появляются при остеохондрозе и остеоартрозе. Между позвонками L4 и L5 поясничного отдела, позвонками L5–S1 крестца находятся нервные корешки, которые при защемлении или наличии грыжевого выпячивания иннервируют боль или слабость через ягодицу в наружную часть бедра, через икроножную мышцу к передней или задней части ноги, вызывая онемение пальцев или наружной части стопы. Если поднять большой палец ноги, ощущается слабость во всей нижней конечности.
Появление боли могут спровоцировать такие факторы:
- переохлаждение — общее или поясничного отдела;
- инфекции;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- лишний вес;
- травмы мышц и связок, в том числе старые, полученные задолго до появления болей.

После падения на ягодицы мышечные волокна в зоне ушиба постепенно замещаются рубцом соединительной ткани. Со временем он начинает сдавливать седалищный нерв, вызывая болевой синдром. Не связанные с болезнями тянущие боли могут появиться при таких состояниях:
- метеочувствительности;
- переутомлении;
- беременности;
- интенсивном росте в юношеском возрасте.
Заболевания с характерным симптомом
Для детализации болевого синдрома важно прислушиваться к своему организму. При разных болезнях ощущения и симптомы болей можно выразить в таких жалобах пациентов:
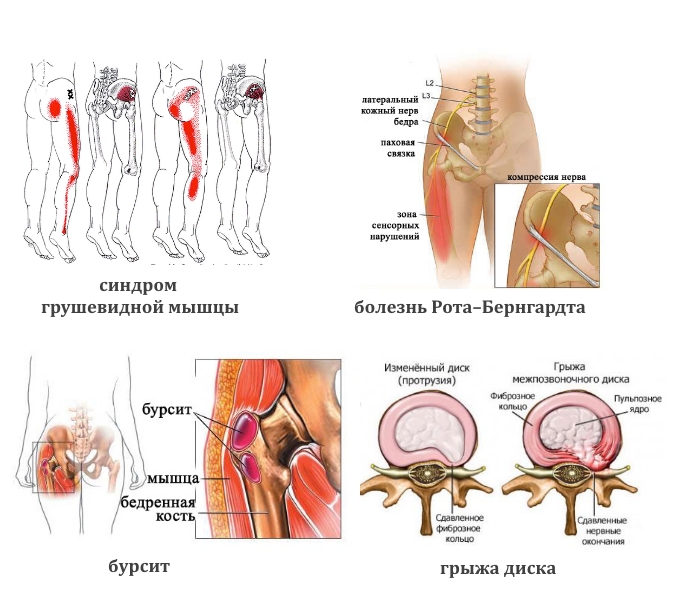
- В крестцовой области, переходящая в ноги. При протрузии периодически обостряется и затихает. Она может быть простреливающей, резкой, может вызвать локальный спазм. В ногах и крестцовой зоне появляется покалывание и онемение.
- Тупая боль в пояснице, паховой области и верхней части голени характерна для синдрома грушевидной мышцы. Ее реактивное воспаление вызывают туберкулез, остеомиелит, артрит, артроз тазобедренного сустава.
- Тянущая, иррадиирующая в боковую часть ноги вплоть до стопы (лампасоподобной локализации) может быть при грыже и патологии бедренного сустава.
- Жгучая боль в той же области возникает при болезни Рота–Бернгардта.
- Ноющая или колющая. При злокачественных опухолях тазовых костей, спинного мозга, бурсите сухожилий ягодичных мышц.
- Давящая или тянущая в области поясницы и колена характерна при болезнях вен и артерий, а также повреждении связок и сухожилий.
- Отдающая в переднюю поверхность бедра и вниз может появиться после операции в нижней части живота. Сильная — одновременно с мышечной атрофией, которая наблюдается при сахарном диабете, если развивается асимметричная проксимальная нейропатия.
У детей до 10 лет болевые ощущения могут появиться при туберкулезе кости. Симптомы болей в ягодице справа и слева, распространяющихся на ноги, могут сильно отличаться при таких заболеваниях:
- паховая грыжа;
- патологии органов малого таза у женщин;
- гнойно-воспалительные процессы;
- патологии прямой кишки;
- болезни почек;
- вирус герпеса;
- хронические менингит;
- панкреатит;
- постинъекционный абсцесс.
Острая резкая боль может появиться во время укола в ягодицу. Это значит, что игла задела седалищный нерв. У пациента это может вызвать покалывание в ногах и пояснице, онемение, хромоту: клинические нарушения могут выражаться по-разному и продолжаться долгое время.
Рекомендованные методы лечения
 Терапия зависит от основного заболевания, его тяжести, а также возраста и пола пациента. При ортопедических патологиях в нее входят такие препараты:
Терапия зависит от основного заболевания, его тяжести, а также возраста и пола пациента. При ортопедических патологиях в нее входят такие препараты:
- анальгетики;
- противовоспалительные нестероидные (например, Диклофенак, Ибупрофен);
- миорелаксанты (для устранения мышечного спазма);
- улучшающие кровообращение.
Желательно соблюдать постельный режим. При местных гнойных процессах применяют Ихтиоловую мазь или Вишневского. В комплексное лечение при ортопедических патологиях входят такие методы:
- иглоукалывание;
- мануальная терапия;
- физиопроцедуры.
Врач обязательно назначает лечебную физкультуру, восстанавливающую кровообращение.
Способы обезболивания
Первое, что необходимо сделать — снять боль. Врач назначает уколы и таблетки, а если боль сильная, такая, что анальгетики и спазмолитики не помогают — новокаиновую блокаду. Боль утихнет быстрее, если среднеягодичная мышца расслабится. Для этого можно воспользоваться таким способом:
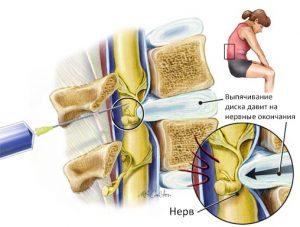
- Лежа на спине, немного приподнимать ноги, согнутые в коленях.
- Разделить ягодицу на 4 квадрата и в середине правого верхнего найти болевую точку. При надавливании на нее ощущается иррадиация в поясницу и ноги. Не переставая нажимать на триггерную точку, надо в положении стоя ногу, согнутую в колене, поставить на невысокий табурет так, чтобы колено находилось на уровне нижней части живота, и поворачивать ее 10–20 раз в сторону. При необходимости можно держаться за опору.
- Подложить под эту точку мяч для большого тенниса, полежать так 10 минут, затем отводить ногу в сторону.
Но эти упражнения снимут боль не при всех заболеваниях, например, при синдроме грушевидной мышцы они бесполезны.
Если дискомфорт вызван воспалением седалищного нерва, можно воспользоваться аптечными согревающими мазями или такими рецептами компрессов народной медицины:

- из листьев белокочанной капусты, прогретых и слегка размягченных кипятком, делают на 2–3 часа;
- из пчелиного воска, разогретого до пластичного состояния, — на ночь.
Домашними средствами лечиться можно только после того, как врач диагностирует болезнь и в комплексе с терапией.
Нельзя назначать себе уколы, массаж, прогревания в ванне или бане. Неправильное лечение, например, люмбагоишиалгии, приведет к тому, что со временем состояние здоровья ухудшится, и болезнь станет хронической. Нельзя пытаться усилить эффект анальгетиков алкоголем.
Профилактические меры
Чтобы болезнь не возвращалась, важно прислушиваться к таким рекомендациям:
- если вы работаете сидя или стоя, делайте перерывы для разминки поясницы и ног;
- спите на полужесткой поверхности, лучше — на ортопедическом матрасе;
- не поднимайте тяжести;
- держите спину в тепле;
- сидите на стуле с высокой спинкой, подложив под нижнюю часть спины валик;
- для укрепления скелета употребляйте продукты, богатые кальцием, и периодически поддерживайте организм курсами витаминно-минеральных комплексов;
- для восстановления собственной ткани позвоночника введите в рацион мясо с сухожилиями и хрящами или аналогичные аптечные препараты;
- откажитесь от употребления твердых жиров, если среди ваших родных были случаи сосудистых заболеваний;
- следите за своим весом.
Важно не засиживаться, как можно больше двигаться: бегать или быстро ходить, плавать, каждый день делать зарядку. Физические нагрузки должны быть соразмерными состоянию здоровья и возрасту.
Источник
Боли в ноге от ягодицы до колена сзади объясняются разными причинами. Все зависит от локализации, характера ощущений, сопутствующих симптомов. Самостоятельно поставить себе диагноз в такой ситуации нельзя. Следует сдать анализы и пройти аппаратное обследование.
Причины тянущей боли
Тянущая боль обычно проявляется во время приседаний, ходьбы по лестнице. Неприятный болевой синдром порой отдает в кость сзади или спереди, с левой или правой стороны. Возможные причины недомогания:
- Травмы мягких тканей и костей: ушибы, переломы, растяжения, разрывы связок.
- Воспалительные процессы в мягких тканях и костях: гнойная инфекция, миозит, остеопороз, асептический некроз, туберкулез костей, остеомиелит и др.
- Поражение костей и мягких тканей опухолью: лейкоз, разные виды саркомы, метастазы злокачественной опухоли в бедро.
- Поражение суставов: переломы, артриты, артрозы.
- Заболевание вен и артерий: тромбофлебит, венозная недостаточность, варикозное расширение, тромбозы.
- Поражение нервной системы: травмы, опухоли позвоночника, остеохондроз, неврит.
Сопутствующие симптомы
Тянущая боль сзади от ягодицы до колена часто сопровождается другими признаками:
- Отечность – признак воспалительного процесса, травматического повреждения колена, нарушения сердечно-сосудистой системы.
- Нарушение чувствительности и онемение, мурашки. Свидетельствуют о проблемах нервной системы.
- Изменение цвета кожи. Обуславливается тромбофлебитом, варикозным расширением вен, образованием гноя, воспалениями. Покраснения бывают в виде полос и очаговыми.
- Повышение температуры тела – один из основных признаков воспаления.
Дополнительные признаки помогают определить причину тянущих болей и назначить эффективное лечение.
Принципы диагностики
Комплексное обследование позволяет поставить точный диагноз и определить особенности терапии.
- Осмотр и консультация врача. Специалист узнает все жалобы пациента, осматривает больную ногу, изучает историю болезни. Консультация позволяет выявить предварительную причину болевых ощущений.
- Биохимический и общий анализ крови. Состав крови позволяет узнать о воспалительных и гнойных процессах, недостатке питательных элементов, оценить состояние внутренних органов.
- Инструментальные способы обследования. Требуются для окончательной постановки диагноза. Чаще всего назначают УЗИ и рентген.
Лечение тянущей боли от бедра до колена
Если тянет ногу от ягодицы до колена на протяжении длительного времени, лечение откладывать нельзя. Терапия в первую очередь направлена на основное заболевание. Она включает медикаменты, соответствующие болезни и симптомам, физиопроцедуры, ЛФК. В крайних запущенных случаях проводят операцию.
В качестве дополнительных средств врач может порекомендовать:
- Народные средства. Укрепляют сосуды, суставы, общее состояние. Рецепты подбирают индивидуально в зависимости от патологии.
- Ванночки для ног с травами. Устраняют болевые ощущения, напряжение и усталость. Рекомендуют добавлять морскую соль, чтобы повысить эффективность.
- Компрессы. Снимают отечность, воспаление, снижают боль. Состав подбирают по потребностям. Дополнительно ногу утепляют специальной пленкой и теплой тканью. Компресс оставляют на несколько часов, а порой – на ночь.
Пока мы ведем активную жизнь в шумном мегаполисе или копаем очередную грядку на даче, наши нижние конечности испытывают колоссальные нагрузки. Болезненные ощущения, возникающие в суставах, часто мешают нормальной жизни и работе.
Нередко врачи слышат такие жалобы: болит правая/левая нога от колена до бедра спереди, тянет левую ногу от ягодицы до колена сзади и т. д. Причины таких болей разберем в этой статье.
Причины возникновения
Возникновение болей в коленном суставе и по всей ноге провоцируют самые различные причины, но не всегда проблемы и источник болевого синдрома лежат в той же области. Не исключено, что возможная причина боли из-за сложного строения нижних конечностей находится совершенно в другом месте. Например, в позвоночнике или мочеполовой системе.
Боли в ногах, продолжающиеся долгое время, свидетельствуют о возможных проблемах в организме и выступают поводом для немедленного обращения к врачу.
Болезни, вызывающие боль в ноге
Источником болевых ощущений в ногах, которые отдают в бедро, служит немалое количество болезней. Чаще всего причина, почему ноет нога от колена до бедра, кроется в следующих отделах организма:
- Позвоночник и спинномозговые корешки. Заболеваний, связанных с позвоночником, достаточно, и для многих из них характерны боли, отдающие в ноги. При этом болевых ощущений в самом позвоночнике может не быть. Воспаления и защемления нервов, дефекты и травмы пояснично-копчикового отдела позвоночника, остеохондрозы и опухоли, как правило, сопровождаются болями в ногах. Поражение межпозвоночной грыжей поясничных или крестцовых отделов также приводит к болям в спине, простреливающим в ногу.
- Суставы. Одна из главных причин появления болей в ногах — такие заболевания, как артрит, коксартроз и гонартроз тазобедренного и коленного суставов. Разрушение хряща приводит к следующим симптомам: болевой синдром в области от колена до бедра, ограничение подвижности в ногах, хруст при движении, при этом мышцы вокруг тазового бедра все время напряжены и боль наблюдается даже ночью. Если боль возникает по причине коксартроза, то следует как можно скорее начать лечение. В противном случае пораженная нога может стать заметно короче другой.
- Сосуды. Застой крови в венах, тромбофлебит, флеботромбоз, стеноз крупных магистральных сосудов – распространенные причины возникновения болей в ногах. Среди людей, ведущих малоподвижный образ жизни или имеющих продолжительную обездвиженность в результате многочасовых перелётов, операций либо травм позвоночника и сопутствующей неподвижности (паралич нижних конечностей), это особенно актуально. Уплотнение стенок сосудов (атеросклероз) также приводит к тому, что начинает ломить ногу, появляются сжимающие боли в икроножных мышцах.
- Воспалительные процессы в костях бедра: миозит, остеомиелит, туберкулез кости, некроз головки бедра, инфаркт тазобедренного сустава. Возникают в результате развития инфекций (абсцессов и т. п.), нарушений кровоснабжения сустава. При инфекционных заболеваниях повышается температура тела, нога становится красной и отечной, появляется пульсирующая боль. Конечность же остается подвижной. Такие болезни, как некроз, современная диагностика позволяет определить в течение 2-3 дней после его начала. Но отсутствие своевременного лечения может привести к разрушению и отмиранию соответствующей кости, вплоть до ампутации.
- Опухоли костей и мягких тканей бедра. Саркомы, метастазы, лейкоз также становятся причинами возникновения болей. В зависимости от того, доброкачественное новообразование или злокачественное, интенсивность и характер болей разные.
Другие причины
Боль в ногах провоцируют и иные причины:
- Ишиас — защемление седалищного нерва. Седалищный нерв – один из самых крупных нервов организма – выходит из поясничного отдела спинного мозга и проходит через ягодицы вниз по ноге. Поэтому при ишиасе болит задняя поверхность бедра и под коленом. Частым симптомом выступает онемение всей ноги или ее части. Причины защемления — травмы спины, дисковая грыжа в поясничной области, опухоли, защемляющие спинной мозг и корешки нервов. В тяжелых случаях ишиас вызывает неспособность контролировать мочевой пузырь и кишечник.
- Постоянная физическая нагрузка также не проходит для организма человека бесследно. В ряде случаев боль возникает после активного движения в течение дня и не становится поводом для беспокойства, так как такие ощущения обычно проходят самостоятельно на следующий день. Но при постоянной нагрузке образуются зажимы, вызывающие боль, которые уже не убрать без помощи специалиста.
- Травмы. Падения, ушибы, растяжения, разрывы связок – одна из причин появления болей. Сломать бедренную кость нелегко: падения и ушибы чаще заканчиваются гематомой, которая легко проходит. Перелом бедра опасен повреждением сосудов – при разрыве бедренной артерий человек может истечь кровью за несколько минут, и если это все-таки произошло, необходимо в срочном порядке вызвать скорую помощь.
- Мышечное перенапряжение. Появляется после длительной прогулки одновременно на правой и левой ногах. Причина тому – длительное нахождение в положений стоя, из-за чего происходит застой крови в нижних конечностях. Начинается кислородное голодание, и из мышечных тканей перестают выводиться продукты распада, в том числе молочная кислота. Это вызывает болезненные ощущения в ногах, носящие ноющий, тупой или колющий характер. Появляется чувство, что мышцу ноги тянет. Особой помощи не требуется, достаточно полноценного отдыха и обильного питья.
- Нарушения обмена веществ. Уменьшение в крови количества некоторых солей приводит к болям в нижних конечностях. Такое происходит при обезвоживании организма, вызванного приемом мочегонных средств, длительными поносами или обильной рвотой. Восстановить водно-солевой баланс можно самостоятельно, но перед этим все же лучше обратиться к врачу и сделать все нужные анализы.
- Ожирение. При наличии излишней массы тела нижние конечности испытывают повышенное давление.
- Период интенсивного роста у детей и подростков.
- Плоскостопие. Патология области стопы, при которой стопа становится плоской, что вызывает нарушение ее амортизирующих функций. Проявляется утомляемостью при длительной ходьбе и стоянии, ощущением скованности в ногах и болями в задней части бедра к завершению дня.
Диагностика
В первую очередь для определения причины боли необходимо пройти полную диагностику и обследование. В зависимости от выявленного заболевания назначают соответствующее лечение. При жалобах на боли в бедренной области в первую очередь обращаются к терапевту. Он поставит первичный диагноз и при необходимости отправит к более узким специалистам – флебологу, неврологу, онкологу, ортопеду и др.
Чтобы поставить диагноз, врач проводит осмотр, определяет локализацию боли и ее характер. При возникновении трудностей назначают рентгеновские исследования, УЗИ сосудистой системы, артериограмму. Наличие опухолей подтверждается с помощью томографии и биопсии.
Лечение
Лечение нужно начинать без промедления, т. к. затягивание чревато плачевными последствиями: атрофией мышц, потерей подвижности и инвалидностью. При своевременном обращении в больницу в некоторых случаях показана только консервативная терапия, в других возможно хирургическое вмешательство.
Медикаментозная терапия
Медикаментозные средства от болей выпускаются в виде таблеток, мазей, инъекций. Такое лечение заключается в применении следующих групп препаратов:
- Нестероидные противовоспалительные средства («Ревмоксикам», «Нурофен», «Диклофенак», «Индометацин»). Помимо болеутоляющего, оказывают терапевтический эффект. НПВС снижают боли в суставах, влияют на звенья воспалительных заболеваний. Часто используются в лечебных курсах как обезболивающие.
- Ненаркотические анальгетики («Кеталгин», «Сульпирид», «Анальгин», «Ларфикс»). Назначаются при воспалении в суставах. Помогают быстро восстановить двигательную активность. При краткосрочном приеме не вызывают побочных эффектов.
- Наркотические препараты («Трамадол», «Промедол», «Трамал»). Назначаются редко, коротким курсом, так как вызывают привыкание. Могут справиться с сильнейшими хроническими болями, которые невозможно снять другими препаратами. Применять следует строго в дозировке, назначенной врачом, чтобы избежать острых побочных реакций.
- Антибиотики («Азитромицин», «Линкомицин», «Амоксиклав»). Антибиотикотерапия предназначена для лечения инфекций и бактерий. При некоторых заболеваниях антибиотики устраняют причину их возникновения. Не следует применять антибиотики без врачебного назначения и длительным курсом, так как они снижают иммунитет, нарушают кроветворение и работу ЖКТ.
Внимание! Перед применением лекарственных препаратов необходимо проконсультироваться с врачом.
Физиотерапевтические методы
Физиотерапия при болях в ногах — один из ключевых этапов лечения. Среди наиболее эффективных физиотерапевтических процедур, используемых при лечении болезней суставов, выделяют:
- Лекарственный электрофорез. Улучшает проницаемость клеточных структур, поэтому медикаментозные растворы быстрее и эффективнее проявляют свое действие.
- Импульсная магнитотерапия. Подача небольших импульсов нормализует обменные процессы между клетками коленного сустава, что ускоряет их регенерацию.
- Ультразвуковое воздействие. Низкочастотные волны способствуют приливу крови к суставу, а также снижают отечность и воспаление.
Еще одно эффективное средство — бальнеотерапия. А использование целебных грязей в качестве компрессов в несколько раз ускоряет процессы регенерации, а также повышает местный иммунитет.
Народные средства
Для тех, кто не доверяет современной медицине (обезболивающим мазям, согревающим гелям), лучшим способом решения проблемы будут народные средства. Рецепты домашних средств желательно применять только после консультации с лечащим врачом.
При лечении болей в ногах используют отвары и настойки, приготовленные из лекарственных трав. Хорошо убирает боль в ногах и воспаления в суставах настойка окопника. 1 ст. л. измельченного корня смешивают с 1 л водки. Настойку выдерживают в темном месте в течение 21 дня, после чего сцеживают и разбавляют до объема 3 л. Принимают по одной ст. л. три раза в сутки за десять-пятнадцать мин. до еды. Курс — 30 дней.
На ночь можно делать компрессы из цветков одуванчика. Банку 0,5 л, наполненную на 1/5 цветками, доверху заливают водкой и настаивают 14 дней в темном месте, периодически взбалтывая. Смоченную в такой жидкости марлю накладывают на больные места на ночь.
Справка. При таком лечении нельзя принимать никакие медикаменты! Перед использованием консультация врача обязательна.
Профилактические меры
Чтобы предотвратить риск развития заболеваний, способствующих возникновению болей в ногах, придерживайтесь следующих рекомендаций:
- Пить достаточное количество жидкости. Вода увеличивает объем смазки на костях.
- Придерживаться правил здорового питания, заменить жирную, жареную пищу здоровой и полезной. В первую очередь это необходимо при проблемах с сосудами.
- Отказаться от вредных привычек, уменьшить или полностью прекратить употребление алкогольных напитков и сигарет, т. к. они оказывают колоссальную нагрузку на организм.
- Следить за своим здоровьем, регулярно проходить обследование и своевременно проводить лечение уже существующих заболеваний, поскольку они провоцируют появление новых болезней и проблем.
- Избегать длительного нахождения в одной позе. При занятиях сидячей или стоячей работой обязательно менять положение и делать перерыв на разминку.
- Выделять не менее 7-8 часов на сон. Организму необходимо давать достаточное время на восстановление.
Заключение
Движение – это жизнь. Если специалист при наличии болей рекомендует ходить, обязательно выполняйте его указания. Без лечения и выполнения рекомендаций есть риск полностью утратить двигательные функции.
Болевые ощущения проще предупредить, чем лечить, поэтому внимательное отношение к своему здоровью поможет избежать многих проблем, в том числе болей в ногах.
Когда появилась невыносимая боль в ягодице, которая отдает в колено, человек перестал чувствовать и двигать ногой как прежде, то это свидетельствует о защемлении седалищного нерва или как говорят врачи ишиаса.
Если зажат седалищный нерв который находится в области поясницы , то причем же тут н


