Болит палец на ноге после операции это
 Вросший ноготь поддается лечению медикаментозными и народными средствами только на ранних стадиях развития недуга. Операция по удалению вросшего ногтя на ноге – радикальная мера, предполагающая полное или частичное удаление пластины. О способах решения проблемы и особенностях послеоперационного периода и пойдет речь в обзоре.
Вросший ноготь поддается лечению медикаментозными и народными средствами только на ранних стадиях развития недуга. Операция по удалению вросшего ногтя на ноге – радикальная мера, предполагающая полное или частичное удаление пластины. О способах решения проблемы и особенностях послеоперационного периода и пойдет речь в обзоре.
Лечение посредством хирургического вмешательства
 Удаление вросшего ногтя хирургическим путем бывает полным и частичным. О втором варианте заходит речь в случае отсутствия нагноения ногтя и окружающих тканей. Такой метод борьбы с недугом дает возможность предупредить гнойное поражение костной ткани.
Удаление вросшего ногтя хирургическим путем бывает полным и частичным. О втором варианте заходит речь в случае отсутствия нагноения ногтя и окружающих тканей. Такой метод борьбы с недугом дает возможность предупредить гнойное поражение костной ткани.
Список минусов хирургической операции обширен:
- необходимость применения анестезии во время процедуры;
- осуществление регулярных перевязок до полного отрастания ногтя;
- возможность повреждения области роста ногтевой пластины;
- высокая вероятность рецидива.
Хирургическая операция на вросшем ногте сегодня проводится редко.
Лазер в помощь больному
 С помощью лазера специалистам удается выпарить грануляционную зону ногтевого валика, а также саму вросшую ногтевую пластину. В таком случае о полном удалении ногтя речи не заходит.
С помощью лазера специалистам удается выпарить грануляционную зону ногтевого валика, а также саму вросшую ногтевую пластину. В таком случае о полном удалении ногтя речи не заходит.
В числе плюсов такого метода лечения:
- безболезненность процедуры (отсутствие необходимости обезболивания);
- одновременное проведение санации от возбудителей инфекций и грибка;
- возможность проведения в случае лечения детей;
- высокая эффективность процедуры.
Некоторые пациенты подчеркивают возможность продолжительного заживления тканей после проведения лазерной терапии – один единственный недостаток лазерной терапии.
Лечение с помощью радиохирургии
Удаление вросшего ногтя радиоволновым методом предполагает проведение резки и коагуляции мягкой ткани с применением высокочастотных волн. Среди преимуществ такого способа:
- безболезненность процедуры;
- небольшой процент травматичности;
- высокий показатель эффективности;
- быстрое заживление тканей.
В случае неверного подбора специалистом мощности воздействия волн возможен рецидив заболевания. Это, скорее, можно отнести к последствию некомпетентности специалиста, нежели к минусам описываемого метода лечения.
Как проходит операция по удалению вросшей ногтевой пластины?
 Все разновидности операций проводятся амбулаторно. В случае необходимости применения анестезии предпочтение отдают местному наркозу. Чаще используют раствор лидокаина (новокаина). Процедура, будь то хирургическое вмешательство, лазерная или радиоволновая терапия, длится около получаса. В процессе доктор обеспечивает обезболивание, проводит работу с пораженными тканями, налаживает повязку.
Все разновидности операций проводятся амбулаторно. В случае необходимости применения анестезии предпочтение отдают местному наркозу. Чаще используют раствор лидокаина (новокаина). Процедура, будь то хирургическое вмешательство, лазерная или радиоволновая терапия, длится около получаса. В процессе доктор обеспечивает обезболивание, проводит работу с пораженными тканями, налаживает повязку.
Особенности послеоперационного периода
После проведения операции любого вида пациент может сразу вернуться домой, либо на некоторое время задержаться в клинике – все зависит от особенностей конкретного клинического случая. Длительность госпитализации больного индивидуальна. Ориентировочное время удаления кожных швов – 7-10 день.
Реабилитационный период после удаления вросшего ногтя (его части) занимает несколько недель. В случае развития осложнений для полного заживления тканей понадобится от 2 до 4 месяцев.
Особенно внимательными в послеоперационный период должны быть пациенты, страдающие сахарным диабетом, трофическими изменениями в нижних конечностях. Важно грамотно скорректировать течение основного патологического процесса, чтобы не только избежать рецидива, но и предотвратить развитие некрозов тканей. Нередко такому больному назначается консервативная терапия в форме витаминно-минеральных комплексов, сосудистых препаратов, лекарств, стимулирующих регенерацию клеток.
Список общих врачебных рекомендаций в реабилитационный период
- Поддержание гигиены ног (обеспечение чистоты и сухости).
- Регулярная смена гигиенической повязки (каждый вечер или утро).
- Исключение физических нагрузок на нижние конечности.
- Ношение ортопедической обуви в течение 2-х первых недель после операции. В дальнейшем следует отдавать предпочтение свободной, удобной обуви на плоской подошве.
- Воздержание от посещения бассейнов, бань и саун на протяжении месяца после операции, проведенной на вросшем ногте.
- Регулярное, кратковременное расположение ног выше уровня сердца в первые дни после процедуры (можно положить конечности на спинку дивана во время отдыха).
- Избавление от старых чулочных изделий (носков) в случае наличия дооперационной инфекции. Ношение хлопковых носок в послеоперационный период.
- Прием антибиотиков (обезболивающих) в соответствие с рекомендациями врача.
Примите во внимание! Требования к пациентам в случае операции на ногте не такие строгие, как при глобальных оперативных вмешательствах. Однако стоит осознавать, что в результате проведенной манипуляции возникает открытая рана, которая требует должного ухода.
Как ходить пациенту, перенесшему операцию на ногтевой пластине?
Сразу после удаления вросшего ногтя (его части) на оперированную конечность опираться не рекомендуется. Ходить можно лишь в крайнем случае. В течение первых нескольких дней больному показан покой, нахождение преимущественно в горизонтальном положении. Сидя пациенту необходимо приподнимать прооперированную ногу (можно положит ее на стул и табурет).
В зависимости от вида операции может понадобиться специальная обувь – ее строение переносит нагрузку с оперированной зоны на здоровую. В такой обуви предстоит ходить 6-8 недель.
По истечении двух месяцев можно приступать к езде на велосипеде, плаванью. Ходить с палками, бегать, прыгать и ходить на лыжах можно только спустя 24 недели после операции.
Важно знать! Если при занятии спортом беспокоят болевые ощущения даже небольшой выраженности, необходимо обратиться к специалисту.
После перехода на обычную обувь (если до этого больной носил специальную), предпочтение стоит отдавать ботинкам, кроссовкам на пару размеров больше. На возможность носить привычную обувь (каблуки, танкетку) пациент может рассчитывать только через 3-4 месяца.
Как ухаживать за ногтем после операции?
Наложенная доктором повязка должна оставаться на пальце в течение двух дней (в день оперативного вмешательства и на следующие сутки). По истечении этого времени повязку можно снять и принять душ. Распаривать кожу, и на длительное время оставлять палец в воде нельзя. Затем следует дать ноге обсохнуть и перевязать палец.
Особенности наложения повязки
Приступать к перевязке следует, предварительно помыв руки. Обычно налаживают спиральную повязку, закрепляя ее на лодыжке. В первые дни после операции палец болит, может появиться отек. Для уменьшения проявления этих симптомов при перевязывании используют анальгетики, для обеззараживания раны марлю смачивают антибактериальным раствором и прикладывают к пальцу.
Медикаменты в послеоперационный период
После проведения необходимых врачебных манипуляций пациенту может понадобиться медикаментозная терапия. Среди прописанных доктором лекарств нередко оказываются следующие препараты, представленные в таблице ниже:
| Наименование препарата | Действие |
|---|---|
| Ацетаминофен (более известен, как Парацетамол) | снимает болевые ощущения |
| Ибупрофен (противовоспалительное средство) | притупляет боль, снимает жар |
| Амоксициллин и его аналоги (антибиотик широкого спектра действия) | оказывает бактерицидное действие |
В случае с пациентами, страдающими сахарным диабетом, список необходимых препаратов расширится.
Нужна ли лечебная гимнастика?
После продолжительного нахождения прооперированного пальца в зафиксированном виде нелишним будет проделать ряд упражнений, стимулирующих кровоток и обогащающих ткани кислородом. Речь идет о лечебной гимнастике.
Приступать к занятиям следует не раньше, чем через 20 дней после операции. В процессе выполнения упражнений болевых ощущений возникнуть не должно. В противном случае стоит обратиться к лечащему врачу. Продолжительность гимнастики – 10 минут в утреннее, дневное и вечернее время, пока состояние прооперированного пальца не придет в норму. Ниже приведем некоторые из возможных упражнений:
- Сгибайте и разгибайте пальцы конечности, задерживая их в крайних положениях на несколько секунд.
- Станьте на ноги, приподнимитесь на цыпочки, опуститесь на пол. Проделайте манипуляцию несколько раз.
- Шевелите пальцами в положении лежа или сидя.
Прибегать к выполнению упражнений следует на регулярной основе на протяжении 14 дней.
Возможные осложнения
Несоблюдение врачебных рекомендаций может обратиться для пациента рядом осложнений. Их перечень и описание оформлены в виде таблицы.
| Осложнение | Описание |
|---|---|
| Лимфаденит | инфицирование лимфатической системы, приводящее к заражению лимфатических узлов. |
| Абсцесс | отечность, покраснение пальца, нагноение мягких тканей |
| Остеомиелит | осложненная форма абсцесса, затрагивающая кости |
| Гангрена | некроз тканей – необратимый процесс, угрожающий здоровью и жизни больного |
Появление таких признаков, как:
- озноб,
- высокая температура тела;
- лихорадка;
- покраснение, отек, кровотечение оперированной области стопы;
- сильный болевой синдром;
- гнойные выделения из пальца;
- изменение цвета стопы и пальца на черный, синий
должны стать тревожным сигналом для пациента и его близких. При подобных обстоятельствах необходимо незамедлительно обратиться в медицинское учреждение.
Чаще при соблюдении всех рекомендаций специалиста послеоперационный период проходит спокойно, без осложнений. Если следовать советам по профилактике заболевания, можно обезопасить себя от возможного рецидива.
Рекомендуемые меры профилактики заболевания
 Вросший ноготь на ноге никогда больше вас не побеспокоит, если вы возьмете за привычку придерживаться следующих мер профилактики:
Вросший ноготь на ноге никогда больше вас не побеспокоит, если вы возьмете за привычку придерживаться следующих мер профилактики:
- выбирая обувь для повседневной носки, не отдавайте предпочтение туфлям с зауженным носом;
- делайте маникюр по правилам: при обрезке ногтя оставляйте 2 мм ногтевой пластины выше ее границы с мягкой тканью; срез делайте в форме прямой линии; используемые в процессе инструменты обработайте антисептическим раствором;
- все средства гигиены, предназначенные для ухода за нижними конечностями, должны быть индивидуальными;
- в случае посещения общественных бань и бассейнов не ходите босиком – это обезопасит вас от заражения грибком, который может привести к врастанию ногтевой пластины;
- при появлении первых признаков развития заболевания незамедлительно обратитесь к хирургу.
Вросший ноготь на ноге не станет последствием серьезных осложнений при своевременном принятии должных мер.
Если все-таки операция по удалению ногтя или его части оказалась неизбежна, соблюдение врачебных рекомендаций в послеоперационный период не только ускорит процесс восстановления, но и обезопасит от рецидива.
Источник
Результат операции
После операции на пальце нога заживает обычно 2-3 месяца. Выводы об успешности операции можно делать по прошествии 6-12 месяцев, до этого срока в прооперированной ноге могут возникать неудобство, отеки и небольшая боль.
Нетрудоспособность
Период нетрудоспособности зависит от проведенной операции и профессии пациента: для конторского работника он длится от 6 до 8 недель, для занимающихся физическим трудом – на 4 недели больше.
Боль
Для обезболивания в послеоперационный период используются таблетки. Самая сильная боль в ногах проходит за 2-3 дня. Прикладывание охлаждающего пакета на прооперированную стопу 4 раза в сутки на 20 минут в течение 2 недель после операции помогает избежать осложнений раны и чрезмерного отека стопы. Во избежание повреждений кожи на стопу в один слой кладется махровое полотенце и на него охлаждающий пакет.
Ходьба
 Из больницы пациент уходит на костылях. Kостыли используются в течение 2 недель . Первые три дня после операции на оперированную ногу опираться нельзя, рекомендуется как можно больше лежать и держать прооперированную ногу выше уровня тела (например, на трех положенных друг на друга подушках), ходить можно только в случае крайней необходимости. В течение 2 недель после операции ходить нужно как можно меньше, а в положении сидя нужно поднимать оперированную ногу (класть на стул). Обычно после операции разрешается ходить в специальной обуви, которая переносит нагрузку с оперированной области на пятку.
Из больницы пациент уходит на костылях. Kостыли используются в течение 2 недель . Первые три дня после операции на оперированную ногу опираться нельзя, рекомендуется как можно больше лежать и держать прооперированную ногу выше уровня тела (например, на трех положенных друг на друга подушках), ходить можно только в случае крайней необходимости. В течение 2 недель после операции ходить нужно как можно меньше, а в положении сидя нужно поднимать оперированную ногу (класть на стул). Обычно после операции разрешается ходить в специальной обуви, которая переносит нагрузку с оперированной области на пятку.
Специальную обувь надевают только для ходьбы в течение 6-8 недель в зависимости от операции, в состоянии отдыха и на время сна обувь снимают. Ездить на общественном транспорте и водить автомобиль можно, в зависимости от процедуры, по прошествии 6-8 недель после операции. По окончании периода использования специальной обуви можно пробовать кататься на велосипеде и плавать. Ходьба с палками, бег, прыжки и бег на лыжах разрешены после восстановления способности к нормальной ходьбе спустя примерно 16-24 недель после операции. При занятиях спортом стопу можно нагружать до возникновения боли. Обычную обувь можно начинать носить спустя 6-8 недель после операции. Пока не сойдет отек стопы и не прекратит болеть ее прооперированный участок, рекомендуется носить мягкую обувь несколько больше обычного размера. Возможность носить обувь, которая нравится пациенту, может появиться только через 3-4 месяца после операции.
Заживление ран
 При нормальном заживлении раны операционные рубцы на пальцах ноги становятся еле заметными. За заживлением ран следят в ходе перевязок. В случае ожидаемого заживления ран перевязки ноги проводят раз в семь дней. Швы снимаются спустя 17-21 дней после операции. Во избежание чрезмерного образования рубцовой ткани в течение трех месяцев после снятия швов можно использовать гель Contractubex. В случае проблем с заживлением раны перед началом мытьия стопа проконсультируйтесь с врачом. Признаки полного заживления раны: края раны срослись, из раны нет выделений и корки отошли.
При нормальном заживлении раны операционные рубцы на пальцах ноги становятся еле заметными. За заживлением ран следят в ходе перевязок. В случае ожидаемого заживления ран перевязки ноги проводят раз в семь дней. Швы снимаются спустя 17-21 дней после операции. Во избежание чрезмерного образования рубцовой ткани в течение трех месяцев после снятия швов можно использовать гель Contractubex. В случае проблем с заживлением раны перед началом мытьия стопа проконсультируйтесь с врачом. Признаки полного заживления раны: края раны срослись, из раны нет выделений и корки отошли.
Положение пальцев
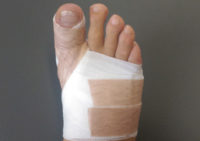
После операций большой палец ноги в первые 6 недель после операции нужно круглые сутки с помощью бинта держать в правильном положении (инструкция по перевязке). Повязку снимайте для мытья и лечебной гимнастики.
При операции на 2…5-м пальцах стопы для сохранения правильного положения пальцев используются металлические спицы, которые удаляются спустя 4 недели после операции. Следите, чтобы концы металлических спиц были все время скрыты под чистой повязкой. Спицы удаляются в ходе перевязки. Удаление спиц – процесс, причиняющий, скорее, неудобство, чем боль и не нуждающийся в отдельном обезболивании.
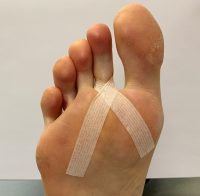 После удаления металлических спиц прооперированные пальцы ноги на протяжении еще 1 месяца поддерживаются в нужном положении с помощью лейкопластыря. Лейкопластырь наклеивается только на прооперированные пальцы. Лейкопластырь снимается на время мытья и лечебной гимнастики и каждый раз после этих процедур наклеивается заново. Лейкопластырь оставляют на пальце как днем, так и ночью.
После удаления металлических спиц прооперированные пальцы ноги на протяжении еще 1 месяца поддерживаются в нужном положении с помощью лейкопластыря. Лейкопластырь наклеивается только на прооперированные пальцы. Лейкопластырь снимается на время мытья и лечебной гимнастики и каждый раз после этих процедур наклеивается заново. Лейкопластырь оставляют на пальце как днем, так и ночью.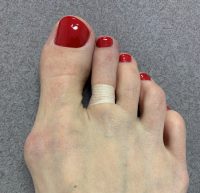
Лечебная гимнастика
После большинства операций на пальцах ноги необходима активная лечебная гимнастика. Выполняйте упражнения до появления боли и немного ее превозмогая. Гимнастику для прооперированных пальцев выполняйте по 10 минут утром, днем и вечером до тех пор, пока не восстановится нормальная способность к ходьбе. 3 недели после операции или на второи день после удаления металлических спиц можно начинать выполнять упражнения по сгибанию и разгибанию суставов между 1…5-м пальцами и стопой. По очереди загибайте 1…5-й пальцы вниз и затем разгибайте их вверх. Сгибать пальцы стопы вбок нельзя. Не сгибайте 2…5-й пальцы посередине. После обездвиживания плюснефалангового сустава не выполняйте упражнений для большого пальца стопы!
Мытье стопа
Прооперированную стопу можно мыть после заживления раны. Если пальцы ноги зафиксированы металлическими спицами, то следует дождаться удаления спиц. До этого ногу при мытье нужно защищать водонепроницаемым чехлом. Перед приходом на операцию закажите себе в интернет-магазине изделие, защищающее от намокания. Одним из самых подходящих является чехол многократного использования DryPro Waterproof Vacuum Sealed Half Leg Cast Cover https://www.amazon.com/DryPro-Waterproof-Vacuum-Sealed-Cover/dp/B0007KOFV8?ref_=fsclp_pl_dp_7&th=1.

Стопу при мытье можно также покрывать водонепроницаемым пакетом, прочно затянув горловину вокруг голени скотчем. Этот способ в сравнении с вышеизложенным менее надежен, и повязка на ране может намокнуть. При случайном небольшом намокании бинта дайте ему просохнуть, при сильном промокании следует поменять повязку, для этого нужно прийти на прием к сестре.
Источник
Осовными причинами болей в пальцах ног является их деформация и формирование зон давления которое приводит к развитию воспалительного процесса в суставах и формированию мозолей.
Вальгусная деформация первого пальца стопы или Hallux Valgus, наиболее частая причина обращения к ортопеду из всех проблем переднего отдела стопы. Существует множество возможных причин возникновения вальгусной деформации первого пальца стопы, но основной из них можно считать слабость связочного аппарата, которая приводит к поперечному распластыванию стопы.
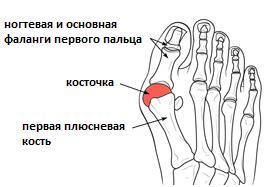
Ношение узкой обуви и каблуков выступает не как основная причина, но только лишь как катализатор, ускоряющий прогрессирование деформации. Обобщая множество различных работ проведенных с целью изучения причин формирования Hallux Valgus и результатов различных методов борьбы с этим недугом, можно сказать, что на начальных этапах заболевания основным методом лечения и профилактики дальнейшего прогрессирования деформации является ношение ортопедической обуви с мягким широким передним отделом и индивидуальных ортопедических стелек поддерживающих продольный и поперечный своды стопы, а также применение индивидуальных силиконовых корректоров, позволяющих придать пальцам стопы максимально приближенное к правильному положение во время ходьбы. В случае неэффективности вышеуказанных консервативных мер показано оперативное лечение. Выполнение оперативного пособия по косметическим показаниям нецелесообразно. Оперативное лечение направлено на исправление распластанного поперечного свода стопы и правильное перераспределение нагрузки за счёт остеотомий (искусственных переломов) со смещением костных фрагментов относительно друг друга и фиксацией их специальными винтами или повязкой. На сегодняшний день существует несколько основных методик и множество их модификаций, позволяющих выполнить данную коррекцию как открыто (через относительно большие разрезы) так и миниинвазивно (через проколы кожи с использованием специального бура под рентгенологическим контролем). После оперативного лечения требуется до 6 недель ношения специальной обуви с разгрузкой переднего отдела стопы. Однако, вопреки существующему мнению о длительной реабилитации, ходить можно уже вечером в день операции или на следующие сутки, в зависимости от метода анестезии. Отёки пальцев ног сохраняются длительное время от 3 до 12 месяцев, в зависимости от объёма операции. Более подробно о вальгусной деформации большого пальца вы можете узнать из статей «косточка на большом пальце ноги» и «Hallux Valgus», а также ознакомится с результатами оперативного лечения в разделе «клинические случаи».
Hallux Rigidus, или артроз первого плюсне-фалангового сустава – ещё одна из наиболее частых причин обращения к ортопеду. Причинами артроза первого плюсне-фалангового сустава могут быть врождённые анатомические особенности, такие как чрезмерно длинная первая плюсневая кость, приподнятая первая плюсневая кость; травмы первого плюсне-фалангового сустава, а также системные заболевания соединительной ткани, такие как ревматоидный артрит и метаболические расстройства, такие как подагра.
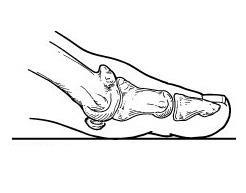
Основными проявлениями болезни является болезненная деформация по тыльной поверхности первого плюсне-фалангового сустава, и ограничение амплитуды движения, главным образом тыльного сгибания первого пальца, необходимого для нормальной физиологии ходьбы. Консервативные методы лечения и профилактики дальнейшего прогрессирования артроза является ношение ортопедической обуви с жёсткой подошвой, специальных стелек с плотным вкладышем по первым пальцем, позволяющих разгрузить первый плюсне-фаланговый сустав во время ходьбы. В случае неэффективности вышеуказанных консервативных мер показано оперативное лечение. На 2-3 стадиях заболевания может быть выполнена хейлэктомия, заключающаяся в резекции тыльного разрастания костной ткани в области головки 1 плюсневой кости и укорачивающая шевронная остеотомия, для предотвращения рецидива. Данные операции могут быть выполнены малоинвазивно при помощи специального бура под рентгенологическим контролем. На 4 стадии заболевания возможно выполнение артропластики (замены сустава на искусственный) или артродеза (закрытие сустава в физиологическом положении).
Более подробно об артрозе первого плюсне-фалангового сустава пальца вы можете узнать из статей «косточка на большом пальце ноги» и «Hallux Rigidus», а также ознакомится с результатами оперативного лечения в разделе «клинические случаи».
Косточка на большом пальце – жаргонизм, используемый обывателями для описания множества различных заболеваний переднего отдела стопы, проявляющихся деформациями и формированием костных разрастаний. Более подробно вы можете узнать о том, что же такое косточка, из статьи «косточка на большом пальце ноги».
Косточка на мизинце.
Деформация портного, деформация тейлора, варусное отклонение 5 пальца стопы, — заболевание являющееся зеркальным отражением Hallux Valgus. При этом 5 плюсневая кость отклоняется кнаружи или деформируется в своей дистальной части, а 5 палец соответсвенно отклоняется кнутри.
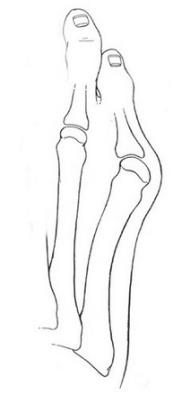
Принципы лечения те же, ношение широкой свободной обуви и силиконовых напалечников, при неудовлетворительных результатах – хирургическая коррекция в виде остеотомии 5 плюсневой кости со смещением её дистальной части кнутри. Более подробно вы можете узнать о косточке на мизинце из статьи «Стопа портного (косточка на мизинце)».
Молоткообразный палец.
Самая частая из деформаций «малых пальцев». Часто сопровождает вальгусную деформацию первого пальца. Является следствием повреждения связочного аппарата отвечающего за правильное положение пальца и эффективное распределение нагрузки. На начальных этапах заболевания эффективно консервативное лечение при помощи ортопедических повязок, фиксирующих палец в правильном положении, они могут быть как стандартными, так и индивидуально изготовленными, например из силикона. При длительно существующей деформации она склонна к прогрессированию, что может привести к формированию мозолей, которые могут инфицироваться и доставлять значительные неудобства, особенно при подборе и ношении обуви. В таких случаях показано оперативное лечение за счёт корригирующих остеотомий.
Более подробную информацию вы сможете найти в статьях Молоткообразный палец и Когтеобразный палец.
Болезнь Келлера
Болезнь Келлера, или болезнь Фрайберга, — аваскулярный некроз и перелом головок 2,3,4 плюсневых костей. Данное заболевание, распространённое главным образом среди женщин в возрасте 13-18 лет, чаще всего поражает головку 2-й плюсневой кости, особенно её тыльную поверхность.
Позднее в течении жизни приводит к артрозу плюсне-фалангового сустава. При остром течении заболевания и его быстром прогрессировании рекомендуется оперативное лечение – удаление поврежденной аваскулярным некрозом кости и хряща, свободных тел сустава, клиновидная остеотомия для разгрузки сустава. Более подробно об этом заболевании вы можете узнать из статьи Болезнь Келлера.
Источник


