Болят колени во время
Специалист по спортивной реабилитации в центре «Ничего не болит» Игорь Криворогов рассказывает, зачем нужно делать разминку, из-за чего появляются боли в коленях. А ещё можно ли заниматься бегом, если раньше были травмы коленей и с какими последствиями есть риск столкнуться, если проигнорировать проблему.

Игорь Криворогов
— Коленный сустав — второй крупный сустав после голеностопного. Это «амортизатор», который принимает на себя нагрузку при ходьбе, особенно при беге, смягчает её на позвоночник и голову. Даже когда человек стоит, сидит или лежит, этот сустав выполняет опорную и стабилизирующую функцию.
Коленный сустав — один из самых мощных в теле человека. Он соединяет самую крупную кость — бедренную — с большеберцовой и малоберцовой костями, которые имеют большой связочный аппарат.

Фото: shutterstock.com
Как и любой другой, коленный сустав требует разминки и разогрева — чтобы синовиальная жидкость полностью омывала суставную поверхность. Иначе увеличится трение, а оно, в свою очередь, приведёт к ускоренному износу суставов. Это может обернуться артрозом, артритом, бурситом и другими заболеваниями.
Разогревать мышцы, сухожилия, связки нужно и для того, чтобы они стали более эластичными — это помогает правильной работе сустава с точки зрения биомеханики. Это важно не только при повышенных нагрузках на тренировках, но и при ходьбе в повседневной жизни.
Вот что нужно делать во время разминки: растереть ноги, размять, покрутить ими в разных плоскостях, согнуть-разогнуть. Начинайте выполнять упражнения медленно и плавно, постепенно ускоряйтесь. Далее можно попрыгать, приседать с маленькой амплитудой, потом с большой. Серьёзность разминки зависит от вашей тренировки. Обычная пробежка, бег с препятствиями, марафон — это разные виды бега и соответственно нужен разный уровень разминки и подготовки всего организма, не только коленного сустава.

Фото: shutterstock.com
Это может произойти из-за отсутствия разминки — мышцы, связки и сухожилия оказались не готовы, плохо разогреты. Или организм не восстановился после предыдущих нагрузок. Или человек бегает в неудобной, неправильно подобранной обуви. Он нарушает технику бега или занимается в той обуви, которая не соответствует покрытию. Например, для асфальта нужна толстая и пружинящая подошва с хорошей амортизацией. Для грунта и пересечённой местности — с повышенными сцепными качествами и отличной фиксацией стопы.
Ещё боль в коленях во время бега может свидетельствовать о ранних проявлениях мышечного дисбаланса или об уже сформировавшихся заболеваниях суставов. При повышенных физических нагрузках все проблемы со здоровьем нагляднее проявляются.
Если человек только начал бегать и болевые ощущения ушли после второй-третьей тренировки, паниковать не стоит. Если же дискомфорт сохраняется, это повод обратиться к специалистам и пройти диагностику. Возможных причин боли в коленях множество — от плоскостопия до неразвитости, слабости или, наоборот, повышенного тонуса отдельных мышц.
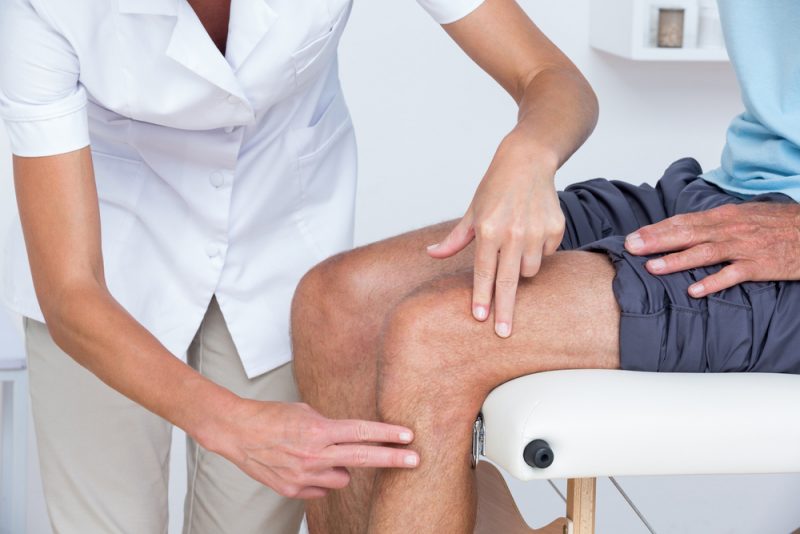
Фото: shutterstock.com
Перед началом занятий любым видом спорта целесообразно пройти диагностику опорно-двигательного аппарата (ОДА). Можно обратиться либо к классическим врачам (хирург, ортопед, невролог, кардиолог), либо к специалистам по спортивной реабилитации.
Если колени не болели во время первых двух тренировок, а потом появился дискомфорт, то, вероятно, резервов организма просто не хватило больше чем на две тренировки. Например, при неправильной постановке стопы организм мог противостоять некорректным (с точки зрения биомеханики) нагрузкам какое-то время, но к третьей тренировке сил уже не осталось. В этом случае требуется восстановление — как минимум надо отдохнуть, как максимум воспользоваться помощью квалифицированных специалистов по спортивным травмам. Заниматься самолечением категорически не рекомендуется.
Если колени болят после занятий бегом, это явный признак воспалительных процессов. Бегать категорически не рекомендуется — сустав должен восстановиться. Или его уже нужно лечить.
Если раньше боль никогда не беспокоила, возможно, короткий отдых её снимет. Если боль мышечная и это удаётся распознать, отдых вполне может решить проблему и тренировки можно продолжить. Бегать и вообще тренироваться через боль лучше не стоит.
Если боль в связках, сухожилиях, в «глубине» колена — тренировки необходимо остановить. Кратковременный отдых ничего не даст — соединительная ткань так быстро, как мышцы, не восстанавливается. Это признак потенциально серьёзного осложнения — в отличие от мышц, которые могут просто болеть при нагрузках, это им свойственно.
Любые обезболивающие препараты следует принимать только по назначению врача. Но заглушать боль — это заглушать сигналы организма о проблеме. Всё равно что сделать погромче музыку в машине, чтобы не слышать стука двигателя. Поэтому принимать обезболивающее и продолжать тренировку я не рекомендую. Прикладывать лёд вообще не имеет смысла.

Фото: shutterstock.com
Заниматься бегом можно, если травму вылечили и, главное, первопричину этой травмы полностью устранили. Однако последнее не всегда можно понять: отсутствие боли — ещё не признак здоровья. Болевой синдром — это следствие заболевания ОДА, а оно, в свою очередь, итог мышечного дисбаланса, более ранней проблемы. Поэтому если человека ничего не беспокоит и он хочет вернуться в спорт, никогда не будет лишним пройти мышечную диагностику.

Фото: shutterstock.com
Нужно заботиться о состоянии не только коленей. Здоровый образ жизни, правильное питание и физкультура (именно культура, а не периодические занятия фитнесом или зарядка утром раз в неделю) — всё это поможет сохранить здоровье. Если дискомфорт только начал зарождаться (причём боль в коленях может вызывать проблема совсем в другом месте), нужно делать специальный комплекс упражнений и развивать именно проблемные мышцы и области. Такой комплекс составляет специалист. Типовые методики и упражнения нельзя применять — все люди уникальны, заболевания и проблемы тоже уникальны. Одинаковое заболевание коленей у двух людей (например артроз) могут спровоцировать совершенно разные вещи: у одного человека, например, плоскостопие, а у другого — короткая ягодичная мышца.
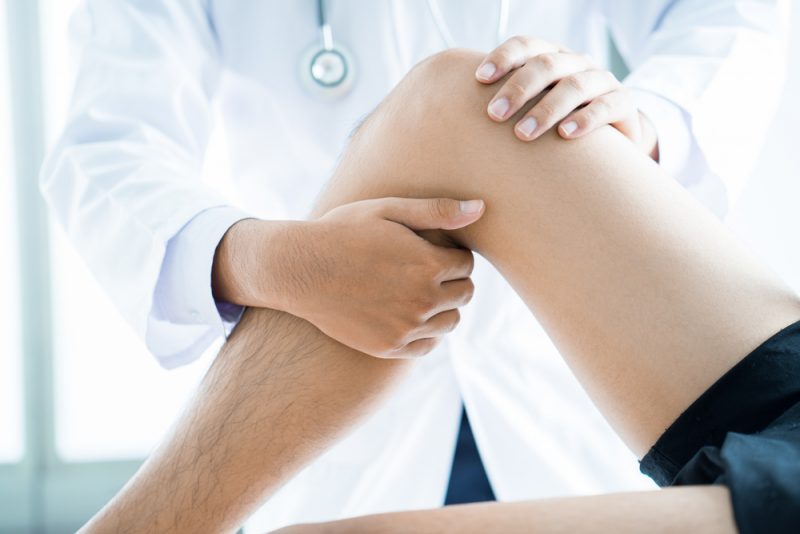
Фото: shutterstock.com
Если игнорировать сигналы организма о тех или иных проблемах (боль — это всего лишь сигнал, заложенный природой, чтобы уберечь нас), человек даёт им возможность прогрессировать и развиваться. Порой из-за несерьёзной проблемы в колене, которую вовремя не диагностировали и не устранили сравнительно легко, у человека развивается искривление тазобедренного сустава. Оно, в свою очередь, почти гарантированно приводит к искривлению позвоночника. Из-за этого возникают длительные неравномерные нагрузки и появляются грыжи — они пережимают нерв, вызывают серьёзные боли в спине, в ноге. Может дойти до того, что каждый шаг вызывает боль и человек пересаживается в инвалидное кресло.
В центре «Ничего не болит» вы можете пройти диагностику профессионального спортивного реабилитолога и получить комплекс индивидуальных упражнений со скидкой 35% по промокоду «челлендж».
Источник
Содержание:
Боль в колене – широко распространенный симптом, сигнализирующий о неблагополучии в организме – возникновении заболевания суставов или просто повышенной нагрузки на ноги.
Трудно найти человека, ни разу не испытывавшего болевых ощущений в коленях в определенном периоде жизни. Дискомфорт, щелчки либо боли разной интенсивности в коленных суставах возникают как у взрослых, так и у детей вследствие множества причин. Чем старше становится человек, тем выше вероятность возникновения различных болезней, первым признаком которых является боль в коленях. Это происходит из-за возрастных особенностей организма: замедления обменных процессов, износа хрящевой ткани суставов, присоединения других проблем с опорно-двигательным аппаратом, сосудами, нервами.
Из-за сложного анатомического строения, множества структур и испытываемых значительных нагрузках, а нередко и перегрузках, коленные суставы очень уязвимы. Повреждение любого элемента структуры, например, синовиальной сумки, ведет к нарушению двигательной функции колена и, соответственно, болевому синдрому. Связки и мениски считаются самыми уязвимыми, они травмируются в 80–85% случаев.
Анатомическое строение колена
Колено состоит из коленного сустава, дистального конца бедренной кости с двумя мыщелками и подмыщелками, большеберцовой трубчатой кости, мышц, нервов, сосудов, связочного аппарата, надколенника (коленной чашечки), суставных сумок и менисков.
Коленный сустав – один из крупных суставов организма. Сверху к нему подходит бедренная кость. Суставные поверхности ее латерального (наружного) и медиального (внутреннего) мыщелков сочленяются с надколенником и большеберцовой костью. Мениски, представляющие собой соединительнотканные хрящи, служат амортизаторами сустава. Благодаря им происходит рациональное распределение веса человека на большеберцовое плато и увеличивается стабильность сустава. Тонкая, двуглавая, полуперепончатая и другие мышцы синхронизируют капсульно-связочные структуры, обеспечивая двигательную активность коленного сустава.
Элементы колена соединены между собой множеством связок. Внутри сустава есть две крестообразные связки – задняя и передняя. Подмыщелки бедерной кости соединены с малоберцовой и большеберцовой костями коллатеральными связками. Косая подколенная связка располагается в задней части бурсы коленного сустава. Из ряда суставных полостей выделяют главную – синовиальную капсулу, не сообщающаяся с суставом. Кровоснабжение элементов колена осуществляется благородя сети кровеносных сосудов, а иннервация – нервным волокнам.
Причины возникновения боли в коленях
Насчитывается множество причин болезненности суставов коленей, которые можно условно разделить на несколько групп.
Травматические поражения элементов колена:
- Ушиб колена. В результате разрыва сосудов происходит локальное кровоизлияние в мягкие ткани сустава. Покраснение, отек, поражение нервных окончаний приводит к болезненности, затруднению движения.
- Полный либо частичный разрыв связок. Чаще диагностируется частичное нарушение целостности внутренней боковой связки, возникающее от чрезмерного выворачивания голени наружу.
Наружная связка рвется реже по сравнению с внутренней. Это происходит из-за сильного отклонения голени внутрь, при подворачивании ноги например. Разрыв крестообразных связок неминуемо сопровождается гемартрозом.
Полный разрыв обеих связок часто сочетается с повреждением суставной сумки, разрыванием внутреннего мениска. Такая травма приводит к избыточной подвижности коленного сустава, сопровождающейся сильными болями, интенсивность которых зависит от степени разрыва.
- Гемартроз коленного сустава – излитие крови в полость сустава. Бывает травматического и нетравматического характера. Травматический гемартроз наблюдается при разрывах менисков, полных или неполных разрывах связок, внутрисуставных переломах, ушибах области колена. Нетравматический вариант является одним из симптомов заболеваний, характеризующихся повышенной хрупкостью стенок сосудов или нарушением системы свертывания крови. К ним относятся гемофилия, цинга, тяжелые формы геморрагических диатезов. Скопившаяся в полости сустава кровь сдавливает ткани, нарушая кровообращение в них. Особый пигмент – гемосидерин – отрицательно влияет на связки, гиалиновый хрящ, синовиальную сумку, приводя к потере их эластичности. Результатом поражения суставной бурсы является набухание ее ворсинок и усиленная выработка суставной жидкости. Итогом повторных кровоизлияний становится дистрофия и разрушение сустава.
- Коленная менископатия – нарушение целостности менисков коленного сустава. При латеральной форме повреждается наружный мениск, при медиальной – внутренний. Это одно из самых частых, но трудно диагностируемых повреждений коленного сустава. В зоне риска заболевания находятся не только спортсмены, занимающиеся интенсивными тренировками, но и простые люди. Разрыв мениска может произойти от резкого необычного движения при повороте туловища, подворачивании ноги, сильном ударе по колену.
- Вывих коленной чашечки – патологическое смещение надколенника. Травма диагностируется не более чем в 0,7% случаях от общего числа вывихов. Чаще возникает наружный вывих, реже – внутренний, очень редко – вертикальный или торсионный. При неполном вывихе коленная чашечка определяется над латеральным (наружным) мыщелком, при полном – снаружи от латерального мыщелка.
- Закрытые или открытые переломы коленного сустава, верхнего участка костей голени либо нижнего отдела бедерной кости. Такие травмы часто сочетаются с поражением мягких тканей колена, вызывая массивные кровоизлияния, чрезмерную подвижность в области колена, его деформацию.
Воспалительные и дегенеративно-дистрофические заболевания суставных элементов колена:
- Артрит – воспалительное поражение сустава колена. Схожий механизм развития патологии наблюдается при остеоартрите, болезни Бехтерева, ревматоидном артрите, подагре (с отложением уратов в суставы).
- Остеоартроз (гонартроз) с поражением коленного сустава невоспалительного характера, затрагивающее все его структуры и приводящее к серьезным дегенеративным изменениям.
- Бурсит с воспалением синовиальных бурс приводит к болезненности при сгибательно-разгибательных движениях в колене.
- Периартрит сухожилий коленного сустава – воспаление капсулы гусиной лапки, коленных сухожилий, а также мышц и связок, окружающих сустав. При этом боль возникает в основном во время спуска по лестнице, особенно с тяжелым грузом, а сосредотачивается на внутренней поверхности колена.
- Хондропатия надколенника – дегенеративно-некротические изменения хряща суставной (задней) поверхности надколенника. Степень разрушения может быть разной: от участков легкого размягчения до трещин и полного истирания.
- Хондроматоз – серьезная хроническая болезнь, обусловленная диспластическим процессом с островковым перерождением участков мембраны суставной оболочки в хрящи – хондром. Не исключено окостенение отдельных хрящевых тел.
- Киста Бейкера – формирование плотного эластичного округлого опухолевидного образования в подколенной ямке, расположенной на противоположной стороне от надколенника. Киста отчетливо видна в разогнутом состоянии колена. Вызывает дискомфорт, боль в подколенной области. При значительных размерах сдавливает сосуды и нервы, приводя к нарушению иннервации и кровообращения.
- Болезнь Гоффа – заболевание, сопровождающееся поражением и дальнейшим перерождением жировой ткани, располагающейся вокруг коленного сустава. Защемление, отек и другие повреждения жировых клеток – адипоцитов – заканчиваются их замещением плотной фиброзной тканью. В итоге буферная функция «жировой подушки» нарушается, сама жировая ткань становится не способна выполнять роль амортизатора.
- Болезнь Осгуда–Шлаттера – патология, характеризующаяся омертвением бугристой части большеберцовой кости. Диагностируется у подростков от 10 до 18 лет, занимающихся спортом. Ниже надколенника появляется болезненная шишка, при отсутствии лечения приводящая к ограничению движения ноги или полному обездвиживанию, а также гипотрофии мышц.
Заболевания, при которых возможна иррадиация боли в области колена:
- Коксартроз тазобедренного сустава – хроническое поражение тазобедренного сустава, сопровождающееся прогрессирующей дегенерацией и дистрофическими изменениями в нем. Часто боль распространяется вниз по наружной поверхности бедра до колена или ниже.
- Невропатия седалищного нерва – невоспалительное поражение нерва в результате компрессионного сдавливания либо спазмирования кровеносных сосудов. Этот нерв доходит до ступней, начинаясь в области поясницы и проходя через копчик и таз. Блокада в какой-то одной точке на его протяжении приводит к нарушению чувствительности или пульсирующей боли.
- Фибромиалгия – внесуставное поражение мягких тканей невоспалительного характера с совокупностью симптомов в виде артралгии, мышечной слабости, депрессии и т. д.
Некоторые системные заболевания, приводящие к болям в коленях:
- Остеопороз – заболевание костной системы хронически прогрессирующего течения, изменяющее минеральный состав и плотность костной ткани. «Вымывание» кальция из костей приводит к их хрупкости. Процесс сопровождается ломотой или ноющими болями в конечностях.
- Туберкулез костей. Туберкулезное поражение участка кости приводит к постоянным сильным болям.
- Остеомиелит – заболевание инфекционно-воспалительного характера, поражающее все структурные элементы костей. Результатом как специфического, например, туберкулезного, так и неспецифического, чаще коккового, остеомиелита становится гиперемия кожи, отек, локальные острые боли в костях и мышцах, фебрильная температура.
- Некоторые инфекционные болезни. При синдроме Рейтера, кроме вовлечения в процесс урогенитального тракта и слизистой глаз, поражаются суставы. Одним из проявлений болезни Лайма является артралгия.
Виды болей в коленях
В зависимости от этиологии характер и интенсивность боли могут быть разными.
- Ноющая. При артрите, остеоартрозе.
- Острая, сильная. При переломах элементов колена, разрыве связок, остром бурсите, ушибе колена, обострении менископатии, деформирующем остеоартрозе.
- Пульсирующая. При запущенном деформирующем артрозе, травме мениска.
- Сверлящая. При остеомиелите.
- Тупая. При бурсите, хроническом остеохондрите.
- Жгучая. При компрессии седалищного нерва, туберкулезном процессе в кости.
- Простреливающая. При защемлении нервного ствола.
- Боль при ходьбе. При кисте Бейкера, бурсите, артрите, гонартрозе, периартрите.
- Боль в покое. При подагре, артритах.
Диагностика патологий, вызывающих боль в коленях
Физакальное обследование:
- сбор анамнеза и жалоб;
- визуальный осмотр с пальпацией колена.
Лабораторные исследования:
- биохимический и клинический анализы крови;
- серологическое исследование крови;
- иммунологический анализ крови;
- ревматологические пробы;
- бактериологический анализ синовиальной жидкости.
Инвазивные инструментальные методы:
- артроскопия;
- пункция суставной сумки;
- пункционная биопсия кости.
Неинвазивная инструментальная диагностика:
- рентгенография коленного сустава;
- денситометрия;
- ультразвуковое исследование сустава;
- МРТ или КТ.
Лечение боли в коленях
Если боль в одном или обоих коленях нетравматической природы возникновения, то следует обратиться сначала к терапевту, который, исходя из жалоб пациента и результатов объективного осмотра, направит к узкому специалисту – ортопеду, ревматологу, флебологу или неврологу. При любой травме колена необходимо обратиться к хирургу либо травматологу-ортопеду.
Лечение в каждом случае разное, зависит от причины боли, то есть от вида травмы или заболевания. Для каждой болезни существует своя схема лечения. Но для начала пациент должен соблюдать несколько общих правил:
- значительно сократить длительность пеших прогулок и нахождения на ногах в течение дня;
- спортсменам временно (до выздоровления) отказаться от тренировок, а обычным людям от бега или прыжков;
- при усилении болей полностью отказаться от движений, наложить на колено фиксирующую повязку из эластичного бинта;
- носить бандаж или повязку для иммобилизации коленного сустава;
- при ушибе холод на место травмирующего воздействия.
Ревматоидный, псориатический артрит, системные аутоиммунные заболевания нуждаются в серьезном комплексном лечении, проводимом на протяжении многих месяцев. Базисная терапия состоит из иммуносупрессоров, нестероидных противовоспалительных и гормональных лекарств, препаратов золота и т. д.
При лечении бурсита применяют обезболивающие и противовоспалительные лекарства. Если выявлена инфекция, то курс антибиотиков. Лечебная пункция сумки проводится для удаления избыточной жидкости из синовиальной полости и/или введения одного их кортикостероидов. От хронического воспаления бурсы помогает избавиться операция – хирургическое иссечение синовиальной сумки.
При деформирующем остеоартрозе эффективны внутрисуставные инъекции глюкокортикостероидов, длительный прием НПВС и хондропротекторов. Для снятия болевого синдрома местно назначают компрессы с димексидом или бишофитом, мази и гели с противовоспалительным действием. Помогает массаж, физиопроцедуры, лечебная гимнастика. Тяжелые поражения коленного сустава требуют хирургического вмешательства – эндопротезирования сустава.
Лечение остеопороза заключается в курсовом приеме бисфосфонатов, кальцитонинов, препаратов кальция, витамина D и т. д.
Лечение разрыва мениска может быть консервативным или хирургическим. Консервативная терапия состоит из применения анальгетиков, НПВС, гиалуроновой кислоты, хондропротекторов. Но вначале производят репозицию сустава.
Виды оперативного вмешательства:
- менискэктомия;
- парциальная (неполная) менискэктомия;
- трансплантация мениска;
- артроскопия;
- артроскопическое сшивание разрыва мениска.
При любой травме колена после лечения очень важен период реабилитации, который должен проходить под контролем реабилитолога или ортопеда. Врач составит оптимальную программу восстановления функции сустава. Главными методами послеоперационной реабилитации считаются массаж и лечебная гимнастика. Также эффективны занятия на специальных тренажерах, постепенно разрабатывающие коленный сустав.
Источник