Что сделать чтобы не болели суставы после 50 лет
Если вы хотите, чтобы артроз заявил о себе как можно позже, нужно соблюдать несколько простых правил – пусть они станут для вас повседневными, войдут в привычку. Тем, у кого заболевание уже диагностировано, они тоже полезны, потому что могут заметно замедлить его прогрессирование. Итак, что же нужно делать?
1. Рассчитывать свои силы
Артроз развивается из-за того, что с возрастом нарушается обмен веществ в хрящевой ткани сустава – ее естественное восстановление замедляется, а разрушение ускоряется. Однако это хотя и главная, но не единственная причина заболевания. Артроз чаще возникает и тяжелее протекает у тех, кто регулярно перегружает суставы во время работы или занятий спортом. Это приводит к микротравмам хряща, которые долго заживают, ведь регенерация затруднена. Если это происходит постоянно, велика вероятность, что хрящевая ткань начнет быстро разрушаться.
Поэтому очень важно чередовать работу и отдых и подбирать адекватную нагрузку. Особенно опасны для суставов подъем тяжестей, прыжки, быстрый бег, любая деятельность, связанная с тряской. В молодости такую активность нужно разумно ограничивать, а после 50–60 лет следует по возможности исключить.

2. Соблюдать технику безопасности
Стать толчком к развитию артроза могут не только регулярные микротравмы суставов, но и одномоментные крупные травмы – переломы костей, растяжения связок и сухожилий, вывихи, разрыв мениска. От них, конечно, не застрахован никто, но особенно часто они случаются у тех, кто не соблюдает технику безопасности.
Если вы решили попробовать новый вид спорта, первое занятие должно быть с инструктором, который расскажет, как правильно выполнять движения, а главное – как падать. В повседневной жизни выбирайте устойчивую и комфортную обувь, зимой она не должна скользить. И, конечно, помните, что любые правила безопасности на производстве написаны не просто так, ими нельзя пренебрегать.
3. В свободное время гулять, а не сидеть перед телевизором
При недостатке физической активности ухудшаются кровоснабжение суставов и их питание. К тому же мышцы, расположенные вокруг суставов и обеспечивающие их стабильность, не тренируются и теряют тонус. Все это приводит к тому, что хрящ с трудом выдерживает даже небольшую нагрузку и может повредиться.
Всего 30–40 минут самой обыкновенной ходьбы в день позволяют уменьшить эти риски. Ставить рекорды не нужно – ходите в комфортном для вас темпе. Или запишитесь на плавание: оно очень полезно для суставов, потому что тренирует их, но при этом не перегружает. Максимально ограничивать активность можно только в одном случае – если у вас случилось обострение артроза. Да и то нужно выполнять специальную гимнастику, которую пропишет доктор.

4. Не переедать
Лишний вес – один из важнейших факторов риска поражения коленных и тазобедренных суставов, а также сустава большого пальца стопы. Из-за избытка килограммов нагрузка на них увеличивается, поэтому их хрящевая ткань быстрее изнашивается.
Полные люди часто говорят, что у них «замедлен обмен веществ» или «такая вот плохая конституция». Однако чаще всего это вовсе не так. По наблюдениям диетологов и эндокринологов, только в 5% случаев лишний вес появляется из-за болезней или гормональных нарушений. Остальные 95% связаны с перееданием. Поэтому в первую очередь нужно пересмотреть рацион: есть меньше сладкого и жирного, больше овощей, фруктов, продуктов с высоким содержанием белка. А также адекватно оценить порции и не накладывать на тарелку слишком много.
5. Не сидеть на жестких диетах
Для естественного восстановления хрящевой ткани нужны питательные вещества. Если мы едим слишком мало, их не хватает, и это увеличивает риск артроза. Особенно вредны монодиеты (питание только одним продуктом) и диеты с экстремально низкой калорийностью (менее 1200 ккал).
Если вы хотите сохранить суставы здоровыми, питание должно быть разнообразным и полноценным. Нужно обязательно получать из еды все витамины и минералы (особенно важны сера, кальций, селен). В рационе должно быть достаточно белка и полезного ненасыщенного жира, который содержится в рыбе и растительных маслах.
6. Обращаться к врачу, если возникло недомогание
Артроз – необратимое заболевание: если хрящевая ткань изношена, восстановить ее до прежнего здорового состояния невозможно. Однако сегодня существуют препараты, которые позволяют остановить разрушение хряща. Они называются хондропротекторы и включают в свой состав глюкозамин и хондроитин сульфат. Эти компоненты подпитывают хрящ, увлажняют его, но главное, блокируют работу ферментов, которые способствуют его разрушению.
Препараты дают наибольший эффект на первой и второй стадии артроза, когда хрящ изношен частично. Врач может их назначить и на третьей стадии, когда повреждения уже более выраженные. А вот на четвертой – применение лекарств уже не имеет смысла, потому что хрящевой ткани фактически не остается. Поэтому важно не запускать заболевание. Нельзя терпеть боль в области сустава, надеясь, что она исчезнет сама собой, или списывая недомогание на усталость. Обратиться к доктору нужно в тот момент, когда появляются первые симптомы артроза. А это вопреки расхожему мнению вовсе не болевые ощущения, а чувство скованности в суставе по утрам, которое проходит примерно через полчаса, стоит только расходиться.
Источник
He имеет значения, полный вы или худой, ведёте пассивный или активный образ жизни, ваши суставы каждый день испытывают неимоверную нагрузку, что отражается на их здоровье. И если уже сегодня начать им помогать, то можно отдалить тот день, когда усталость перерастёт в болезнь. Слово нашему эксперту врачу-ревматологу, специалисту по гериатрии и антивозрастной медицине Михаилу КОЛЫЧЕВУ
ПОРА ПРИСЛУШАТЬСЯ!
Сустав это подвижное сочленение двух костей, которые покрыты специальным слоем ткани хрящом, омываемым синовиальной жидкостью. Хрящевая ткань способна накапливать и сохранять жидкость, поэтому действует как амортизатор, позволяет костям плавно скользить относительно друг друга и тем самым защищает костную ткань. Здоровый сустав может выдерживать довольно большую нагрузку, но с возрастом ресурсы сустава уменьшаются, хрящевая ткань постепенно истончается, высыхает, становится менее эластичной и более чувствительной к нагрузкам. Такой процесс называется артрозом. Это не отдельное заболевание. Понятие «артроз» или «деформирующий остеоартроз» включает в себя группу болезней суставов, имеющих близкие механизмы. По наблюдениям специалистов РАМН, артроз сегодня наблюдается уже после 35 лет, после 50 лет им страдают треть населения, а старше 60 признаки артроза присутствуют практически у 100% населения. Прислушайтесь к себе: если вы вечерами чувствуете боль в коленном суставе, а стоит отдохнуть она проходит; если утром появляются скованность в пальцах рук (коленях), незначительные скрипы, «похрустывание», а через полчаса, когда вы «расходитесь», всё нормализуется это повод обратиться к врачу, а не пускать всё на самотёк или заниматься самолечением. Да, если хрящ уже начал истончаться, заново он не «отрастёт». Однако остановить процесс можно, и сделать это надо как можно раньше! Многое зависит от вашего образа жизни. И я хочу рассказать, что нужно сделать, чтобы суставы служили вам верой и правдой долгие годы.
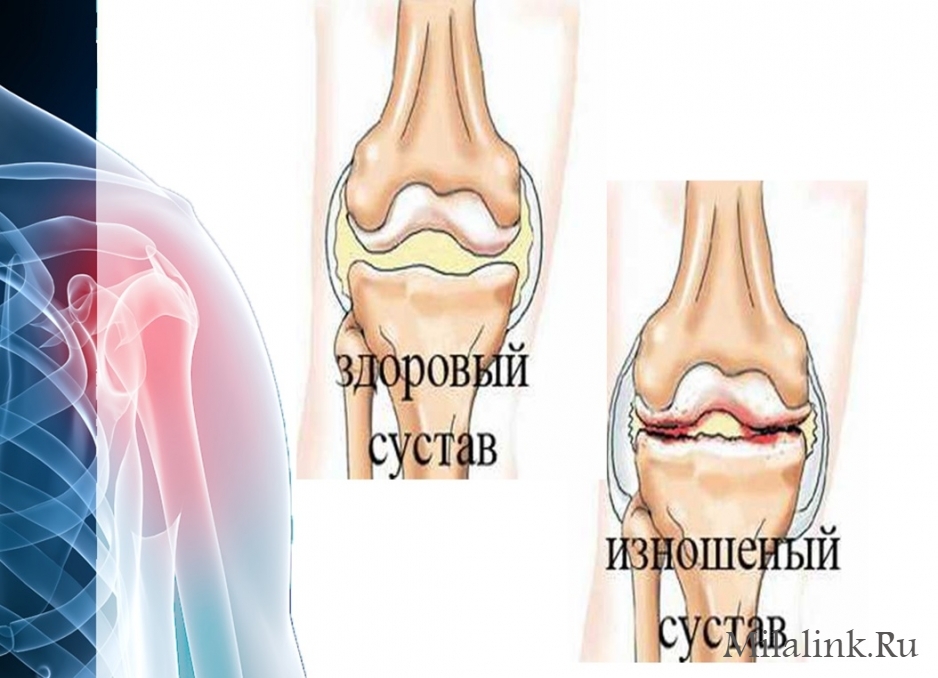
Итак, они «любят»…
…КОГДА ВЫ ДВИГАЕТЕСЬ
Во-первых, без физических нагрузок в суставных хрящах нарушается обмен веществ, что и запускает процесс разрушения. Мышцы становятся дряблыми и слабыми, связки менее эластичными, костная ткань пористой и хрупкой. Во-вторых, уже пострадавший внутрисуставной хрящ нуждается в усиленном питании. Получать его он может, только если область сустава хорошо снабжается кровью, а для этого необходима активность. Конечно, в период острой боли, отёка рекомендуется покой. Но как только неприятные ощущения сойдут на нет надо начинать двигаться. У каждого организма свои возможности, поэтому оптимальная нагрузка понятие индивидуальное. Но важно, чтобы она была ежедневной! Самое простое упражнение, после того как проснулись, медленно прокрутите все суставы: три раза по часовой стрелке, три раза против. Есть и специальные комплексы упражнений, которые можно выполнять дома по рекомендации врача. Если говорить о профилактике, то идеальный вариант ходьба, желательно скандинавская. Также на суставы благотворно действуют езда на велосипеде, плавание в бассейне пару раз в неделю. Но стоит помнить и об ограничениях: если задет коленный или тазобедренный сустав, нужно отказаться от подъёма тяжестей, быстрого бега, прыжков, от сидения на корточках, для дополнительной разгрузки при ходьбе стоит использовать трость. Если поражены суставы пальцев рук, нельзя долго выполнять мелкую ручную работу, отжимать бельё.
…КОГДА ВЫ СЛЕДИТЕ ЗА ВЕСОМ
Лишние килограммы создают дополнительную нагрузку на суставы (особенно на коленные и тазобедренные), позвоночник. Причём не только во время движения, но и когда мы стоим или сидим. К тому же жир, откладывающийся вокруг суставов, затрудняет доступ к ним крови, а значит, и питательных веществ, необходимых для нормальной работы. Лишний вес увеличивает риск травм мышц и связок, ведь при неудачном движении (споткнулись, поскользнулись) на них будет действовать большая сила. Соответственно, риск прогрессирования заболевания повышается. Однако снижать вес нужно постепенно, избегая жёстких диет! На их фоне весь организм недополучает питательных веществ, а хрящ лишается компонентов, необходимых для восстановления его клеток. Лучше всего начать с ограничения в меню сладостей, сдобы, шоколада, жирных, жареных блюд. Это наиболее калорийные, но далеко не самые питательные продукты. Постарайтесь придерживаться дробного питания есть часто и понемногу, не допуская сильного голода.
…КОГДА ВЫ НЕ ПРОСТО СНИМАЕТЕ ОБОСТРЕНИЕ, А ЛЕЧИТЕСЬ!
Согласитесь, мы обращаем внимание на суставы, когда они сильно беспокоят. В ход нередко идут горячие уколы в сустав, обезболивающие препараты, согревающие мази, компрессы. Но стоит боли утихнуть и мы забываем о проблеме. Между тем все эти средства дают временный эффект. Кроме того, устраняя боль и воспаление, уколы плохо влияют на обмен веществ в хрящевой ткани. А когда действие инъекции прекращается, болезнь обычно выходит на новый уровень. Процесс разрушения хрящевой ткани сустава идёт постоянно, даже тогда, когда нет боли. Поэтому наша основная задача — остановить его, иначе обострения со временем будут случаться всё чаще. Для этого ревматологи назначают препараты из группы хондропротекторов, принимать которые нужно длительными, по 3-6 месяцев, повторяющимися курсами. Такие лекарства содержат два вещества глюкозамин и хондроитин сульфат. Это структурные компоненты соединительной ткани, благодаря которым суставной хрящ может полноценно выдерживать рабочие нагрузки. И хондроитин сульфат, и глюкозамин синтезируются в организме. Однако с возрастом или при повреждении суставного хряща их производство замедляется, и сустав получает их в недостаточном количестве. Если вы впервые столкнулись с артрозом, пусть даже изменения в суставе незначительные, и вы считаете себя здоровым человеком всё равно нужно обязательно восполнять запасы полезных веществ с помощью препаратов! Это гарант здоровья суставов. Многих смущает, что препараты нужно принимать подолгу. Бояться не стоит: глюкозамин и хондроитин сульфат естественные вещества для организма, поэтому побочных эффектов у них практически нет. Тем более влечении суставов альтернативы им пока нет.
…КОГДА ВЫ ЛЕЧИТЕ СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ
Часто первопричиной изменений, произошедших в суставах, является плоскостопие. В норме мышцы и связки стопы образуют два свода продольный и поперечный. Они обеспечивают амортизацию, когда мы делаем шаг. При плоскостопии мышцы и связки не могут полноценно компенсировать нагрузку при ходьбе. Она передаётся на колени, тазобедренные суставы, позвоночник. Это приводит к микротравмам хрящевой ткани и межпозвонковых дисков, а затем и к преждевременному изнашиванию. Плоскостопие хорошо поддаётся лечению у детей. Взрослого человека избавить от него невозможно. Поэтому не упускайте время! Чтобы сберечь суставы, плоскостопие нужно корректировать при помощи специальных ортопедических стелек, которые изготавливают индивидуально для каждого (покупать готовые стельки бессмысленно и даже вредно!) Носите удобную обувь на низком широком каблуке не выше 5 см с мягкой эластичной подошвой. И обязательно укрепляйте мышцы и связки стопы с помощью лечебной гимнастики, полезно также использовать массажные коврики. Проблемы с суставами часто наблюдаются у женщин в период постменопаузы. В это время снижается выработка эстрогенов, которые не только обеспечивают репродуктивную функцию, но и подавляют процессы разрушения клеток костей и хрящей. Вот почему женщинам после 50 лет нужно пройти денситометрию исследование плотности костной ткани. Использование гормонозаместительной терапии, приём средства на основе кальция помогут остановить процесс разрушения суставов.
ТО, ЧТО «ЛЮБЯТ» ХРЯЩИ
ОМЕГА-КИСЛОТЫ. Укрепляют кости, способствуют синтезу коллагена и суставной смазки главных компонентов хрящевой ткани. Включайте в рацион рыбу жирных сортов, льняное и оливковое масла.
КАЛЬЦИЙ, ФОСФОР, МАГНИЙ И ВИТАМИН D. Данные витамины мощная группа поддержки костей и суставов. Способствуют регенерации тканей, поддерживают прочность. В вашем меню обязательно должны быть молочные продукты, зерновые, зелень и листовые овощи, орехи. Для крепости костей и суставов важно, чтобы кальций не только попал в организм, но и «добрался» до костной и хрящевой ткани. Существуют продукты, которые препятствуют этому: сладкая газировка содержит ортофосфорную кислоту, которая ускоряет выведение кальция. Кофе и другие напитки, содержащие кофеин, вымывают кальций из костей. Спиртные напитки блокируют усвоение кальция. Шпинат, щавель и другие продукты, богатые щавелевой кислотой, также препятствуют усвоению кальция. Учитывайте это при составлении рациона!
СЕРА. Участвует в образовании ткани суставных хрящей и поддержании её стабильности. Серы много в яйцах, луке, чесноке, капусте, репе.
ЖЕЛАТИН. Это вещество, которое является производным коллагена белка, который входит в состав хряща и делает его прочным и эластичным. Поэтому полезно есть желе, заливное из рыбы, в умеренном количестве холодец (в последнем много холестерина).
БЕЛОК. Необходим для построения мышечной, костной, хрящевой ткани, причём важен как растительный, так и животный. Его мы черпаем из мясных продуктов (курица, индейка, кролик), молочки, рыбы, яиц, бобовых, орехов, грибов.
ВОДА. От содержания влаги напрямую зависят упругость и эластичность хрящей, межпозвонковых дисков, их способность компенсировать нагрузку. «Высыхая», они становятся хрупкими и ломкими. Всё это создаёт условия для развития артроза и остеохондроза. Обязательно пейте чистую воду не менее литра в день.
Источник
Опорно-двигательный аппарат человека, как ни одна другая система органов, восприимчив к влиянию возраста. После 50 лет в костях накапливаются микроповреждения, минеральная плотность костей снижается, а иммунная система не может адекватно выполнять свою функцию. Это приводит к тому, что у человека болят и опухают суставы преимущественно на ногах.
В чем именно причина данных симптомов? Как вовремя заподозрить и вылечить патологию?
Причины боли в суставах
Стоит разобраться в наиболее частых заболеваниях, вызывающих неприятную симптоматику у пациентов старше 50 лет. К таким болезням относятся:
- Ревматоидный артрит.
- Деформирующий артроз.
- Подагра.
- Остеопороз.
При этих патологиях чаще всего одновременно болят несколько суставов на ногах. Однако отличить заболевания друг от друга можно. Существуют характерные особенности каждой болезни, которые помогут поставить диагноз и начать лечение.
Ревматоидный артрит
Причины возникновения ревматоидного артрита неизвестны. В механизме развития болезни участвуют собственные иммунные клетки, которые неправильно распознают суставную ткань и атакуют её, вызывая воспаление.
Существует предположение, что заболевание развивается после многочисленных перенесенных инфекций, которые приводят к нарушению работы иммунитета.
Ревматоидный артрит возникает чаще у лиц после 50 лет, поскольку с возрастом в организме накапливаются аутоантитела (белки, вызывающие воспалительную реакцию), а также патологические иммунные клетки. Отягощающим фактором является развитие инвалидности, сопутствующее поражение почек и других органов.
Необходимо вовремя начинать базисное лечение для остановки прогрессирования болезни.
Особенности симптоматики
Суставы ног часто вовлекаются в процесс и болят длительно и интенсивно. Чтобы распознать патологию, нужно обратить внимание на следующие признаки:
- Поражение симметрично на обеих конечностях.
- Суставы болят без нагрузки, движения ослабляют интенсивность боли.
- В руках и ногах наблюдается утренняя скованность.
- Заболевание может сопровождаться невысокой температурой, снижением работоспособности, усталостью.
- На поздних стадиях болезни возникают потеря аппетита, снижение гемоглобина, мышечные спазмы.
- Суставы болят периодически: обострения сменяются ремиссией.
Дополнительным диагностическим критерием является раннее вовлечение пальцев рук. Суставы ног обычно болят спустя несколько лет течения артрита. Однако этот симптом необязателен, встречается и атипичное начало болезни.
Диагностика
Специфического метода диагностики ревматоидного артрита не существует. Врач должен оценить клинические данные, а также результаты лабораторных и инструментальных методов исследования:
- В биохимическом анализе крови обнаруживают ревматоидный фактор, специфические антитела.
- На ренгене обнаруживают признаки воспаления того или иного сочленения.
- Для дополнительной диагностики применяют МРТ.
- Необходим контроль общего анализа мочи для выявления поражения почек.
Терапия
Лечение ревматоидного артрита включает базисную и симптоматическую терапию. Последняя включает прием нестероидных противовоспалительных препаратов (Нимесулид, Диклофенак, Найз), которые помогают снять симптомы болезни.
При развитии тяжелого артрита, поражении прилежащих мышц хорошим вариантом является блокада сочленения с помощью анальгетиков или глюкокортикостероидов – гормональных противовоспалительных средств.
Базисная терапия направлена на подавление активности процесса. Эффект от препаратов не виден и не чувствуется. Без симптоматических средств суставы болят как прежде, но именно базисные средства помогут остановить артрит, избежать осложнений. К ним относятся:
- Метотерксат.
- Лефлуномид.
- Азатиоприн.
- Генно-инженерные средства: Хумира, Ремикейд.
При назначении этих средств высока вероятность развития побочных эффектов, но продолжать лечение нужно, откорректировав дозу или сменив препарат.
Деформирующий артроз
Еще одной частой причиной боли в суставах после 50 лет является деформирующий артроз (остеоартроз). При этой патологии поражается хрящевая ткань сустава под воздействием микротравм, серьезных ранений и ушибов, других болезней костной и соединительной ткани. Часто вследствие высокой нагрузки страдают суставы ног.
Суставы болят из-за воспаления, развивающегося сначала в хряще, а затем и в костной ткани.
К факторам риска остеоартроза относятся возраст, ожирение, менопауза, остеопороз, артриты инфекционной и ревматической природы, дефицит кальция, других микроэлементов. Если причины действуют в совокупности, вероятность артроза возрастает.
Особенности симптоматики
Заподозрить деформирующий артроз достаточно просто. Важно обратить внимание на следующие факторы:
- Асимметричное поражение одного или нескольких суставов.
- Боль, отек усиливаются после движений и проходят в покое.
- По мере прогрессирования симптомы проходят долго, сохраняются ночью.
- С утра может быть скованность, но она продолжается менее получаса.
- Определяются болезненные точки, ощущение треска, нестабильность суставов ног.
- Деформации сустава.
Признаки артроза суставов ног появляются еще на ранних стадиях болезни, но пациенты часто обращаются к врачу уже на этапе деформации. Чем раньше будет проведена диагностика, тем лучше эффект от назначенного лечения.
Диагностика и лечение
Установление достоверного диагноза возможно благодаря рентгенографии. На снимке можно обнаружить остеофиты (выросты костной ткани), сужение щели сустава, несимметричность поражения, склероз кости.
Если диагноз не удается подтвердить на рентгене, применяется МРТ или КТ суставов ног.
Лечение артроза длительное и комплексное. Ограничивается нагрузка на сочленения ног, назначается ортопедический режим, лечебная гимнастика и физиотерапия. Если перечисленные меры недостаточно снимают симптомы, прибегают к назначению медикаментозных средств.
Подагра
Обменные нарушения белка в организме могут приводить к такому заболеванию, как подагра. При этой патологии в крови наблюдается избыточное количество продукта распада белковых молекул – мочевой кислоты. Этот метаболит откладывается в тканях в виде узлов – тофусов, имеющих вид подкожных уплотнений, шишек.
Суставы ног болят при подагре под воздействием двух причин:
- Острая подагрическая атака – попадание в капсулу сочленения большого количества мочевой кислоты, приводящей к нестерпимой боли и чувству скованности.
- Отложение тофусов в области сустава и постепенная деформация сочленения.
Контролировать течение заболевания можно и нужно, иначе болезнь приведёт к инвалидности и нарушению работы внутренних органов.
Особенности симптоматики
Подагра имеет ряд отличительных особенностей. Если следующие признаки обнаруживаются у вас, нужно обратиться к врачу ревматологу. Симптомами являются:
- Боль приступообразная, после выведения мочевой кислоты почками, суставы не болят.
- Зависимость проявлений от диеты. Ограничение мяса и алкоголя резко улучшает состояние.
- Обнаружение подкожных узелков уратов – тофусов.
- Сопутствующие заболевания почек.
Такие признаки с большой вероятностью указывают на подагру. Если не обращаться к врачу с подобными симптомами в течение нескольких лет, велика вероятность развития осложнений.
Диагностика
Опытный врач ревматолог сможет без труда поставить диагноз по клиническим данным. Подтвердить подагру помогут следующие методы:
- Повышение уровня мочевой кислоты в крови.
- Обнаружение её солей (уратов) в суставной жидкости.
- Рентгенологическое исследование суставов.
- Микроскопия содержимого тофусов, обнаружение уратов в узлах.
- Признаки поражения почек в общем анализе мочи.
Если подобные исследования оказались положительными, врач приступает к назначению медикаментозной терапии.
Лечение
Основой купирования симптомов подагры является диета, при которой ограничиваются мясо и рыба, чай, кофе и алкоголь. Снижение поступления пуринов в организм приведет к доказанному терапевтическому эффекту.
При подтверждении диагноза подагры следует одновременно назначить симптоматическое лечение и урикозурические препараты.
Снижение интенсивности проявлений подагры возможно благодаря использованию противовоспалительных средств. Если наблюдается подагрическая атака, выраженную боль можно снять только с помощью цитостатиков, например, колхицина. Препарат обладает рядом побочных действий, поэтому подбором дозировки занимается лечащий врач.
После купирования острого артрита рекомендованы базисные препараты, самым эффективным из которых является аллопуринол. Это урикозурическое средство стимулирует выведение мочевой кислоты почками. Препарат принимается пожизненно в небольших дозировках.
Если после назначения средств возникают выраженные побочные реакции, терапию корректируют.
Остеопороз
Любую боль в суставах ног после 50 лет следует дифференцировать с остеопорозом. Эта болезнь характеризуется снижением минеральной плотности кости, опорно-двигательный аппарат становится ненадёжным и нестабильным. Возникает неприятная симптоматика.
Если при остеопорозе возникает травма, восстановлению кость поддается с трудом. Самым тяжелым повреждением ног в пожилом возрасте является перелом шейки бедра, терапия которого занимает длительный срок, включает применение хирургических вмешательств.
Заподозрить, диагностировать и лечить остепороз нужно вовремя, чтобы не допустить возникновение травматических осложнений.
Особенности симптоматики
При остеопорозе часто возникает болезненность, имитирующая суставные боли. Начинается заболевание с признаков поражения позвоночника, к которым присоединяются симптомы со стороны нижних конечностей. Особенностями являются:
- Снижение роста, сутулость.
- Боль при пальпации позвоночника, спазм мышц спины.
- Частые травмы костей при воздействии низкой силы.
- Редко встречается острое начало. Если развивается эта форма болезни, обязательно поражается позвоночник.
В диагностике также используется исследование крови на уровень кальция и лучевые методы (рентген, КТ, денситометрия).
Лечение
Основу терапии составляет диета с повышенным содержанием кальция и витамина D. Эти вещества также назначаются в виде медикаментов. Дополнительными лекарствами являются остеохин, кальцитонин, препараты стронция. Перечисленные средства замедляют разрушение костей. Стимулируют рост костной ткани паратиреоидный и соматотропный гормон, соли фтора.
Подбором комбинации средств и дозировки занимается лечащий врач, учитывая данные лабораторных и инструментальных исследований.
Остеопороз. Как укрепить кости
Источник


