Может ли болеть ложный сустав
Из этой статьи вы узнаете, что такое ложный сустав (голени, предплечья, бедренной кости), какие причины заставляют его приобретать. Виды этого заболевания, его симптомы и диагностика. Лечение.

Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Дата публикации статьи: 24.05.2019
Дата обновления статьи: 29.11.2019
Содержание статьи:
- Классификация, виды ложных суставов
- Причины патологии и факторы риска
- Характерные симптомы
- Диагностика
- Лечение: консервативное, хирургическое
- Профилактика
- Прогноз
- Первоисточники информации, научные материалы по теме
Ложный, или псевдосустав (псевдоартроз) – стойкий дефект костной ткани, который становится причиной патологических движений в диафизе (средней части) кости.
Патология может быть врожденной и приобретенной.
В норме после переломов кость срастается с помощью образования костной мозоли, восстанавливая свою непрерывность и целостность. Если этого не случается, в месте перелома может образовываться псевдосустав – в нем возможны движения обломков кости наподобие настоящего сустава.
 Рентгенограмма ложного сустава на большеберцовой кости
Рентгенограмма ложного сустава на большеберцовой кости
Чаще всего псевдоартроз развивается в длинных костях: голени, бедра, плеча и предплечья.
Ложные суставы – это тяжелое осложнение переломов, для их полного устранения (это возможно) достаточно часто делают операцию.
Диагностикой и лечением псевдосуставов занимаются травматологи.
Классификация, виды ложных суставов
Все ложные суставы можно классифицировать по происхождению, локализации повреждения и степени регенерации (обновления костной ткани).
По происхождению
- Врожденный псевдосустав – редкое заболевание, при котором целостность кости нарушена из-за неправильного внутриутробного развития ребенка.
- Приобретенный ложный сустав – развивается после перелома костей вследствие их несрастания.
По локализации
По локализации в определенном отделе ложные суставы классифицируют в зависимости от пораженной кости. Чаще всего это заболевание развивается в диафизах (средней части) длинных костей: бедра, голени, плеча или предплечья.
 Ложные суставы на рентгене: 1 – голени; 2 – предплечья; 3 – плеча
Ложные суставы на рентгене: 1 – голени; 2 – предплечья; 3 – плеча
По выраженности регенеративного процесса
- Гипертрофический – костная мозоль формируется, но не соединяет отломки костей между собой. Чаще всего развитие этого вида псевдосуставов вызвано неправильной фиксацией отломков после перелома.
- Атрофический – костная мозоль не образуется. Чаще всего этот вид псевдопереломов развивается из-за нарушения обновления (регенерации) костной ткани: например, вследствие плохого кровоснабжения отломков или нарушений обмена веществ.
Иногда ложные суставы еще классифицируют по жизнеспособности отломков на:
- гиперваскулярные – отломки имеют усиленное кровообращение, в месте перелома формируется костная мозоль, которая из-за неадекватной иммобилизации не соединяет кость в одно целое;
- аваскулярные – отсутствие срастания костей обусловлено плохим или отсутствующим кровоснабжением отломков.

По клинико-рентгенологической картине
- Тип А – расстояние между отломками менее 1 см.
- Тип Б – расстояние между отломками более 1 см.
Причины патологии и факторы риска
Причины приобретенных ложных суставов:
- Аваскулярный некроз – отмирание костной ткани из-за нарушенного после перелома кровоснабжения отломков.
- Отсутствие сопоставления отломков – концы отломков не располагаются рядом друг с другом.
- Инфекция – например, остеомиелит (это воспалительное поражение всех частей кости: кости, костного мозга, надкостницы; вызывается бактериальным возбудителем).
- Отсутствие фиксации перелома – оба отломка сохраняют подвижность касательно друг друга.
- Интерпозиция мягких тканей – мышцы или связки располагаются между отломками, препятствуя их соприкасанию.
Одни из самых важных факторов, которые влияют на возможность развития ложного сустава и на частоту его возникновения в определенных местах, – особенности кровотока в костях. Например, в шейке бедренной кости ложные суставы развиваются часто из-за ограниченного кровоснабжения, которое резко ухудшается при переломе.
Факторы риска развития приобретенного ложного сустава
Факторы риска, связанные с человеком:
- возраст – вероятность возникновения псевдосустава выше у пожилых людей;
- истощение организма из-за дефицита питательных веществ;
- курение и употребление алкоголя;
- метаболические нарушения – например, повышение уровней гормона паращитовидных желез в крови;
- сахарный диабет, тяжелая анемия;
- прием нестероидных противовоспалительных средств, кортикостероидов или препаратов для химиотерапии.
 Состав крови у здорового человека и при анемии. Нажмите на фото для увеличения
Состав крови у здорового человека и при анемии. Нажмите на фото для увеличения
Факторы риска, связанные с переломом:
- потеря костной ткани в месте перелома;
- инфекция;
- ухудшение кровоснабжения отломков;
- повреждение окружающих мышц.
Факторы риска, связанные с лечением:
- Неправильная репозиция, или сопоставление, отломков костей. Может наблюдаться при отсутствии рентген-контроля после процедуры.
- Недостаточная иммобилизация (фиксация поврежденной части тела человека).
- Неправильное применение иммобилизирующих шин (средств для фиксации отломков).
Причины развития врожденных псевдопереломов все еще изучены плохо, однако существует много теорий их происхождения.
Около 50 % всех случаев связано с нейрофиброматозом (наследственным заболеванием с образованием опухоли). 10 % – с фиброзной дисплазией (наследственной патологией с замещением нормальной костной ткани фиброзной тканью) или остеофиброзной дисплазией Кампаначчи (это редкое заболевание у детей и подростков с поражением большеберцовой или малоберцовой костей). Причины развития остальных врожденных псевдопереломов остаются неизвестными.
Характерные симптомы
Пациенты с ложным суставом обычно ощущают боль в месте перелома, которая может длиться месяцами или годами после травмы. Болевой синдром может быть постоянным или возникать лишь при движении сломанной конечности.
Кроме боли, ложный сустав может сопровождаться:
- несвойственной подвижностью в месте несросшегося перелома;
- деформацией конечности, изменением ее длины;
- отеком и изменением цвета кожи в пораженной области;
- нарушением функций поврежденной руки или ноги.
 Деформация конечности при псевдоартрозе
Деформация конечности при псевдоартрозе
Диагностика
Для диагностики данной патологии врач выясняет жалобы пациента и проводит осмотр. После чего направляет на один из дополнительных методов обследования, которые предоставляют детальное изображение костей и окружающих их тканей.
В зависимости от того, где сформировалась патология, это обследование может включать рентгенографию, компьютерную или магнитно-резонансную томографию. С помощью обследований врач может оценить процесс срастания сломанной кости.
Критерии для установления диагноза ложного сустава:
- постоянная боль в месте перелома – может наблюдаться в состоянии покоя или при движениях в пораженной области;
- зазор между обломками, который не закрыт срастающейся костью;
- недостаточное сращение костей в течение времени, которого должно быть достаточно для излечения перелома;
- отсутствие прогресса срастания костей в течение нескольких месяцев (определяется с помощью рентгенографии);
- деформация пораженной конечности.
Если врач диагностирует псевдосустав, он может направить пациента на лабораторное обследование (общий анализ крови, общий анализ мочи, биохимический анализ крови), чтобы выявить его причины. Эти анализы могут обнаружить признаки инфекции в организме, а также наличие других заболеваний, которые замедляют срастание костей, – к примеру, анемии или сахарного диабета.
Лечение: консервативное, хирургическое
Лечение приобретенных ложных суставов возможно, оно может быть консервативным или хирургическим. Каждый их этих подходов имеет свои преимущества и недостатки, достаточно часто их комбинируют.
Выбор подходящей методики лечения зависит от вида и причин псевдосустава, особенностей пациента и других факторов. Только врач может определить, какой именно метод использовать у каждого конкретного пациента.
Лечение врожденных ложных суставов только хирургическое, в таких случаях проводятся сложные операции, иногда – в несколько этапов.
Консервативное лечение
Часть ложных суставов можно лечить без хирургического вмешательства. Чаще всего применяют стимулятор роста костной ткани. Это небольшое устройство, которое направляет в область псевдосустава электромагнитные или ультразвуковые волны, стимулирующие срастание переломанных костей.
 Стимулятор роста костной ткани
Стимулятор роста костной ткани
Пациент размещает стимулятор на коже над ложным суставом на время от 20 минут до нескольких часов в день. Такое лечение должно проводиться ежедневно.
Следует понимать, что если ложный сустав вызван неадекватным сопоставлением отломков или интерпозицией мягких тканей, консервативное лечение проводят лишь после устранения этих причин.
Хирургическое лечение: костная пластика
При неэффективности консервативных методов прибегают к оперативному вмешательству. Его цели:
- Обеспечить хороший кровоток в костях и мягких тканях вокруг ложного сустава. Для этого удаляют мертвую или плохо кровоснабжаемую костную ткань.
- Обеспечить стабильность месту перелома. Для этого используют различные методы остеометаллосинтеза (соединение отломков кости с помощью металлических пластин, винтов и стержней) или аппараты внешней фиксации (аппарат Илизарова).
- Стимулировать срастания костей с помощью костной пластики.
 Остеосинтез с применением металла с памятью формы при псевдоартрозе плечевой кости (рентгеновский снимок)
Остеосинтез с применением металла с памятью формы при псевдоартрозе плечевой кости (рентгеновский снимок) Аппарат Илизарова при псевдоартрозе
Аппарат Илизарова при псевдоартрозе
При костной пластике процесс сращивания отломков активизируют с помощью трансплантации костной ткани из другой части тела в место псевдосустава. Костный трансплантат – каркас, на котором может расти новая кость.
 Схема операций по пересадке костной ткани при ложном суставе большеберцовой кости: а) до операции; б) пересадка кожно-костного трансплантата; в) пересадка комплекса мягких тканей в зону ложного сустава
Схема операций по пересадке костной ткани при ложном суставе большеберцовой кости: а) до операции; б) пересадка кожно-костного трансплантата; в) пересадка комплекса мягких тканей в зону ложного сустава
Костная пластика также обеспечивает свежие клетки и естественные химические вещества, необходимые организму для заживления перелома.
Во время этой операции травматолог проводит забор частиц кости из разных частей тела (чаще всего – из тазовой кости). Затем эти части пересаживаются в место ложного сустава.
Обычно забор костной ткани не вызывает никаких функциональных, структурных или косметических проблем, хотя и может быть болезненным.
Иногда пластику проводят не собственной костью, а донорскими тканями или заменителями костной ткани. В таких случаях собственная кость со временем заменяет трансплантат.
Костная пластика сама по себе не обеспечивает стабильность перелома. Если псевдосустав нестабилен, может понадобиться проведение фиксации:
- Внутренняя фиксация – стабилизация отломков с помощью прикрепления металлических пластин или винтов к внешней стороне отломков или заведения стержней внутрь костного канала.
- Внешняя фиксация (аппарат Илизарова) состоит в размещении вокруг ложного сустава металлических колец, которые соединяются с отломками винтами или спицами. С помощью спиц можно добиться выравнивания и стабилизации отломков. Этот метод особенно полезен при лечении инфицированных ложных суставов голени или предплечья.
 Аппарат Илизарова на предплечье пациента
Аппарат Илизарова на предплечье пациента
Иногда при переломе шейки бедренной кости с образованием ложного сустава из-за резкого ухудшения кровоснабжения развивается некроз (отмирание) ее головки. В таких случаях проводится замена тазобедренного сустава.
Профилактика
Для того чтобы кости срослись, необходимо наличие таких факторов, как:
- Стабильность. Все методы лечения переломов следуют простому правилу – отломки должны быть сопоставлены и неподвижны, пока перелом не срастется. Поэтому правильная репозиция и иммобилизация, а также проведение хирургической фиксации с помощью остеометаллосинтеза – важнейшие меры предотвращения ложных суставов.
- Кровоснабжение. Кровь доставляет в место перелома компоненты, необходимые для срастания костей, включая кислород и факторы роста. Курение, анемия или сахарный диабет могут ухудшить кровоснабжение по всему организму, поэтому их устранение или правильное лечение могут снизить риск ненормального сращения костей.
- Питательные вещества. Для сращения перелома костям нужно достаточное количество питательных веществ. Лучший способ их обеспечения – это здоровое и хорошо сбалансированное питание, которое включает белки, кальций, витамины С и D.
Прогноз
Самостоятельно ложный сустав не срастается, поэтому симптомы болезни и функционирование поврежденной конечности не улучшатся без лечения.
Прогноз при ложном суставе зависит от многих факторов:
- вид псевдоартроза;
- метод лечения;
- возраст пациента, его общее состояние здоровья;
- время от первоначальной травмы, количество перенесенных операций по поводу перелома;
- способность и желание человека к длительному сотрудничеству с врачами.
При благоприятных условиях примерно 80 % псевдосуставов удается вылечить после первой операции. Успешность повторных хирургических вмешательств значительно ниже.
Первоисточники информации, научные материалы по теме
- Ложный сустав. Клинические рекомендации. Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
https://kokb45.ru/wp-content/uploads/2018/06/Lozhnye-sustavy.pdf - В. М. Гайдуков. Ложные суставы костей. Этиопатогенез, диагностика, лечение – Спб, 1998.
- Болезни суставов. Руководство для врачей. Мазуров В., 2008.
- Ортопедия: национальное руководство: Учебное пособие для системы ППОВ/АСМОК, под ред. С. П. Миронова, Г. П. Котельникова. – М.: ГЭОТАР-Медиа, 2008.
- Травматология. Национальное руководство. Под ред. акад. РАМН Г. П. Котельникова, акад. РАН и РАМН С. П. Миронова, 2008.
Загрузка…
Источник
Ïðåäûäóùèå ÷àñòè: 20, 19, 18
Êàê ÿ óæå ïèñàë ðàíüøå, ëþäè, ïðèõîäÿùèå ñ òðàâìîé, äëÿ òðàâìàòîëîãîâ è ðåíòãåíîëîãîâ äåëÿòñÿ íà äâà òèïà: òå, êòî ìîìåíòàëüíî ïîñëå ëþáîãî óäàðà (îáû÷íî- çàïíóëñÿ çà êîøêó), áåæèò ê òðàâìàòîëîãó ñ êðèêàìè «ÿ óìèðàþ, ñïàñèòå ìåíÿ» è òå, êòî ìåñÿö èëè áîëüøå õîäèò ñ ïåðåëîìîì è òåðïèò, æäåò ïîêà ñàìî ïðîéäåò. Âîò êàê ðàç î âòîðûõ ñåãîäíÿ è ïîéäåò ðå÷ü.
Íà ýòîé íåäåëè (õîòÿ åùå òîëüêî ÷åòâåðã) ïðèõîäèëè äâà óíèêàëüíûõ ÷åëîâåêà — ñ ïåðåëîìàìè, íî íå çíàþùèå îá ýòîì. Ïåðâûé áûë ñ ïåðåëîìîì êëþ÷èöû, êîòîðûé îáíàðóæèëè ñëó÷àéíî — ñíèìàëè ëåãêèå íà ìåä. îñìîòðå, êëþ÷èöû ïîïàäàþò â êàäð — è òàì ïåðåëîì. Ïàöèåíò ãîâîðèò — óïàë äíåé 15-20 íàçàä, ïëå÷î áîëèò è áîëèò, íó, äóìàþ, ïîáîëèò è ïðîéäåò. Äàæå â áîëüíèöó íå õîäèë. Ñíèìàåì, à òàì òàêàÿ êðàñîòà:
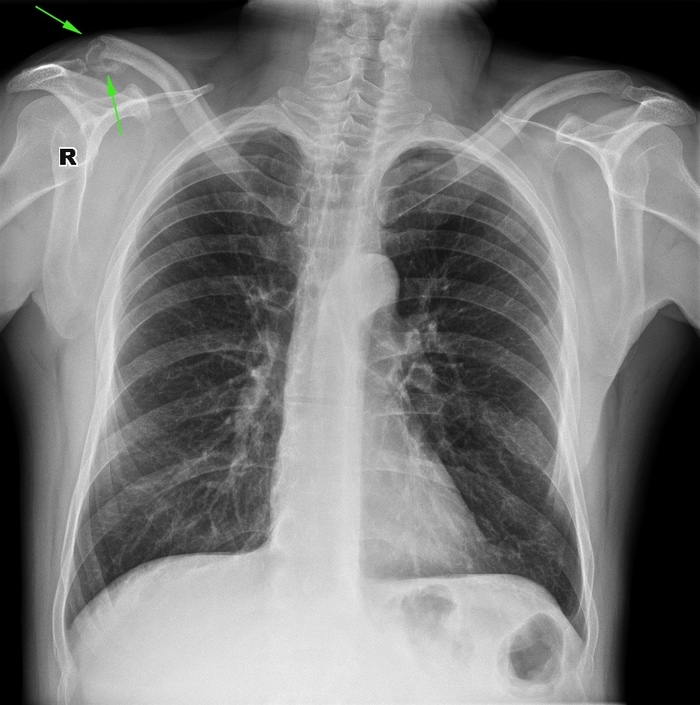
Ïåðåëîì óæå íà÷àë ïîìàëåíüêó ñðàñòàòüñÿ, íî ðóêó âñå ðàâíî íåîáõîäèìî ôèêñèðîâàòü. Îòïðàâèëè ê òðàâìàòîëîãó.
Âòîðîé ÷åëîâåê ïðèøåë òàêæå äåëàòü ëåãêèå, ñïðîñèë ðàçðåøåíèÿ ïëàòíî çàîäíî ñäåëàòü ãîëåíîñòîïíûé ñóñòàâ — ãîâîðèò, ïîäâåðíóë íîãó, áîëèò ìåñÿö óæå. Õîäèòü áîëüíîâàòî, íî íè÷åãî, ÿ õîæó äà òåðïëþ, æäó êîãäà ïðîéäåò. Äåëàåì, è «íåìíîãî óäèâëÿåìñÿ» îò êàðòèíû.
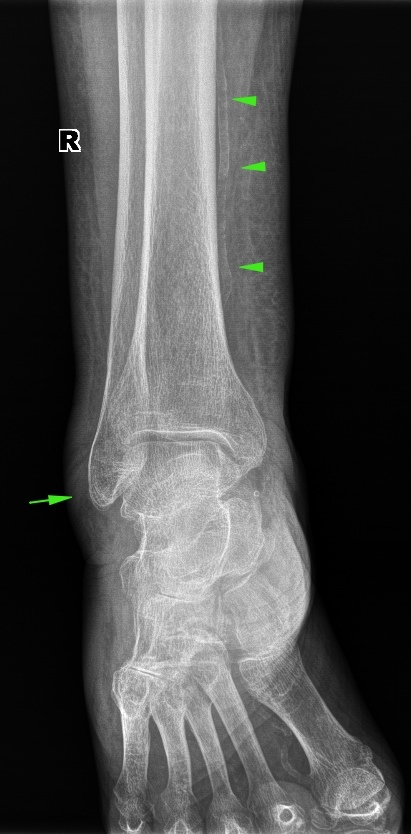
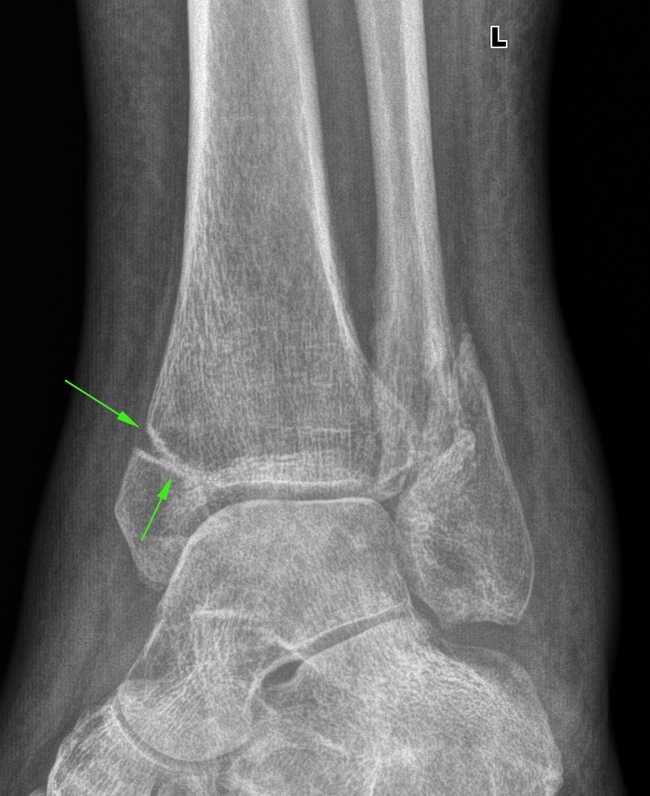
×òîáû áûëî ïîíÿòíî, òàê âûãëÿäèò îòíîñèòåëüíî çäîðîâûé ñóñòàâ (íå ñ÷èòàÿ îáûçâåñòâëåíèÿ ñîñóäîâ, îòìå÷åíû ñòðåëî÷êàìè):
À òàê áûëî ó íàøåãî ãîðåìûêè:
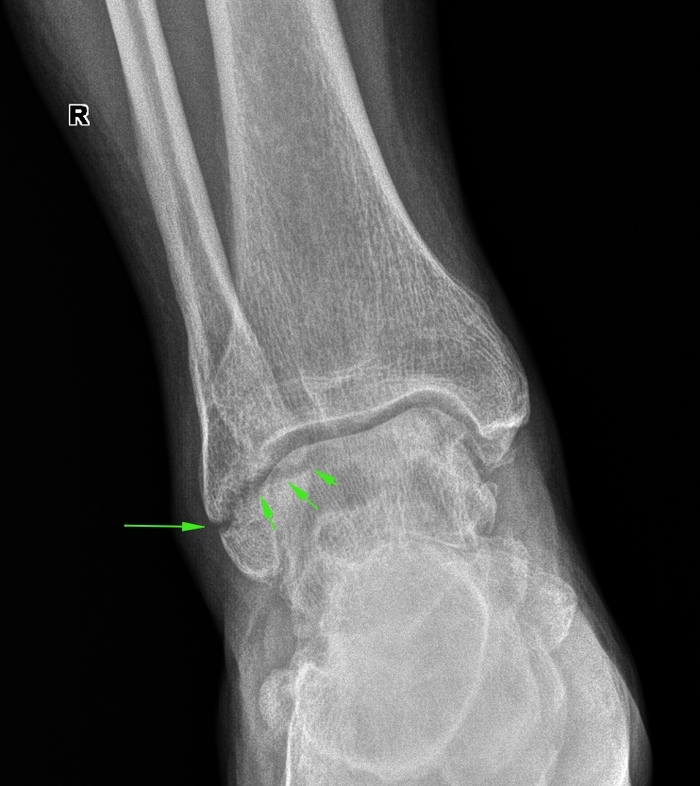
Óæå ñðàñòàþùèéñÿ ïåðåëîì, îäíàêî èç-çà òîãî ÷òî êîñòè íå ôèêñèðîâàíû ãèïñîì, âåðîÿòíî âîçíèêíîâåíèÿ ëîæíîãî ñóñòàâà.
È âîò ðåøèë ÿ íàïèñàòü ïîñò î ëîæíûõ ñóñòàâàõ.
Ëîæíûé ñóñòàâ — ýòî êîãäà áûë ïåðåëîì, è îí ïî êàêèì-ëèáî ïðè÷èíàì íå ñðîññÿ. Ëèáî, êàê â ñëó÷àÿõ, îïèñàííûõ âûøå, ÷åëîâåê íå íîñèë ãèïñ èëè ëîíãåòó, ëèáî íîñèë, íî îòëîìîê ñòîÿë î÷åíü äàëåêî è ñðàùåíèå íå óäàëîñü. Òèïè÷íûå ïðèçíàêè ëîæíîãî ñóñòàâà — äèàñòàç (ðàññòîÿíèå ìåæäó îòëîìêàìè) ïîñëå äâîéíîãî ñðîêà ñðàùåíèÿ ñëîìàííîé êîñòè è ñêëåðîçèðîâàíèå íîâûõ ñóñòàâíûõ ïîâåðõíîñòåé.
Äàëüøå áóäåò íåñêîëüêî ñíèìêîâ ðàçíûõ êîñòåé, êîòîðûå ïî òåì èëè èíûì ïðè÷èíàì íå ñðîñëèñü è îáðàçîâàëèñü íîâûå, ëîæíûå ñóñòàâû.
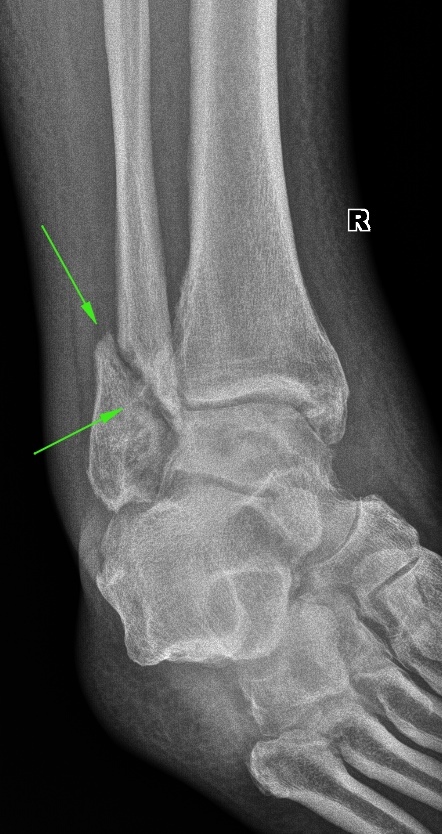
Íà÷íåì ñ ãîëåíîñòîïíûõ ñóñòàâîâ. Âîò íàðóæíàÿ ëîäûæêà, ïîëíûé ñôîðìèðîâàâøèéñÿ ïîïåðå÷íûé ëîæíûé ñóñòàâ:
Ïðèìåðíî òàêîé æå, òîëüêî êîñîé ñóñòàâ:
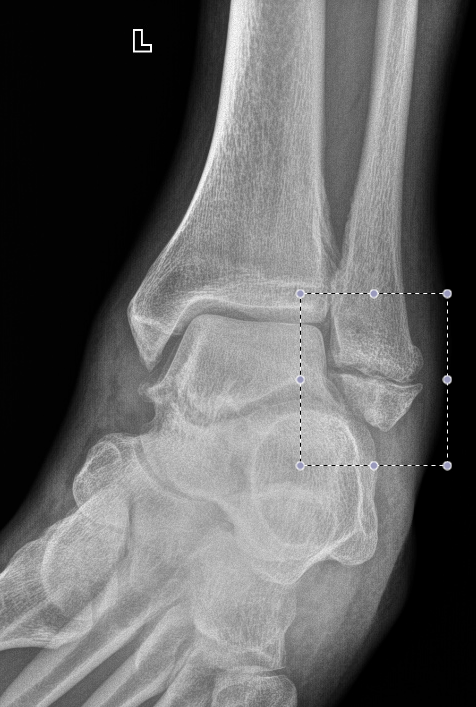
À âîò âíóòðåííÿÿ ëîäûæêà ãîëåíîñòîïíîãî ñóñòàâà (íà íàðóæíóþ òóò ìîæíî âíèìàíèÿ íå îáðàùàòü). Âñå ïðèçíàêè ëîæíîãî ñóñòàâà — è äèàñòàç, è ñêëåðîçèðîâàíèå ñóñòàâíûõ ïîâåðõíîñòåé (îíè êàê áû áåëûå, îêðóãëûå, ðîâíûå):
Åùå îäíà êëþ÷èöà, òîëüêî óæå ñî ñôîðìèðîâàâøèìñÿ ñóñòàâîì. Òóò ó ÷åëîâåêà áóäåò ÿâíîå íàðóøåíèå îñàíêè è äðóãèå ïðîáëåìû. Ñìîòðèòå â ñðàâíåíèè ñ ïðîòèâîïîëîæíîé êëþ÷èöåé.
Ëîæíûé ñóñòàâ êëþ÷èöû, íî ñ êðàþ:
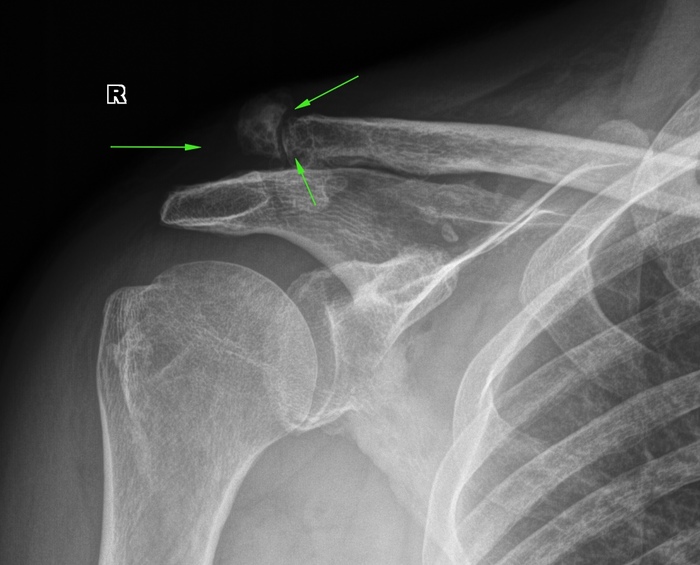
Ëîæíûé ñóñòàâ â ñëîìàííîì íàäêîëåííèêå:
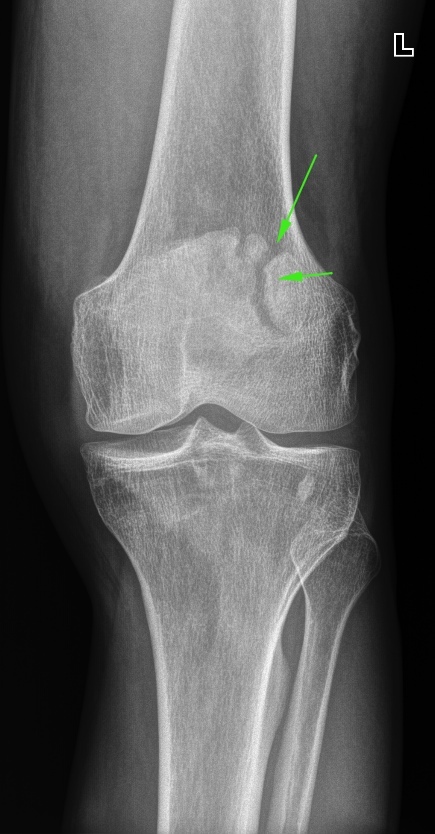
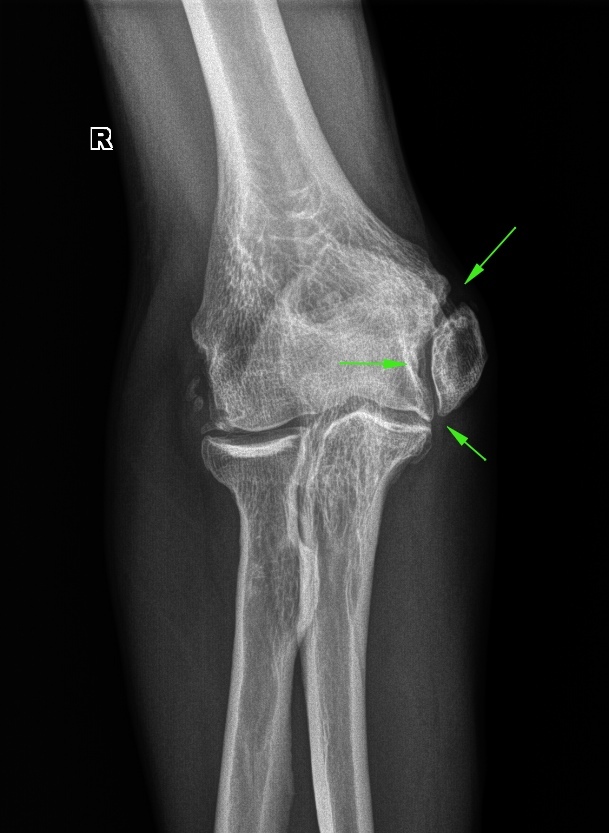
À ýòî ëîêòåâîé ñóñòàâ, ëîæíûé ñóñòàâ â ïëå÷åâîé êîñòè:
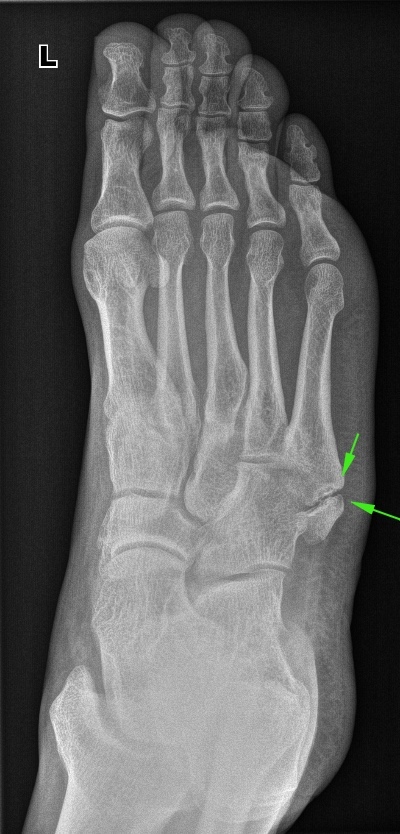
Ëîæíûé ñóñòàâ â 5 ïëþñíåâîé êîñòè:
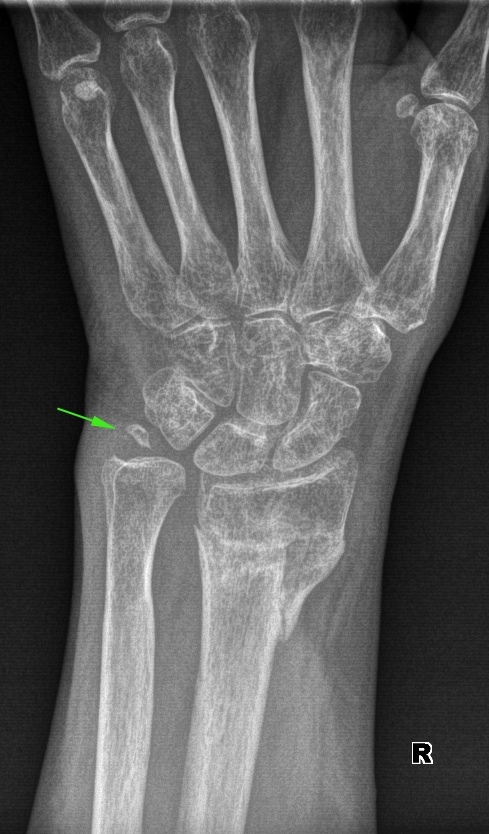
Ëîæíûé ñóñòàâ øèëîâèäíîãî îòðîñòêà ëîêòåâîé êîñòè (íà ïåðåëîì ëó÷à â òèïè÷íîì ìåñòå ìîæíî íå îáðàùàòü âíèìàíèÿ):
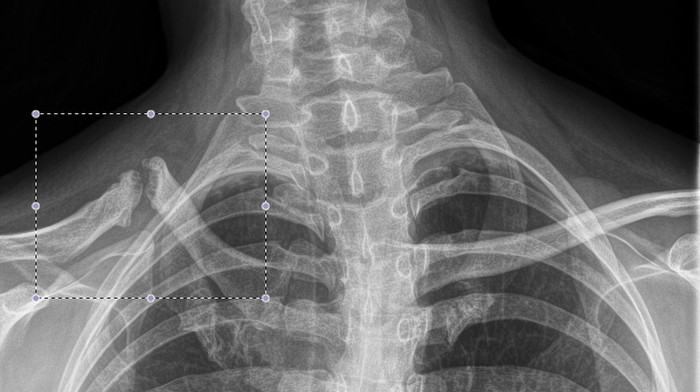
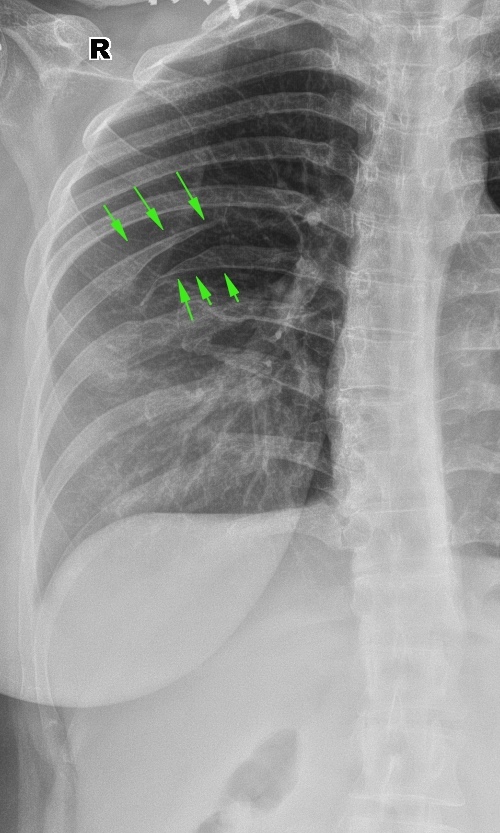
Ëîæíûé ñóñòàâ ðåáåð (òàì íåñêîëüêî ïåðåëîìîâ, ñòðåëî÷êîé óêàçàë íà ñàìûé ïîêàçàòåëüíûé ëîæíûé ñóñòàâ):
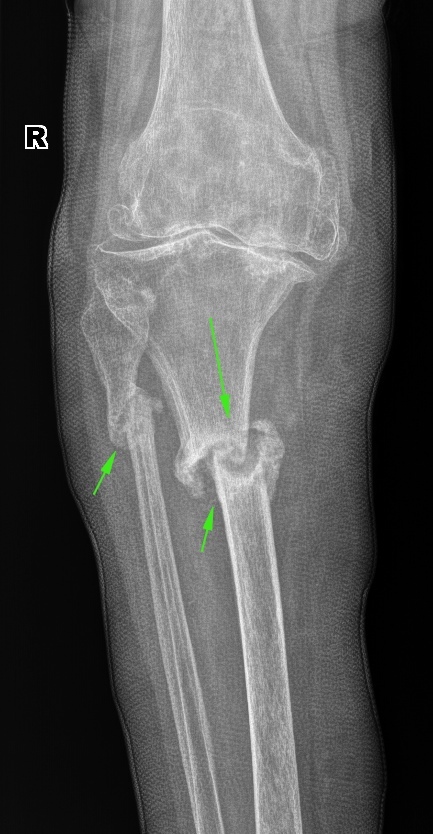
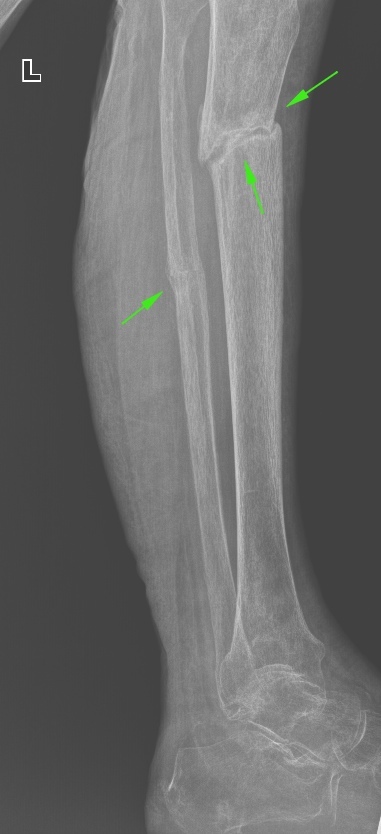
È åùå ëîæíûé ñóñòàâ â ãîëåíè. Âèäíî, ÷òî ìàëîáåðöîâàÿ ñðîñëàñü, à â áîëüøåáåðöîâîé ôîðìèðóåòñÿ ëîæíûé ñóñòàâ.
È åùå îäèí ìîùíûé ëîæíûé ñóñòàâ â áîëüøåáåðöîâîé êîñòè. Âèäíî, ÷òî íîãà åùå â ëîíãåòå, à ëîæíûé ñóñòàâ óæå ïðàêòè÷åñêè ñôîðìèðîâàëñÿ. Âïîëíå âåðîÿòíî, ÷òî òóò ïîòðåáóåòñÿ îïåðàòèâíîå âìåøàòåëüñòâî.
 ïðèíöèïå, êîãäà ëîæíûå ñóñòàâû â ìåëêèõ êîñòÿõ, ã/ñ ñóñòàâàõ, òî îíè ìîãóò ïðîñòî áûòü âñþ æèçíü è íå âûçûâàòü íåóäîáñòâ. À ëîæíûå ñóñòàâû â áîëüøèõ êîñòÿõ, êàê, íàïðèìåð, íà äâóõ ïîñëåäíèõ ñíèìêàõ, ñêîðåå âñåãî ïîòðåáóþò îïåðàòèâíîãî âìåøàòåëüñòâà è óñòàíîâêè ìåòàëëè÷åñêèõ ýëåìåíòîâ.
Íà ñåãîäíÿ âñå.
Источник
Ложный сустав – это патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Часто имеет малосимптомное течение, проявляется наличием подвижности в необычном месте и болью при опоре на пораженную конечность. Диагностируется по результатам объективного осмотра и данным рентгенологического исследования. Лечение в основном хирургическое. Проводится операция остеосинтеза, а при ее недостаточной эффективности — костная пластика.
МКБ-10
M84.1 Несрастание перелома [псевдартроз]

Общие сведения
Ложный сустав – патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Посттравматические (приобретенные) ложные суставы развиваются после 2-3% переломов, чаще всего образуются на большеберцовой, лучевой и локтевой кости, реже – на плечевой и бедренной. Врожденный ложный сустав локализуется на костях голени, составляет 0,5% всех врожденных аномалий опорно-двигательного аппарата.
Причины
Приобретенный ложный сустав – осложнение после перелома кости, обусловленное нарушением процесса сращения отломков. Вероятность развития патологии увеличивается при внедрении мягких тканей между отломками, значительном расстоянии между костными фрагментами, недостаточной или рано прекращенной иммобилизации, преждевременной нагрузке, местном нарушении кровоснабжения и нагноении в области перелома.
Риск возникновения патологии возрастает при нарушениях обмена веществ, эндокринных и инфекционных заболеваниях, нарушениях кровообращения вследствие шока или кровопотери, множественных переломах, тяжелой сочетанной травме, нарушениях иннервации в зоне перелома. Причиной развития врожденных ложных суставов является нарушение питания и иннервации соответствующего сегмента конечности во внутриутробном периоде.
Патанатомия
При приобретенных ложных суставах щель между костными фрагментами заполнена соединительной тканью. Структура длительно существующих ложных суставов постепенно меняется. Концы отломков покрываются хрящом, становятся более подвижными. В области щели образуется покрытая капсулой и заполненная синовиальной жидкостью суставная полость. При врожденной патологии пораженная область заполнена не до конца сформированной костной тканью, которая не может выдержать нагрузку на конечность.
Классификация
По этиологии:
- приобретенные;
- врожденные.
По виду:
- фиброзные ложные суставы без потери костного вещества;
- истинные (фиброзно-синовиальные);
- ложные суставы с костным дефектом (потерей костного вещества).
По типу формирования:
- нормотрофические;
- атрофические;
- гипертрофические.
Симптомы ложного сустава
Приобретенный вариант патологии возникает на месте перелома, сопровождается более или менее выраженной подвижностью кости в необычном месте. Если ложный сустав образуется на одной из двух костей сегмента конечности (например, на лучевой кости при целой локтевой), симптомы могут отсутствовать или быть слабо выраженными. Пальпация, как правило, безболезненна, значительная нагрузка (например, опора на ложный сустав нижней конечности) обычно сопровождается болью. Врожденный ложный сустав характеризуется более выраженной подвижностью. Патология выявляется, когда ребенок учится ходить.
Диагностика
Диагноз выставляется травматологом-ортопедом на основании анамнеза, клинической и рентгенологической картины, а также времени, прошедшего с момента травмы. Если прошел средний срок, необходимый для сращения данного вида перелома, говорят о замедленной консолидации. В случае, когда средний срок сращения превышен в два и более раза, диагностируется ложный сустав. Такое деление в травматологии и ортопедии достаточно условно, но, вместе с тем, имеет большое значение при выборе тактики лечения. При замедленной консолидации остается шанс на сращение. При формировании ложного сустава самостоятельное сращение невозможно.
Для подтверждения диагноза выполняется рентгенография в двух (прямой и боковой) проекциях. В некоторых случаях делают рентгенограммы в добавочных (косых) проекциях. На снимках выявляется отсутствие костной мозоли, сглаживание и закругление концов костных фрагментов, возникновение замыкательной пластинки на концах отломков (закрытие полости в центре трубчатой кости). На рентгенограмме атрофического ложного сустава определяется коническое сужение концов костных фрагментов, на снимке гипертрофического ложного сустава – утолщение концов отломков и неровные контуры щели. При истинном ложном суставе конец одного отломка становится выпуклым, а другой вогнутым.

КТ таза. Ложный сустав шейки бедренной кости справа.
Лечение ложного сустава
Консервативная терапия неэффективна. Операцией выбора является малотравматичный компрессионно-дистракционный остеосинтез (наложение аппарата Илизарова). При отсутствии результата выполняют костную пластику или резекцию концов костных фрагментов с их последующим удлинением. Лечение врожденного ложного сустава комплексное, включает в себя операцию в сочетании с физио- и медикаментозной терапией, направленной на улучшение питания тканей в области поражения.
Литература 1. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 2. Ложные суставы: клинические рекомендации/ Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР) — 2016 3. Ложные суставы костей/ Гайдуков В.М. — 1998 | Код МКБ-10 M84.1 |
Ложный сустав — лечение в Москве
Источник