На пальце ноги появилась шишка и болит
Различные деформации стопы в быту принято называть «шишками». Преимущественно шишки появляются на больших пальцах ног и связаны с вальгусной деформацией первого пальца. От этого ортопедического заболевания страдают преимущественно люди женского пола в возрастной категории старше 65 лет.
Статистический анализ, выполненный в 2013 году, выявил присутствие вальгусного искривления большого пальца стопы у 23% больных от 18 до 65 лет и 35,7% у людей после 65 лет.
Другие причины
Другие распространенные заболевание, приводящие к образованию шишек на ступнях:
- Артроз плюснефалангового сустава.
- Воспаление слизистой сумки плюснефалангового сустава.
- Артрит в области плюснефалангового сустава.
- Молоткообразная деформация.
- Стопа портного (деформация Тейлора).
- Подагрические тофусы.
Причины появления и чем они опасны
Изменениями формы стопы, в большинстве случаев, страдают лица трудоспособного возраста с повышенной физической активностью.
Скелет человека не отличается фиксированностью и стабильностью структуры. Кости и суставы, отвечая за улучшенную адаптацию к внешним воздействиям, подвергаются постоянным разрушениям и перестроениям. Стремясь к структурному балансу, ступня проходит процесс перемодулирования, порой приводящий к различным патологиям.
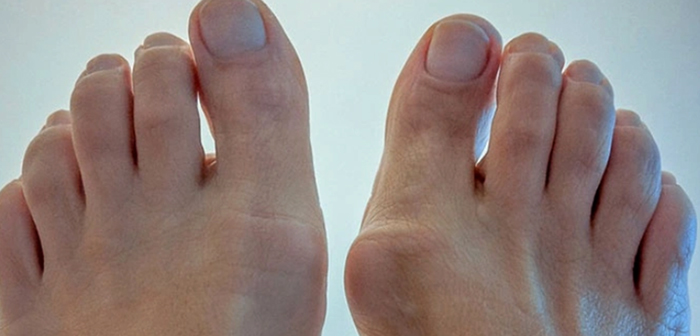
Часто встречающийся Hallux valgus в переводе с латыни означает большой палец, который имеет отклонение от прямой линии. У пациентов с образованиями в виде шишек на стопе наблюдается искривление сустава первого пальца.
Hallux valgus
Благодаря научным исследованиям выявлено, что у больных с вальгусной деформацией присутствует пронация стопы. Биомеханика ступни, изменение походки зачастую является следствием заболевания, а не причиной.
Образование косточек на больших пальцах ног происходит благодаря комбинации двух факторов, связанных с нарушением биомеханики:
- Нарушение пронации.
- Увеличение подвижности плюсневой кости.
Отклонения приводят к избыточному давлению в момент отталкивания от поверхности на плюснефаланговый сустав большого пальца. Происходит растяжение сухожилий для противодействия усилию и уменьшению подвижности сустава. Постоянное нахождение сухожилий в растянутом состоянии приводит к сгибанию большого пальца наружу, поворачивая ногтевую пластину к мизинцу.
Артрозы конечностей связаны с генетической предрасположенностью и повышенными нагрузками. Причины приобретенного артроза первого плюснефалангового сустава:
- Профессиональные занятия спортом, сопровождающиеся травмами и перегрузками суставов.
- Расстройства в эндокринной и обменной системах.
- Возрастные изменения.
- Наличие провоцирующих заболеваний, таких как псориаз, артриты и др.
- Нарушения в системе кровообращения.
- Отравления токсическими веществами.
Артроз первого плюснефалангового сустава
Непосредственное влияние на появление артрозных образований оказывает старение и стирание хрящевой ткани. Деформация суставов происходит за счет разрастания костной ткани.
Бурсит плюснефалангового сустава может развиваться по причине костных деформаций Hallux valgus или появляться самостоятельно при постоянном травмировании слизистой сумки. Наносить травмы может слишком тесная обувь, постоянно трущаяся о суставы.
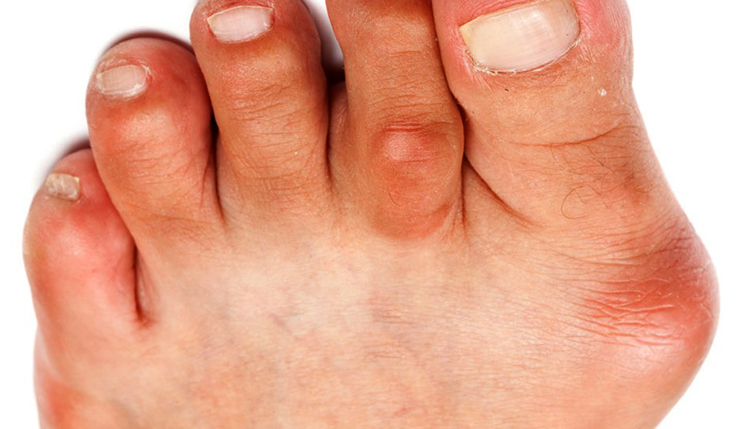
Бурсит
Если своевременно не принять меры воспаление превратиться в хроническое и приведет к отклонению кости плюсны. На пальцах образуются наросты, вызывающие характерный болевой синдром.
При артрите воспалительные процессы в мягких тканях, опухоли, вызванные скоплением синовиальной жидкости, приводят к появлению шишек. Явления, обуславливающие артрит суставов:
- Болезнь суставов и тканей (подагра).
- Инфекционные болезни.
- Одновременные поражения многих соединительных тканей, вызываемые ревматоидным артритом.
Артриты сопровождаются сильными болями и являются причинами сокращения жизни в среднем от 3 до 7 лет.
Молоткообразная деформация проявляется на малых пальцах ступни и часто сопровождает вальгусную деформацию и плоскостопие. Основная видимая причина болезни – узкая обувь маленького размера.
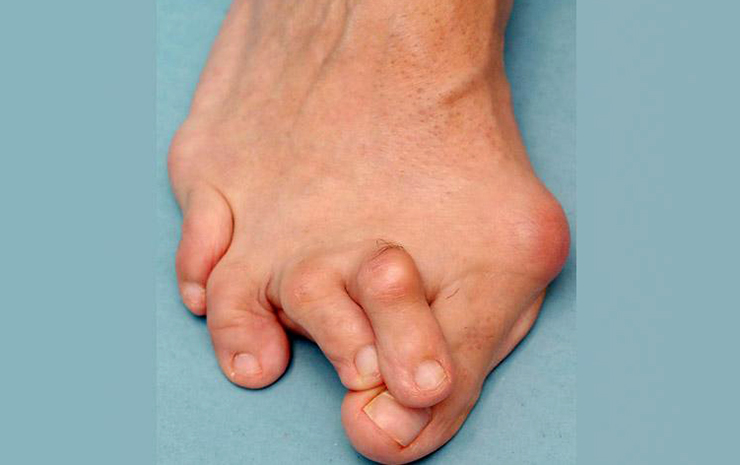
Деформация Тейлора в первый раз была выявлена в 19 веке у людей, занимающихся портновским делом. В то время портные проводили время за работой в сидячем положении со скрещенными ногами, опираясь на наружный край стопы. В наши дни причинами искривления мизинца служат:
- Свойственные от рождения слабые связки и мышцы.
- Неправильная ходьба, связанная с косолапием и неверным распределением нагрузки.
- Узкая обувь.
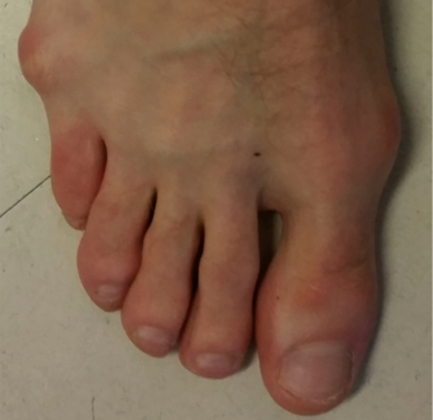
Деформация Тейлора
Появление подагрических тофусовобусловлено нарушением обмена в организме, связанным с плохим выведением органических веществ, результатов переработки пуриновых оснований.
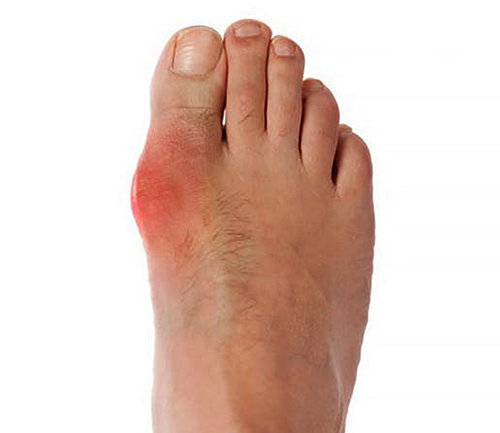
Подагра
Факторы, влияющие на образование тофусов:
- Нарушение порядка потребления воды в течение суток.
- Большое количество продуктов с пуринами в рационе.
- Наличие вредных привычек.
При травмировании и натирании тофусных узелков появляются воспаления, которые нагнаиваются при инфицировании. Отсутствие лечения приводит к обильным высыпаниям, негативно влияющим на общее состояние организма, кровеносную систему, хрящи, сухожилия и суставы.
Таким образом, условно обстоятельства, служащие основанием для появления шишек на пальцах стопы, делятся на:
- Внешние.
- Внутренние.
К внешним относятся:
- Длительное ношение узкой неудобной обуви на высоких каблуках.
- Интенсивная статическая нагрузка на стопу.
- Нарушение биомеханики.
Негативно сказываются на состоянии суставов:
- Малоподвижный образ жизни, ослабляющий мышечную деятельность организма.
- Лишний вес.
- Вредные привычки.
- Неправильный рацион.
- Экологические проблемы.
- Профессиональная деятельность.
К внутренним причинам относятся:
- Генетическая предрасположенность.
- Высокая подвижность суставов.
- Аномальное слияние костей стопы, хроническое воспаление суставов, выражающее ревматоидным артритом.
- Контрактура икроножной мышцы.
- Сопутствующие заболевания.
Шишки на ногах – серьезные патологии, приводящее к:
- Болевым синдромам.
- Изменению манеры ходьбы.
- Трудностям с выбором обуви по размеру.
- Снижению активности.
- Ухудшению общего состояния организма.
Симптомы
На первых стадиях всех патологий, связанных с образованиями на пальцах ступни, у пациента присутствуют болевые ощущения в суставах после длительной нагрузки.
Характерные признаки заболевания, приводящего к образованию Hallux valgus, проявляются постепенно. В ходе рентгенограммы выделяют 3 степени деформации большого пальца стопы:
- Наблюдается искривление первого пальца наружу не более 300, I плюсневая кость отклонена до 200.
- Наклон большого пальца наружу от 300 до 450, отклонение I люсневой кости до 250.
- Наклон первого пальца наружу более чем на 450, I плюсневая кость отклонена кнутри от 250 до 350.
Далее проявляются следующие симптомы:
- Изменение угла наклона большого пальца.
- Появление образования в виде небольшой шишки сбоку от пальца.
- Натоптыши на внутренней стороне ступни.
- Вросшие ногти.
- Внутренний воспалительный процесс, сопровождающийся покраснениями, отеками и ярко выраженными болевыми синдромами.
- Молоткообразная деформация пальцев стоп.
Артроз относится к медленно прогрессирующей патологии, приводящей к костным разрастаниям на пальцевых сгибах. Сустав начинает действовать ограниченно, а затем становится практически обездвиженным.
При бурсите плюснефалангового сустава у основания большого пальца или на мизинце появляется мягкая припухлость, с характерным красноватым оттенком. С течением болезни ощущение физического страдания начинает беспокоить в состоянии покоя, движения могут быть ограничены.
Для шишек, образовывающихся в результате артрита, характерно покраснение в области основания пальца, опухоль суставной поверхности. При пальпации образование мягкое. Возможно повышение температуры у пациента.
При молоткообразной деформации ходьба затруднена, ощущается ярко выраженный болевой синдром, пальцы искривлены, а на коже появляются мозоли и натоптыши.
При деформациях Тейлора косточка появляется в районе основания V плюсневой кости. Для патологии характерно отклонение мизинца кнутри, а порой и вверх, что отрицательно сказывается на подборе и ношении обуви. Не редки воспаления в области костного образования, сопровождающиеся покраснением и отечностью.
Подагра чаще наблюдается у мужчин, поэтому они более подвержены высыпаниям в виде подагрических тофусов. Образования различных размеров проявляются не только на ступне, но и в области ушных раковин. Они плотные на ощупь, с белой творожистой массой внутри, являющейся кристаллами уратов. При прорывании место тофуса превращается в долго незаживающий свищ.
Диагностика
Основным способом распознавания Hallux valgus служит рентгенографический метод, выполняемый в трех проекциях. Он помогает установить точный диагноз на любых стадиях и выбрать правильное лечение.
Для диагностирования артроза при первичном обращении к врачу необходимо исключить схожие заболевания, для чего изучаются пробы крови. Так же проводятся исследования суставов: рентгенографические и ультразвуковые.
Для распознавания бурсита врачом проводится:
- Специальный опрос больного.
- Медицинское обследование с помощью ощупывания.
- Рентген.
- Ультразвуковое обследование для исключения других заболеваний.
С помощью комплексного обследования пациента диагностируется артрит в области плюснефалангового сустава. Проводятся следующие мероприятия:
- Исследование при помощи рентгенографии.
- Выполнение магнитно-резонансной томографии.
- Изучение анализов мочи и крови.
- Исследование синовиальной жидкости.
Молоткообразную деформацию легко установить при помощи первичного визуального осмотра. Задача клинического обследования определить сопутствующие заболевания и провести мониторинг нервной системы.
Для диагностирования деформации Тейлора важнейшим является рентгенографический метод, помогающий оценить расположение костей стопы и степень искривления.
Распознавание тофусов не представляет сложности при хронической подагре, сопровождающейся отсутствием лечения, не соблюдением диеты и употреблением алкоголя. Анализ мочи лишь подтвердит первоначальный диагноз. Возможно использование рентгенографического метода, УЗИ суставов и магнитно-резонансной томографии для распознавания тофусов, не видимых на поверхности.
Диагностирование любых шишек на пальцах стопы проводится с помощью специального обследования квалифицированными врачами, назначающими индивидуальный способ лечения.
Что делать и как лечить
Чем меньшей деформации подвергся сустав в процессе заболевания, тем проще его излечить. Для восстановления применяются методы:
- Консервативные.
- Оперативные.
На начальном этапе заболевания желаемые результаты приносит консервативное лечение, связанное с такими мерами:
- Прекращение внешних воздействий, приводящих к деформации.
- Локализация воспалительных процессов.
Для лечения воспалительных процессов применяются:
- Лекарственные препараты.
- Внутритканевые инъекции.
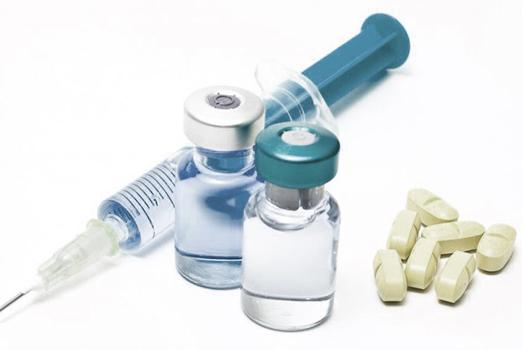
Пациентам важно помнить, что лекарства следует применять в небольших количествах лишь для снятия воспалений, а инъекции приводят к ускорению износа хрящевой ткани.
К методам нехирургического лечения шишек на стопе относятся:
- Подобранные врачом ортопедические стельки.
- Одевание на ночь отводящих шин большого пальца ступни.
- Нанесение тейпа (специальной клейкой ленты) на поврежденные участки.
- Применение особых ортопедических устройств (ортезов).
- Индивидуально подобранная обувь для лечения и профилактики нарушений, подобранная врачом.
- Специальные массажи.
- Лечебная физкультура.
- Специальная гимнастика.
- Физиотерапевтические мероприятия, призванные устранить боль.
Операции назначаются при значительных изменениях в связках, мышцах и костях. В запущенных случаях артроза удаляется хирургическим путем часть головки плюсневой кости, что не исключает болей и последующего рецидива.
Все операции по удалению шишек делятся на:
- Проводимые на мягких тканях.
- Выполняемые на костях.
- Выполняемые комбинированным методом.
За метод оперативного вмешательства отвечает хирург, наблюдающий пациента. Современные методы предусматривают видимый результат и достаточно быструю реабилитацию. Уже через неделю при несложных операциях возможно передвигаться без посторонней помощи в удобной свободной обуви.
Важно помнить, что следует внимательно относиться к своему здоровью и не пренебрегать визитами к врачу при любых изменениях в организме. Шишки на пальцах ног являются не только эстетической проблемой, но и сложным заболеванием суставов, поддающимся быстрому лечению на начальных стадиях.
Источник
На большом пальце ноги шишка как лечить.
Шишка, косточка на пальце, болезненная деформация на стопе — это бурсит. О такой проблеме знают множество людей.
Шишка на большом пальце: причины появления.
Выпирающая косточка является проблемой: влияет на походку, приносит дискомфорт, не позволяет носить красивую обувь, вызывает боли.
Рост косточки это сигнал к тому что деформация стопы увеличивается, страдает большой палец, уходя в сторону.
Причинами шишкообразных наростов на стопах являются:
Неправильно подобранная обувь.
Генетическая предрасположенность.
Травматизация стопы.
Плоскостопие.
Аномалии развития стоп.
Ожирение.
Повышенные нагрузки на нижние конечности в течение длительного времени.
Сахарный диабет.
Эндокринные нарушения и патологии.
Остеопороз.
В запущенных случаях деформация стопы может приводить к трудностям при ходьбе.
Симптоматика.
Начальная стадия развития патологии: обувь стала неудобной; после активных нагрузок на ноги в конце дня появляются болевые ощущения; начинает побаливать область вокруг сустава большого пальца; болевой синдром беспокоит не только днем, но и ночью; отклонение большого пальца в сторону лишь увеличивается.
Среди прочих признаков болезни можно выделить: уплотнение тканей в области большого пальца; изменение походки; затруднение движений; развитие нароста в районе сустава на большом пальце; отечность, покраснение, ярко выраженные боли.
Какой врач поможет при возникновении шишки.
Ждать что шишка на ноге пройдет сама собой, не стоит. Необходимо записаться на прием к специалисту.
Можно обратиться к терапевту, он осмотрит новообразования, поставит предварительный диагноз и даст направление к ортопеду, травматологу или хирургу.
Диагностика.
Современные методы исследования дают возможность врачу составить общую картину заболевания.
Для диагностики применяются:
Компьютерная плантография.
Рентгенография стопы.
Магнитно-резонансная томография стоп.
Компьютерная подометрия.
Лечение.
После диагностики лечащий врач может порекомендовать:
Консервативное лечение.
Следует уделить внимание выбору удобной обуви, способной уменьшить нагрузку на большой палец.
Медикаментозная терапия, включает в себя:
Использование мазей, кремов и гелей с противовоспалительным эффектом.
Пунктирование суставной полости с последующим введением препарата, относящегося к категории стероидных гормонов.
Прием антибиотиков.
Физиолечение: парафинотерапия, электрофорез, озокерит.
При лечении шишки на большом пальце физиопроцедуры являются вспомогательными методами лечения.
Косточка на ноге начала расти на фоне другого недуга — назначается комплексная терапия основного заболевания.
Если имеет место ожирение — диета направленная на сброс лишних килограммов.
Особое внимание при наличии шишки на большом пальце следует уделить гимнастике.
Ежедневно можно выполнять упражнения:
Сесть на пол, вытянув ноги вперед. Поочередно натягивать стопы к себе и от себя. Повторить упражнение минимум 20 раз.
Встать ровно на полу и несколько раз приподняться на носочках.
Поочередно сжимать и разжимать пальцы на ногах. Выполнять в течение 2 минут.
Зажать между ступнями небольшой резиновый мячик и сдавливать его, прилагая усилия со стороны обеих ног.
Хирургическое лечение.
Хирургическое вмешательство назначается при: увеличении угла отклонения большого пальца; видимых невооруженным глазом изменениях походки; усилении боли, становится настолько сильной, что человек не может вести привычный образ жизни.
Цель хирургической операции при наличии шишки на большом пальце ноги: скорректировать положение костей, восстановить функцию стопы, полностью устранить или уменьшить симптоматику заболевания.
Во время операции проводится: фиксация деформированного пальца в правильном положении; реконструкция и стабилизация сустава.
Противопоказания к хирургическому лечению.
Противопоказанием может быть:
пожилой возраст;
плохая свертываемость крови;
нарушение функций тканей.
Возможные последствия хирургического лечения.
После хирургического вмешательства могут наступить следующие последствия: боль в месте проведения; инфицирование мягких тканей стоп; кровотечение; смешение фрагментов кости; развитие остеомиелита; покраснение и отечность.
Решение о проведения хирургической операции принимает врач, с учетом: состояния больного, тяжести болезни, вида деформации сустава.
Период реабилитации.
После проведения операции по удалению шишек, на некоторое время пациент теряет трудоспособность:
полностью восстановиться после операции, пациенту требуется 4-6 месяцев,
полноценное функционирование сустава начнется через 12 месяцев.
В послеоперационный период важно разгрузить стопы, по максимуму ограничить любые нагрузки на них.
Особенности реабилитационного периода:
Человек может вставать и ходить уже на следующий день после операции.
Для прогулок используется лишь специальная ортопедическая обувь.
Назначается симптоматическое лечение.
Перевязки производятся один-два раза в неделю в условиях стационара.
Разрабатывать мышцы и сустав начинают спустя 4 недели после операции .
Отечность может наблюдаться в течение 3-4 месяцев.
Занятия спортом можно возобновить через 7-8 месяцев.
ответил
пользователь
Харитон
20 Июль, 18
показан
пользователь GeFo
20 Июль, 18
Источник
Шишки на пальцах ног – часто встречающийся патологический процесс опорно-двигательного аппарата. У женщин заболевание наблюдается чаще, чем у мужчин. Люди в пожилом возрасте часто страдают от возникновения шишек. Болезнь приносит косметические дефекты, приводит к изменениям в фаланге пальца. Многие больные воспринимают нарушение как изменение эстетического вида, обращаясь к врачу уже в затянутых хронических стадиях, когда присоединяются болевые ощущения, приводя к ограничению движения в стопе.
Наросты у большого пальца вызывают изменения в строении стопы. Развивается поперечное плоскостопие. Приводит к заболеванию физиологическое строение стоп.
Когда появилась красная шишка, признак указывает на воспаление в суставе. Больные отмечают, что болит намного сильнее.
Известны наружные и внутренние причины образования шишек. Шишки на пальцах ног появляются при ношении обуви на высоких каблуках, когда происходит сильная нагрузка на переднюю область стоп. Описанное считается главным наружным фактором образования выпуклостей.
Шишка на ноге
Факторы, вызывающие образование болезни:
- травматизация в суставах либо между пальцами;
- длительное использование обуви меньшего размера приводит к воспалению в суставах;
- жирная и соленая пища;
- наследственная предрасположенность;
- ожирение, увеличивающее нагрузку на стопы, особенно когда приходится стоять продолжительное время.
Внутренние факторы связаны с физиологическим строением стопы и рядом заболеваний, в результате которых уменьшается содержание кальция в костях. Связочный аппарат становится слабым:
- к примеру, у женщин в период беременности и во время кормления ребенка, в климактерическом периоде происходящие гормональные нарушения вызывают формирование шишек;
- наличие хронических эндокринных заболеваний. К примеру, сахарный диабет, где кальций вымывается из костной ткани – становится причиной развития болезни на пальцах либо между ними;
- нарушение работы щитовидной железы.
Указанные источники вызывают искривление в суставе и на пальцах.
Расположение шишек на пальцах
Кроме шишек в области большого пальца порой формируется нарост сверху либо возле мизинца. Костный нарост – твердое, неподвижное образование. При натирании кровоточит.
Формирующаяся шишка
Шишки на пальцах ног располагаются в разных местах:
- Если формируется на большом пальце с внутренней области, большой палец оказывается смещен внутрь, происходит изменение положения между пальцами;
- Когда шишка выросла на фаланге маленького пальца либо с наружной стороны, мизинец отклоняется внутрь, появляются наросты в разных местах – сбоку, сверху;
- Шишки вырастают в суставе между средним отделом стопы, указанное расположение наростов причиняет сильные боли при движениях;
- Шишка, выросшая в результате воспалительного процесса, чаще мягкая и незначительно болит при ходьбе.
Причины появления наростов:
- при подагре часто развиваются шишки у большого пальца;
- остеоартроз приводит к изменениям в стопе;
- псориаз иногда вызывает образование наростов.
Первые симптомы возникновения заболевания:
- чувство болезненности в местах образования наростов;
- первая фаланга смещается и отклоняется в сторону остальных;
- пальцы нависают, переплетаются и искривляются;
- присоединяется болевой фактор даже в состоянии нахождения стопы в покое;
- ноги быстро устают во время ношения обуви на каблуках.
Болезнь образуется у детей и взрослых. Процесс происходит потому, что кости в детском возрасте чрезвычайно гибкие. Возможно осложнение после рахита либо полиомиелита у ребенка. Шишки у детей вылечиваются без последствий и осложнений, если вовремя обратиться к врачу и начать лечение.
Консервативное лечение
В начальном периоде заболевания получится полностью убрать шишки в области ног в отсутствии больших наростов. Подобное лечение возможно в поздних стадиях, но полностью убрать бугорки уже не удастся.
Лечение без оперативного вмешательства проводится по алгоритму:
- Устранение воспалительного очага в местах образования бугорков;
- Снятие болезненных ощущений;
- Стабилизация состояния больного;
- Восстановление функционального состояния стопы;
- Предотвращение дальнейшего развития патологического процесса;
- Лечение без операции проводится с применением ванночек;
- Приписывается лечебный вид физкультуры;
- Применение массажа на пораженной конечности. Процедура улучшает кровообращение, помогает укреплению мышц и связочного аппарата стопы, содействует избавлению от боли;
- В присутствии сильной боли требуется лечение с назначением физиотерапевтических процедур. Приветствуется лечение грязями, электрофорезом с новокаином. Методы заметно снижают болевые ощущения;
- Метод фонофореза с гидрокортизоном снимет болевой фактор, станет препятствовать формированию необратимых процессов в стопе;
- Можно применять различные ортопедические устройства: на переднюю область стопы надевают манжеты из резины, в которых расположена защитная мягкая прокладка от давления на стопу. Применяются прокладки между пальцами, избегая прочих осложнений;
- Чтобы убрать косточки, нужно прикладывать кусочки войлочной ткани на пострадавшие места;
- Можно использовать стельки ортопедические, они распределяют нагрузку на всю поверхность стопы.
Ортопедические стельки
При большом изменении формы стопы необходимое лечение применяют так:
- Используют обувь, изготовленную для ортопедических заболеваний. Когда нет возможности использовать специальную обувь, применяют индивидуальное приготовление обуви по сделанному слепку;
- Чтобы начать необходимое лечение, нужно сделать рентген стопы, определяя степень разрастания костной ткани;
- Мазь для шишек на ногах назначается как комплексное лечение при изменениях формы стопы;
- Для снятия воспалительных процессов применяют мазь из группы стероидов. Препарат снимает болевые ощущения и отеки тканей. Мазь препятствует развитию необратимых хронических форм заболевания. Помните, лечение назначается врачом, даже мазь имеет противопоказания.
Мазь сможет лечить воспаление, но исправить измененную форму стопы не сумеет.
Народные методы лечения
- Полезно лечить шишки ванночками с йодом и солью (на литр теплой воды добавляют столовую ложку соли и 15 капель йодного спиртового раствора);
- Применение компрессов, прикладываются на пораженную область. К примеру, компресс из тертого картофеля и листа обыкновенного лопуха, предварительно намоченного скипидаром. Указанные средства обладают противовоспалительным и успокаивающим действием;
- Допустимо применять отвары трав из ромашки и корня лопуха, которыми лечат воспалительные заболевания. В приготовленный отвар нужно окунуть пострадавшие конечности и держать 10-15 мин.
Травяной отвар
Оперативный метод лечения
Хирургический метод удаления шишек назначается при тяжелой степени плоскостопия, когда виды консервативных процедур оказались без эффекта либо снова резко прогрессирует болевой фактор.
Известен ряд видов оперативного лечения:
- хирургическое вмешательство на мягких тканях;
- в костях стопы;
- совместные виды оперативного лечения на костях и на мягких тканях одновременно.
Во время операции производится полное удаление шишек. Иногда возможно удаление частей костной ткани.
Полезно совместное проведение оперативного лечения на мягких тканях и костях вместе. Во время операций проводится восстановление костных нарушений и связок. Указанный вид оперативного вмешательства проводится под общим наркозом. Период реабилитации всегда зависит от методики операции. В отдельных случаях больные встают на ноги уже на четвертые сутки. После операции обязательно соблюдение необходимых рекомендаций врача. В послеоперационном периоде важно носить ортопедическую обувь, использовать защитные методы с помощью прокладок между пальцами.
Метод гимнастики
Комплекс упражнений подбирает врач. Чаще рекомендуют ходить босиком сначала на носочках, затем на пяточках и на боковых поверхностях, исключая места образования косточки.
Лечить болезнь гимнастикой несложно:
- сесть на стол;
- принять упор руками и вытянуть ноги перед собой;
- вытягивать ноги поочередно вперед и назад.
В следующем виде гимнастики нужно бросить на пол маленький мячик, попробовать достать его ногами.
Рекомендуется лечить болезнь методом “велосипеда”, вытягивая носочек вперед и назад. Упражнение повторять не менее 8 раз в день.
Упражнение выполняется на полу:
- делать упор руками позади себя;
- ноги держать вытянутыми прямо вперёд;
- пальцы на ногах широко развести между собой;
- положение нужно держать долго, насколько возможно. Эти упражнения в течение дня делать не менее 5 раз.
Выполнять гимнастические упражнения необходимо регулярно, чередуя между собой.
Источник


