После панариция болит сустав
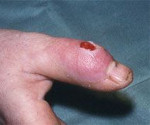
Суставной панариций – это гнойное поражение межфалангового либо пястнофалангового сустава. Возникает при травмах, прогрессировании других видов панариция, редко – при распространении инфекционного процесса из отдаленных очагов. Проявляется острой болью, достигающей максимальной эффективности в ночное время, отеком, покраснением, типичной ветеренообразной деформацией пальца, ограничением движений, симптомами общей интоксикации. Диагностируется с учетом жалоб, данных анамнеза и объективного осмотра, результатов рентгенографии и лабораторных анализов. Иногда выполняют пункцию пораженного сустава. Лечение – вскрытие, дренирование, общая и местная антибиотикотерапия.
Общие сведения
Суставной панариций – разновидность глубокого панариция. Наряду с костной и сухожильной формами болезни при отсутствии лечения имеет выраженную тенденцию к распространению на соседние структуры с развитием пандактилита, в отдаленном периоде нередко становится причиной нарушения функции кисти. Обычно возникает в результате травматических повреждений околосуставных тканей, реже является следствием прогрессирования иных видов панариция.
Проксимальный и дистальный межфаланговые суставы поражаются с одинаковой частотой, пястнофаланговый сустав страдает реже. Заболевание может выявляться у лиц любого возраста и пола, отмечается некоторое преобладание юношей и мужчин среднего возраста, чаще повреждающих суставы пальцев в драках либо в процессе профессиональной деятельности.
Суставной панариций
Причины
В качестве возбудителя заболевания чаще выступает стафилококк, в посевах может выявляться монокультура либо микробные ассоциации. Реже инфекционными агентами являются кишечная палочка, синегнойная палочка, стрептококки, энтерококки, другие пиогенные бактерии. С учетом этиологического фактора различают три вида суставного панариция:
- Первичный. Становится следствием травмы зоны сустава, может развиваться при укусах, колотых, резаных или ушибленных ранах, преимущественно на тыле пальца, что связано с незначительным объемом мягких тканей и меньшей плотностью кожи на дорсальной поверхности. Особенно часто возникает при ударе костяшками пальцев в область зубов во время драки.
- Вторичный. Формируется при контактном распространении гнойного воспаления с соседних структур. Первое место по распространенности занимает вовлечение сустава при костном панариции, второе – при сухожильном, третье – при подкожном. Иногда провоцирующим фактором становится случайное вскрытие полости сустава при лечении других типов панариция.
- Метастатический. Наблюдается при гематогенном распространении пиогенных бактерий. Встречается чрезвычайно редко, в литературе описаны единичные случаи.
Отягощающими факторами при любой этиологии заболевания являются нарушения обмена, болезни эндокринной системы, локальные расстройства трофики и микроциркуляции при синдроме Рейно, длительных химических, температурных или вибрационных воздействиях. Существенную роль играют иммунные нарушения при онкологических заболеваниях, недостаточном питании, алкоголизме, наркомании, приеме некоторых гормональных препаратов.
Патогенез
По передней поверхности суставы пальцев укреплены толстой пальмарной пластинкой (добавочной ладонной связкой), по боковым – плотными латеральными связками. По тыльной поверхности сустав прикрывает только тонкая кожа и сухожилия разгибателей. При повреждении мягких тканей в околосуставной зоне инфекционные агенты легко проникают в сустав и начинают размножаться, что сопровождается быстрым формированием клинической картины острого гнойного процесса. Из-за незначительного объема сустава при скоплении гнойного содержимого и отеке окружающих тканей появляются интенсивные боли, палец принимает вынужденное положение.
При распространении иных форм панариция, особенно – костного и сухожильного, заболевание маскируется воспалительным процессом в близлежащих тканях, поэтому поражение сустава на раннем этапе может оставаться незамеченным. Отличительными особенностями данной анатомической зоны считается малое количество подкожной клетчатки при преобладании твердых структур. Следствием этих особенностей является превалирование некроза над нагноением. Наблюдается вялое расплавление и фрагментация тканей с их последующим отсроченным отторжением.
Классификация
Специалисты в сфере гнойной хирургии обычно используют стадийную классификацию суставного панариция. Систематизация процесса по фазам позволяет более точно определять лечебную тактику, вероятность развития осложнений и прогноз на разных этапах заболевания. С учетом этой классификации различают три стадии воспалительных изменений в суставе:
- Серозно-инфильтративная. В основе процесса лежат воспалительные изменения суставной сумки, вначале локальные, затем распространенные. Отмечается инфильтрация, отек и увеличение рыхлости синовиальной оболочки. Синовия становится вязкой, мутной, ее количество увеличивается.
- Гнойно-воспалительная. Возникает после инфицирования синовиальной жидкости. Отек мягких тканей усиливается, в области синовиальной оболочки появляются отдельные участки некроза, в последующем сливающиеся между собой. Обнаруживается массивная инфильтрация мягких тканей, увеличение количества жидкости в суставе.
- Костно-суставная деструкция. В гнойный процесс вовлекаются вначале хрящи, а затем и подлежащие костные структуры. Токсические воздействия и нарушение питания тканей в результате отека провоцирует фрагментацию и последующее полное разрушение хрящевой ткани. Развивается остеомиелит суставных концов фаланг, суставной панариций трансформируется в костно-суставной.
Симптомы суставного панариция
Основной жалобой больных является интенсивный болевой синдром. Боли дергающие, распирающие, нарушающие ночной сон, усиливающиеся при опускании кисти. При осмотре обнаруживается локальная отечность мягких тканей. Кожные покровы гиперемированы. Палец имеет характерную веретенообразную форму, особенно выраженную в гнойно-воспалительной и деструктивной фазах, находится в положении незначительного сгибания. Активные движения невозможны, пассивные резко болезненны. Пальпация по ладонной и тыльной поверхности болезненна, при ощупывании пуговчатым зондом область болезненности имеет вид кольца, расположенного в проекции сустава. Боли также определяются при осевой нагрузке и попытке вытяжения пальца по оси.
При остром процессе выявляются признаки общей интоксикации. Наблюдается повышение температуры тела до фебрильных цифр, больные отмечают слабость, разбитость, отсутствие аппетита, головную боль, иногда – ознобы. При хроническом воспалении в зоне сустава обнаруживается свищевое отверстие с гнойным отделяемым. Может наблюдаться патологическая подвижность, обусловленная расплавлением тканей в зоне поражения. Общеинтоксикационные симптомы выражены незначительно или отсутствуют (в зависимости эффективности дренирования).
Осложнения
При поражении образующих сустав концов костей возникает костный панариций, при расплавлении сухожильных влагалищ – сухожильный. При вовлечении всех структур пальца развивается пандактилит. Дальнейшее прогрессирование воспаления может стать причиной формирования флегмоны кисти, лимфангита, лимфаденита, в тяжелых случаях – сепсиса. После ликвидации гнойно-некротического процесса более чем у половины больных выявляются ограничения функции кисти различной степени выраженности.
Диагностика
При первичном суставном панариции диагностика осуществляется травматологом, при вторичном – гнойным хирургом. Для постановки диагноза используются данные беседы с больным, результаты объективного осмотра и дополнительных исследований. В стандартную программу обследования входят следующие мероприятия:
- Опрос, осмотр. В ходе опроса выясняются типичные жалобы, в анамнезе выявляется травма сустава или гнойно-воспалительное поражение соседних анатомических структур. При внешнем осмотре врач обращает внимание на веретенообразную деформацию пальца, кольцевидную зону болезненности, наличие общих признаков гнойного воспаления.
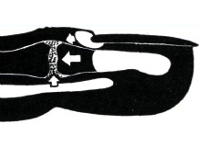
- Рентгенография. На начальной стадии на рентгенограммах пальца обнаруживается уплотнение мягкотканных образований: капсулы, связок, подкожной клетчатки. Возможно сужение или расширение суставной щели. В последующем в области суставных концов возникает остеопороз. На заключительном этапе суставная щель сужена или не просматривается, границы между костной и хрящевой тканью отсутствуют, определяются остеомиелитические очаги в суставных концах костей, образующих сустав. Возможен вывих или подвывих.
- Лабораторные анализы. В ОАК наблюдаются общие воспалительные изменения – лейкоцитоз с преобладанием юных форм, увеличение СОЭ. При посеве отделяемого выявляется пиогенная микрофлора.
Суставной панариций обычно дифференцируют от других форм гнойного воспаления пальца, реже – от травматического, гонорейного, подагрического или ревматоидного артрита. В сомнительных случаях и при необходимости уточнения стадии патологического процесса выполняют пункцию сустава для оценки характера синовиальной жидкости. При подозрении на артрит в зависимости от предполагаемой этиологии может быть назначена консультация ревматолога или венеролога.
Лечение суставного панариция
Лечение заболевания осуществляется в условиях хирургического либо травматологического стационара. На начальном этапе допускается консервативное ведение. Сустав пунктируют, при наличии серозного выпота жидкость удаляют, в суставную полость вводят растворы антибиотиков, иногда внутрисуставное введение препаратов дополняют внутрикостным. Руку фиксируют гипсовой лонгетой, подвешивают на косыночную повязку. Проводят общую антибиотикотерапию, назначают анальгетики. Обычно даже удаление 2-3 мл жидкости существенно облегчает состояние больного. Введение антибактериальных средств в ряде случаев позволяет предупредить инфицирование синовиальной жидкости и предотвратить дальнейшее развитие процесса.
При гнойном выпоте, выраженных признаках общей интоксикации требуется хирургическое вмешательство. Операцию проводят под наркозом или проводниковой анестезией. Для широкого вскрытия суставной полости производят один или два разреза на уровне сустава. Полость промывают растворами антибиотиков. При наличии краевых секвестров осуществляют резекцию. Дренажи при суставном панариции не устанавливают из-за риска повреждения суставных поверхностей и негативного влияния на скорость восстановления тканей. В последующем выполняют ежедневные промывания на фоне антибиотикотерапии и фиксации пораженного сегмента в функционально выгодном положении. После заживления раны по показаниям проводят реконструктивные вмешательства.
Прогноз и профилактика
При начале лечения в стадии инфильтрации и успешном предотвращении нагноения выпота исходом становится полное выздоровление. При прогрессировании процесса до второй и особен но третьей стадии после ликвидации нагноения обычно наблюдается нарушение функции пальца. Наиболее распространенными последствиями являются контрактуры и тугоподвижность, реже выявляются анкилозы. Профилактика суставного панариция заключается в предотвращении бытовых и производственных травм пальцев кисти, своевременном обращении за медицинской помощью, коррекции иммунных нарушений и других состояний, увеличивающих риск возникновения данной патологии.
Источник

Гнойное воспаление межфаланговых суставов пальцев может быть первичным по происхождению — при микротравмах, проникаюших в сустав повреждениях (уколы, порезы, ушибы с гемартрозом и др.) и вторичным — вследствие распространения гнойного процесса на сустав при костном, сухожильном и подкожном панарициях. Лечение таких больных в начальных стадиях можно проводить амбулаторно под ежедневным наблюдением хирурга.
В процессе клинического развития суставной панариций проходит три фазы: серозного воспаления, гнойного воспаления и остеоартрита с поражением суставных концов костей. Характер лечебных мероприятий определяется этими фазами. В фазе серозного воспаления проводят консервативное лечение, пунктируют сустав. Для этого кожу с тыльно-боковой стороны сустава анестезируют внутрикожным введением 1 % раствора новокаина или струей хлорэтила. Иглу проводят в проекции суставной щели и отсасывают обычно несколько капель му ного экссудата. В полость сустава вводят антибиотик в 1—2 мл 0,5% раствора новокаина. Применяют также регионарное внутривенное и внутрикостное введение антибиотиков под жгутом. Иммобилизируют палец гипсовой лонгетой.
Если через 3—4 дня консервативная терапия не приводит к улучшению, значит, процесс прогрессирует. Нарастание клинических симптомов свидетельствует о переходе в фазу гнойного воспаления. Такие больные подлежат госпитализации в хирургический стационар для оперативного лечения. Проводят обезболивание по Лукашевичу или регионарную внутривенную, внутрикостную новокаиновую анестезию. Г-образным разрезом вдоль тыльно-боковой поверхности пальца с поворотом в поперечном направлении дистальнее пораженного сустава обнажают капсулу его, отворачивая образовавшийся кожный лоскут. Капсулу вскрывают в месте наибольшего ее выпячивания или сбоку от сухожилия разгибателя. Надавливая на сустав с ладонной и боковой сторон, опорожняют его от гноя. Полость сустава промывают раствором фурацилина, иссекают некротизированные ткани, участки капсулы, гнойные грануляции. Полость сустава вновь промывают. Мягкие ткани укладывают на место, фиксируют повязкой, затем накладывают гипсовую лонгету. После очищения раны и стихания воспалительных изменений накладывают вторичные швы. Иммобилизация продолжается на протяжении 2 нед.
С развитием остеоартрита гнойное воспаление приобретает хронический характер. После образования свищей боли стихают, уменьшается отек, появляется крепитация в суставе при пассивных движениях. Рентгенологически определяется деструкция суставных концов фаланг, иногда секвестры. В этих случаях показана резекция сустава. После артротомии вывихивают в рану пораженный суставной конец фаланги и спиливают ножовкой или пилой Джигли. Опил кости закругляют напильником. Сустав промывают фурацилином. Мягкие ткани укладывают на свое место. Вводят в рану выпускник из перчаточной резины на 2 сут. Накладывают повязку и гипсовую лонгету.
Больных с суставным панарицием излечивается консервативно, у 70% производят артротомию и секвестрэктомию; резекцию сустава применяют в 2% случаев. Продолжительность лечения составляет 2—5 не д. Наиболее частым осложнением суставного панариция являются анкилозы, контрактуры и тугоподвижность суставов и трофические расстройства, которые приводят к стойкому нарушению функции пальца у 20% больных. Нередко наблюдаются хронические артрозы, периоститы, околосуставные фиброзы. Около 18% больных после перенесенного суставного панариция из-за нарушений функции пальца вынуждены менять профессию.
Просмотров: 8076
Источник
Гнойное воспаление в межфаланговых и пястно-фаланговых сочленениях кистей и стоп называется панариций суставной. Болезнь трудно поддается лечению, имеет неблагоприятный прогноз, опасна осложнениями. В зависимости от причин, симптомов и стадии недуга используются консервативные средства абортивной терапии, способные остановить воспалительный процесс.

Этиология и особенности течения
Панариций пальца руки или ноги редко возникает сам по себе, чаще он является вторичным заболеванием, возникающим как осложнение паронихия или гнойного воспаления под кожей, в сухожилии, костной фаланге. В основном возбудителем недуга является стафилококк или стрептококк в сочетании с другими микроорганизмами. Инфекция попадает в межфаланговый сустав при следующих патологических состояниях:
- механические проникающие ранения, уколы, микротравмы, царапины, порезы;
- ожоговые повреждения;
- фурункулы, карбункулы;
- гнойные раны.
Причины первичного суставного панариция — непосредственные повреждения и проникновения в травмированные ткани микробов.
В течении заболевания хирурги выделяют 3 стадии:
- Серозная инфильтрация. Процесс начинается с изменений в синовиальной оболочке межфалангового сустава, очаг изначально ограничен четкими пределами.
- Гнойное воспаление. Палец набухает и заметно увеличивается в объеме из-за выраженного отека синовиальной капсулы, она разрыхляется, теряет прочность. Резко нарастают болевые симптомы.
- Остеоартритная деструкция. В этой фазе разрушаются суставные концы костей и хрящей, появляются некротические участки, инфекция распространяется на близлежащие ткани.
Вернуться к оглавлению
Как распознать заболевание?
 Головная боль может быть признаком развития интоксикации.
Головная боль может быть признаком развития интоксикации.
Болезнь протекает ярко и специфично. Пациенты с суставным панарицием жалуются на сильную боль по всей протяженности фаланги. Хорошо заметен выраженный параартикулярный отек, палец выглядит как веретено. Любое прикосновение и нагрузка на него сопровождается болезненностью. Активное сгибание невозможно, пассивные движения чрезвычайно болезненны. Палец принимает застывшее положение с ограничением сгибания. Характерные признаки патологии одинаковы для поражения фаланги пальца на кистях и стопах. Общие симптомы интоксикации характеризуются субфебрильной температурой, головной болью, слабостью, отсутствию аппетита. Основные местные проявления:
- острая боль, усиливающаяся при движении;
- припухлость, переходящая в сильный отек;
- покраснение и повышение температуры в области поражения;
- вынужденное полусогнутое положение;
- похрустывание и патологические движения.
Вернуться к оглавлению
Виды патологии
В зависимости от стадии суставного панариция его подразделяют на следующие формы:
- серозный;
- гнойный;
- деструктивный.
 Гнойная форма болезни характеризуется сильной отечностью пальца.
Гнойная форма болезни характеризуется сильной отечностью пальца.
Воспалительный процесс при серозном виде развивается в параартикулярных мягких тканях. Поражение носит локализованный характер, очаг расположен в пределах раневых или инфекционных ворот. Характеризуется умеренной припухлостью, появлением ноющей боли. Гнойная форма протекает на фоне выраженного отека кожных и мышечных тканей. Сустав набухает и увеличивается в размерах. Диффузная инфильтрация распространяется над всей поверхностью пальца. Синовиальная сумка отекает, уплотняются ее поверхности, происходит сужение суставной щели, полость заполняется вязким экссудатом. Появляются участки некроза. Пациент жалуется на резкую боль, невозможность движений в суставе.
Костно-суставная деструкция развивается как завершающий этап гнойного остеолитического процесса. В суставном панариции преобладают некротические изменения. Недуг сопровождается разрушением хрящей, концевых участков фаланги. Из-за полной деструкции синовиальной оболочки в воспаление вовлекаются близлежащие костные элементы, мягкие ткани стопы. Некротизируется подкожная клетчатка, образуется свищ, гной прорывается через кожу.
Вернуться к оглавлению
Методы диагностики суставного панариция
Для постановки диагноза хирург собирает анамнез, осматривает и пальпирует воспаленный палец. Врач дифференцирует панариций от ревматического поражения, подагры, инфекционного и травматического артрита. Для подтверждения диагноза проводят рентген. На снимке определяют:
 Диагностический рентген показывает характерные особенности болезни.
Диагностический рентген показывает характерные особенности болезни.
- инфильтрацию околосуставных тканей;
- деструктивные изменения связочно-сумочного аппарата;
- признаки остеопороза;
- сужение или отсутствие суставной щели.
Для окончательного подтверждения диагноза и определения стадии суставного панариция хирург проводит диагностическую пункцию.
Вернуться к оглавлению
Лечение: эффективные способы
Выбор лечебных методов зависит от фазы течения. Лечение суставного панариция продолжается до 5 недель. На этапе серозного воспаления осуществляют консервативную терапию и пункцию суставных тканей под местной анестезией. Аспирационной иглой отсасывают экссудат, в полость сустава вводят раствор антибиотика и новокаина. Внутривенно и внутрикостно вкалывают антибиотик. Проводят иммобилизацию при помощи гипсовой лонгеты.
Отсутствие положительной динамики в течение 4 дней — плохой признак. Воспаление переходит в стадию гнойного поражения. Таких пациентов госпитализируют в стационар для хирургического вмешательства. У 70—90% больных хирурги выполняют артротомию. Обезболив по Лукашевичу, разрезают палец по тыльно-наружной стороне Г-образным способом. Суставную сумку очищают от гнойного содержимого и грануляций. Иссекают зону некроза, разрушенные ткани, тщательно промывают антибиотиками. Иммобилизуют гипсовой лонгетой на 2 недели. Резекцию проводят у 2% пациентов при появлении у них таких осложнений, как свищи, секвестры, разрушение концевой зоны фаланги. В область разреза выделяют пораженный конец кости и удаляют его ножовкой. В ране оставляют дренаж и фиксируют лонгетой.
Вернуться к оглавлению
Чем опасен суставной панариций?
 Заболевание может осложниться развитием артроза.
Заболевание может осложниться развитием артроза.
Своевременное хирургическое вмешательство приносит оптимальные результаты. При отсутствии или поздно начатом лечении суставной панариций опасен тяжелыми осложнениями. Если формируется остеоартрит, болезнь приобретает хроническое течение. У 20% пациентов наблюдают стабильные функциональные нарушения, 18% пациентов вынуждены сменить работу после перенесенного гнойного поражения. К частым осложнениям заболевания относят:
- свищи;
- нарушения трофики фаланги;
- артроз;
- периостит;
- контрактуру;
- анкилоз;
- фиброз;
- переход инфекции на другие суставные поверхности;
- тугоподвижность или полную утрату движений в суставе.
Вернуться к оглавлению
Как предупредить болезнь: меры профилактики
Для предупреждения суставного панариция необходимо соблюдать правила гигиены, проводить обработку царапин, травм, порезов, ссадин антисептическими растворами. При любых механических повреждениях пальцев с признаками заражения нужно не заниматься самолечением, а своевременно обращаться к хирургу. При начинающемся панариции следует обеспечить максимальный покой, исключить движения в пальце. Не запускать инфекционные процессы в организме. При ослабленном иммунитете использовать иммунокорректоры. Рекомендуется соблюдать основы здорового питания с повышенным содержанием натуральных продуктов, свежих овощей и фруктов.
Источник


