Болят коленные суставы простуда
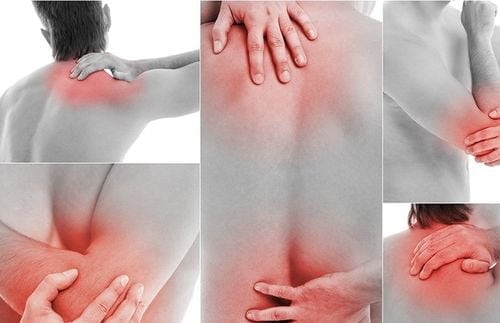
Болевые ощущения могут возникать в любой части тела.
Последствия бактериальных или вирусных респираторных инфекций весьма разнообразны. Возбудители ОРВИ и гриппа поражают мышцы, кровеносные сосуды, нервы, связочно-сухожильный аппарат. У одних людей все клинические проявления исчезают сразу после проведения противовирусной терапии или курсового приема антибиотиков. Другие длительное время ощущают дискомфорт в суставах в состоянии покоя и во время движения. Иногда эти симптомы сопровождаются припухлостью сочленений, покраснением кожи над ними.
Если после простуды стали болеть суставы, то визит к ревматологу или невропатологу откладывать нельзя. Необходима тщательная лабораторная и инструментальная диагностика для установления причины патологии. В лечении используются консервативные методы — прием нестероидных противовоспалительных средств, анальгетиков, глюкокортикостероидов. Пациентам показаны физиотерапевтические процедуры, массаж, ЛФК.
Причины
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Грипп, ОРВИ, бактериальная ангина длятся от одной до двух недель. На скорость выздоровления влияет состояние иммунной системы, разновидность инфекционных агентов, наличие хронических патологий в анамнезе, качество проводимой терапии. К врачу следует обратиться, если на протяжении нескольких дней сохраняется «ломота» в суставах. Ее может вызвать слабость после перенесенного тяжелого респираторного заболевания.
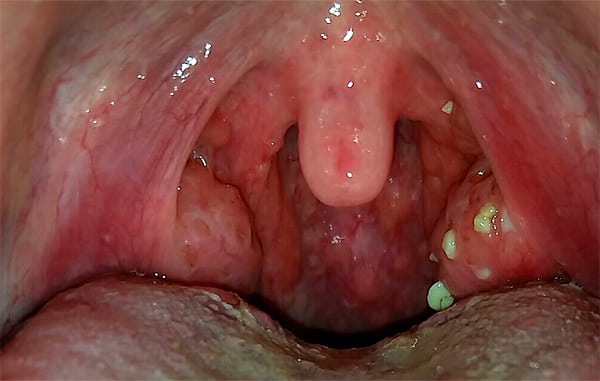
Чаще всего причиной является гнойная ангина.
Но чаще диагностируется воспалительный процесс в мышцах, связках, суставах, сухожилиях. При отсутствии врачебного вмешательства начинают возникать дегенеративно-дистрофические изменения тканей. Спустя несколько лет это станет причиной потери работоспособности и инвалидизации человека.
Интоксикация
Суставы обычно болят после простуды из-за отравления организма токсичными продуктами жизнедеятельности вирусов, бактерий, патогенных грибков. В процессе их роста и активного размножения в кровеносное русло проникает большое количество метаболитов, ферментов, погибших вирусов и микробов. В системный кровоток попадают и собственные клетки организма человека, например, разрушенные клетки иммунной системы, которые она продуцирует для уничтожения чужеродных белков.
Острые клинические проявления характерны для первых трех дней течения респираторной инфекции. Один из симптомов общей интоксикации — мышечная и (или) суставная боль. Она практически всегда сопровождается другими признаками отравления организма:
- температурой, превышающей субфебрильные значения;
- слабостью, апатией, быстрой утомляемостью;
- желудочно-кишечными расстройствами.
Такие симптомы исчезают после уничтожения инфекционных агентов, а вот дискомфорт в суставах может ощущаться еще несколько дней. Дело в том, что вирусы и бактерии искажают течение метаболических процессов. В мышечных волокнах в избытке накапливается молочная кислота и аммиак, при нормальном состоянии здоровья эвакуирующиеся в течение нескольких часов. Токсичные вещества раздражают чувствительные нервные окончания, вызывая болезненные ощущения. Они провоцируют повреждение мышечных и нервных клеток, истощают их энергетические запасы, необходимые для сокращения волокон. Для ускоренного очищения организма от возбудителей инфекции и продуктов их жизнедеятельности пациентам показаны:
- постельный режим;
- обильное питье (негазированная вода, минеральные воды Ессентуки, Нарзан, Боржоми, Славяновская, ягодные морсы, овощные соки, фруктовые компоты);
- прием сбалансированных комплексов витаминов и микроэлементов (Селмевит, Компливит, Супрадин, Витрум, Центрум).
Появление боли, слабости в ногах часто становится последствием респираторной инфекции. Врачи предупреждают, что при сохранности симптомов дольше недели, требуется обследование для исключения осложнений в виде развивающихся реактивных суставных патологий.
Миозит
Миозит – патология, сопровождающаяся развитием воспалительного процесса в скелетной мускулатуре. Заболевание становится последствием острой интоксикации, отсутствия адекватной терапии гриппа, ОРВИ, бактериального тонзиллита. Из первичных инфекционных очагов, расположенных в верхних, нижних дыхательных путях, вирусы или бактерии проникают в мышечные волокна, локализованные вблизи суставов. На начальной стадии ощущается боль, интенсивность которой нарастает при пальпации или движении. Иногда кожа над коленом или локтем краснеет, отекает. Если человек не обращается за медицинской помощью, то возникает тугоподвижность из-за постепенной атрофии мышц. Патология быстро принимает хроническое течение с частым обострением при резком снижении иммунитета, переохлаждении, стрессах. Для лечения миозитов используются препараты различных клинико-фармакологических групп:
- НПВС в виде таблеток, мазей гелей — Ибупрофен, Нимесулид, Кетопрофен, Кеторолак, Диклофенак, Мелоксикам, Целекоксиб;

- наружные средства с согревающим и отвлекающим действием после купирования острого воспалительного процесса — Финалгон, Капсикам, Випросал, Наятокс, Апизартрон;

- глюкокортикостероиды для парентерального введения при сильных болях и воспалении — Триамцинолон, Гидрокортизон, Кеналог, Дексаметазон.
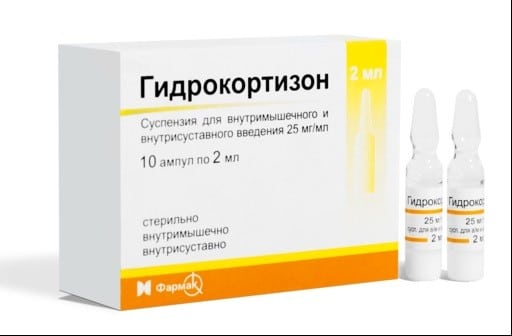
При выявлении бактериального миозита может быть проведена антибиотикотерапия. Чаще применяются цефалоспорины (Цефотаксим, Цефтриаксон), макролиды (Азитромицин, Кларитромицин), полусинтетические, защищенные клавулановой кислотой, пенициллины (Амоксиклав, Флемоклав). Если диагностирована вирусная патология, то лечение направлено на устранение симптоматики, укрепление иммунитета. Противовирусные средства используются редко из-за отсутствия достоверной доказательной базы их клинической эффективности.
Послевирусная астения
Неприятным последствием гриппа или ОРВИ может стать астенический синдром. Его клинические проявления — психоэмоциональная нестабильность, диспепсические нарушения, расстройство сна, головные боли, головокружения. Подобная симптоматика сопровождается болями в суставах, возникающими даже после незначительных физических нагрузок. Причины развития послевирусной астении:
- общая интоксикация организма;
- побочные реакции использованных для лечения фармакологических препаратов;
- выведение из организма жидкости с полезными микроэлементами;
- дефицит жиро- и водорастворимых витаминов;
- снижение функциональной активности иммунной системы.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Вирусы дестабилизируют работу практических всех систем жизнедеятельности — нервной, сердечно-сосудистой, пищеварительных. От их функционирования зависит состояние опорно-двигательного аппарата. Поэтому после простуды болят суставы даже в результате незначительных физических нагрузок или непродолжительной прогулки.
В большинстве случаев астенический синдром исчезает в течение недели. Но иногда пациенту требуется лечение, направленное на укрепление общего состояния здоровья. Какие препараты может назначить врач:
- витамины с микроэлементами — Супрадин, Мультитабс, Био-Вит, Алфавит в сезон простуд, Макровит, Дуовит, Пиковит;
- рыбий жир жидкий или в капсулах с ретинолом, токоферолом, эргокальцеферолом, полиненасыщенными жирными кислотами;
- адаптогены и биостимуляторы — настойки женьшеня, левзеи, элеутерококка, лимонника, родиолы розовой;
- пробиотики и пребиотики — Лактобактерин, Бифидумбактерин, Аципол, Линекс Форте, Хилак Форте;
- успокаивающие средства — Глицин, Тенотен, Персен.
При астеническом синдроме не требуется прием анальгетических препаратов. Боли в суставах проходят после непродолжительного отдыха.
Артриты
Вероятность развития этой воспалительной суставной патологии довольно высока. Реже после простуды диагностируется реактивный артрит. Он возникает или во время простуды, или спустя несколько дней после выздоровления. Толчком к развитию заболевания становится проникновение в организм инфекционных агентов. Вирусы и бактерии необязательно попадают в суставную полость. Реактивный артрит возникают у людей, предрасположенных к нему из-за гиперреакции иммунной системы. Она обнаруживает циркулирующие в кровеносном русле чужеродные белки и начинает продуцировать антитела для их уничтожения. Но на определенном этапе происходит сбой — иммунная система атакует клетки сустава, провоцируя развитие воспалительного процесса.
После перенесенных вирусных или бактериальных респираторных инфекций возникают и другие виды артрита:
- инфекционный. Патогенные микроорганизмы проникают в полость сустава из первичных воспалительных очагов. Они выделяют в процессе жизнедеятельности токсичные вещества, повреждающие ткани. Это становится причиной воспаления, в том числе сопровождающегося накоплением гнойного экссудата;
- ревматоидный. Этиология и патогенез этого вида артрита до конца не изучены. Обнаружена взаимосвязь нарушения иммунного ответа на проникновения определенных типов вируса, обычно герпесвирусов. Воспаляется синовиальная мембрана (синовит), формируются грануляционные ткани. Они постепенно разрастаются, проникают в гиалиновые хрящи, разрушая их.
Только ревматоидный артрит относится к пока неизлечимым заболеваниям. Остальные виды патологии хорошо поддаются терапии, но только при своевременном ее проведении. Для диагностирования артритов применяются как инструментальные, так и биохимические методики. При внешнем осмотре ревматолог обращает внимание на отечность сустава, покраснение кожи, тугоподвижность. Для лечения назначают такие местные и системные средства:
- гормональные препараты для введения в суставную полость (Дексаметазон, Преднизолон, Гидрокортизон);
- антибиотики, к которым чувствительны болезнетворные бактерии (Сумамед, Панклав, Ципрофлоксацин, Эритромицин, Амоксициллин);
- иммуномодуляторы, иммуностимуляторы (Циклофен, Виферон, Рибомунил, Ликопид, Циклоферон);
- мази, гели, таблетки с НПВС (Найз, Нимулид, Кеторол, Фастум, Финалгель, Вольтарен, Нимесил);
- миорелаксанты (Мидокалм, Сирдалуд, Тизанидин, Баклосан);
- витамины группы B (Мильгамма, Комбилипен, Пентовит, Нейробион, Нейромультивит);
- наружные средства с согревающим действием после купирования острого воспалительного процесса (Артро-Актив, Випросал, Финалгон, Апизартрон).
Видео о лечении ревматоидного артрита:
В терапии ревматоидного артрита используются базисные препараты (Сульфасалазин, Метотрексат, Лефлуномид) для достижения стойкой ремиссии, предотвращения дегенерации сустава. Применяются также биологические средства, которые блокируют белок-цитокин, провоцирующий развитие воспалительного процесса (Этанерсепт, Инфликсимаб, Адалимумаб).
Народные средства
Для устранения суставных болей, возникающих после бронхита, гриппа, острого тонзиллита, трахеита в народной медицине используют средства, помогающие очистить организм от возбудителей инфекции. Это настои лекарственных трав, оказывающих мягкое диуретическое, тонизирующее, общеукрепляющее действие:
- зверобой;
- тысячелистник;
- кукурузные рыльца;
- спорыш;
- календула.
Для приготовления настоя в емкость кладут по чайной ложке сухого растительного сырья, заливают литром кипятка, оставляют на 2 часа. Затем процеживают и принимают по полстакана после еды 2-3 раза в день. Для повышения сопротивляемости организма к вирусам, бактериям, грибкам используется прополис с молоком. Стакан молока доводят до кипения, добавляют щепотку прополиса и томят 10 минут. Пьют по 0,5 стакана два раза в сутки.
Народные средства применяются только после проведения основного лечения, на стадии реабилитации. Они не содержат биологически активных веществ, способных устранять причины артритов, миозитов, астенического синдрома. Для предупреждения развития необратимых осложнений простуды нужно тщательное обследование пациента и проведение адекватного лечения.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Частые переохлаждения, стрессы, неправильное питание, а также дефицит витаминов и минералов приводит к тому, что иммунитет современного человека пребывает в плачевном состоянии. Отсюда частые ОРЗ и ОРВИ, которыми среднестатистический житель урбанистической страны болеет минимум 5-7 раз в год.
Нередко при простуде болит шея, что объясняется наличием воспалительного процесса в лимфоузлах, расположенных слева и справа.
Причины
Лимфоузлы, расположенные на шее, самые первые сталкиваются с попадающими в организм бактериями, сигнализируя всему организму о приближающейся опасности. Эти небольшие горошины являются пропускным пунктом для лимфы, атакующей микробы. Поэтому, когда в организм попадает патогенная микрофлора, шейные лимфоузлы активируются, начиная свою борьбу с инфекцией.
В том случае, когда иммунитет снижен, патогенная микрофлора может проникать непосредственно в лимфоузел, провоцируя в его полости воспалительный процесс. Из-за этого процесса последние значительно увеличиваются в размерах, становятся болезненными. Появляется дискомфорт в шее, ограничивается ее подвижность, а также увеличивается объем.
Простуда
Это понятие обобщает массу отдельных заболеваний вирусной и инфекционной природы. Главная причина возникновения – ослабленный иммунитет. Многие люди не предают особого значения простуде, предпочитая переносить ее «на ногах». Не стоит недооценивать это заболевание, так как невылеченная до конца простуда может провоцировать развитие хронического воспалительного процесса в организме, что повлечет за собой массу других неприятных последствий.
Чаще всего простуда возникает при переохлаждении организма, когда патогенная микрофлора беспрепятственно проникает в человека, а сам организм занят процессами восстановления температурного режима для поддержания жизненно важных процессов.
Вид боли
Боль может быть сковывающей, простреливающей, острой или ноющей. К ней присоединяются такие симптомы, как:
- повышение температуры;
- озноб и лихорадка;
- острая боль в горле;
- затрудненность дыхания;
- отдышка;
- болезненность в глазах;
- общая слабость организма.
Эти симптомы известны каждому человеку, но далеко не каждый осведомлен, что так могут проявляться заболевания, лечение которых диаметрально противоположное.
Локализация
Болит вся шея, а простуда отдает ноющей болью в затылке. Также неприятные ощущения проявляются в горле и носоглотке. Развивается озноб. Наряду с шеей воспалительный процесс может поражать плечевой пояс. Поэтому когда шея заболела, необходимо обследовать весь корпус.
Диагностика
Врачи, которые знают, какую опасность несет обычная простуда, настоятельно рекомендуют отказаться от самолечения в сторону диагностики. Дело в том, что простуду могут провоцировать вирусы, грибки и бактерии, лечить которые следует своими индивидуальными способами.
Диагностические мероприятия направлены на выявления возбудителя, что достигается следующим образом:
- исследование крови из пальца;
- анализ мочи и кала.
Также доктор оценивает температуру тела и общее состояние пациента. В случае выявления острых хрипов в бронхах при тугом дыхании может потребоваться флюорография. Когда шею продуло, может потребоваться УЗИ, которое позволит выявить наличие воспалительного процесса мышечных волокон.
Лечение
Грибковые инфекции лечатся при помощи антимикотических средств в комплексе с антибиотиками. Вирусы одними лишь антибиотиками лечить бессмысленно, так как требуются противовирусные препараты (Эргоферон, Анаферон, Назоферон, Арбидол), воздействующие непосредственно на клетки самого вируса, блокируя его размножение и функционирование.
Для снижения болезненности в шее могут использоваться сухие компрессы и компрессы на основе Димексида, снижающие воспалительный процесс. В качестве лекарств, устраняющих клинические проявления, могут использоваться:
- анальгетики и спазмолитики;
- жаропонижающие препараты;
- ферменты и бифидобактерии.
ОРЗ
Острое респираторное заболевание провоцируется патогенными и условнопатогенными микроорганизмами, такими как:
- стафилакокки;
- стрептококки;
- гемофильная палочка;
- пневмококки;
- нтерококки;
- кишечная палочка.
Передаются возбудители воздушно-капельным путем при бытовом контакте больного и здорового человека, но болеют далеко не все люди. Если иммунитет сильный, он молниеносно реагирует на проникновение «чужака», направляя все силы на его уничтожение.
Вид боли
Болит вся шея, а простуда набирает обороты по клиническим проявлениям. При ОРЗ боль в шее может быть острой, простреливающей. Дополняется высокой температурой, не выходящей за пределы допустимых верхних границ. Появляется слезоточивость, насморк, першение в горле.
Локализация
Болеть может вся голова, шея и грудная клетка. Когда продуло воротниковую зону, боль сосредоточена именно в шее.
Диагностика
Больного осматривает врач, опрашивая о продолжительности проявляемых симптомов, болях и их локализации. Далее необходимо сдать мочу и кровь на анализ. Для выявления возбудителя берут мазок из носоглотки на бакпосев.
Лечение
Для достижения максимальной эффективности лечение ОРЗ должно быть комплексным, куда входят такие группы препаратов, как:
- Антибиотики: Цефазолин, Цефтриаксон, Ампицилин – подавляют патогенную микрофлору.
- Препараты от высокой температуры: Парацетамол, Нурофен.
- Комплексные анальгетики, устраняющие неприятные симптомы.
- Назальные капли и спреи, облегчающие дыхание.
- Оральные спреи для орошения слизистой горла.
- Физиотерапевтические процедуры, способствующие скорейшему отхождению мокроты из легких и усилению местного иммунитета.
Больному показан постельный режим, обильное питье и соблюдение режима. Боль в шее проходит самостоятельно, как только болезнь отступает.
ОРВИ
Провоцируют воспалительный процесс вирусы гриппа, аденовирусы и риновирусы. Они проникают в организм через слизистые оболочки ротовой полости и носовых пазух. Главное отличие ОРВИ от ОРЗ – это резкое увеличение температуры, что невозможно контролировать даже с помощью медикаментов. Проявляются признаки интоксикации, а также лихорадки. Передается ОРВИ воздушно-капельным путем, а инкубационный период составляет 10-12 часов.
Вид боли
При наличии вируса и его токсинов в крови, страдает весь организм. У человека появляется лихорадка, ломота во всем теле и постоянная сонливость.
Локализация
Очаг боли – шея и голова, но ломота может охватывать весь организм без исключения. При наличии проблем с суставами отмечается ноющая боль в них. Когда шею продуло, ограничивается ее подвижность, появляется болезненность при любых наклонах головы.
Диагностика
Доктор производит осмотр пациента, после чего измеряется температура и прослушивается дыхание. Необходимо исследовать мочу и кровь на наличие воспалительного процесса, а также его специфику.
Лечение
Ключевой аспект в лечении ОРВИ – противовирусная терапия, которая подкрепляется такими способами лечения, как:
- орошение слизистых оболочек горла и носоглотки;
- обильное горячее питье, способствующее скорейшему выведению токсинов из организма;
- постельный режим в проветриваемом помещении;
- ингаляции с лекарствами, снижающими воспалительный процесс в горле;
- соблюдение диеты;
- муколитические препараты.
Миозит
Данное заболевание может возникать как самостоятельно, поражая мышечные ткани шеи, так и в комплексе с простудными заболеваниями. Миозит определяется наличием воспалительного процесса в мышцах, которое развивается при проникновении патогенной микрофлоры. Предшествует развитию болезни слабый иммунитет, сквозняки и переохлаждение организма. Миозит может протекать в двух формах:
- Острый – развивается мгновенно, когда все сопутствующие патогенные факторы активизируются. Отличается острыми болями, вылечить которые проще.
- Хронический – периодически боль обостряется, а до конца устранить ее первопричину не удается, так как воспалительный процесс приобрел хроническую форму.
Вид боли
Острая, сковывающая, простреливающая, ограничивающая подвижность шеи при острой фазе болезни и ноющая, спастическая боль при хроническом миозите.
Локализация
Область шеи.
Диагностика
При пальпации шеи отмечается острая боль, мышцы уплотнены, может присоединяться покраснение и гиперемия. Для уточнения воспалительного процесса и его возбудителя производят анализ крови из пальца на стерильность и химический состав. Дополнительные методы исследования следующие:
- Электромиография – показывает степень поражения нервных волокон, проводимость которых регулирует способность мышцы сокращаться.
- УЗИ мышц – помогает определить степень выраженности воспалительного процесса в шее.
- Рентгенография – помогает исключить вероятность развития патологий костной ткани.
Лечение
Терапия заключается в использовании антибактериальной и противовоспалительной терапии. В большинстве случаев лечение консервативное, но при наличии четко выраженных гнойных очагов требуется хирургическое вмешательство. Операция предполагает вскрытие мышечного волокна, удаление гноя и местную дезинфекцию.
Местное лечение подразумевает использование согревающих мазей и кремов, устраняющих воспалительный процесс, боль, отечность. Также помогает в регенерации поврежденных мышечных волокон физиотерапия. Массаж способствует разогреву мышц и притоку крови, что улучшает внутриклеточный метаболизм.
Обязательно посмотрите видео на эту тему
Другие причины
Также при наличии простуды болит шея и температура 37 если:
- имеются системные и аутоиммунные заболевания;
- хронический остеохондроз, обострившийся при наличии инфекции в крови;
- паротит;
- новообразования в области шеи;
- артроз шейного отдела позвоночника.
Таким образом, неприятные и болезненные ощущения в шее, если ее продуло или имеет место быть инфекция, вполне объяснимый факт. При наличии подобной симптоматики не стоит пугаться. Диагностика у опытного специалиста и правильно подобранное лечение позволит избавиться от неприятных проявлений уже через 5-7 дней.
Самые частые причины боли в коленном суставе
Вряд ли найдется хоть один человек, который никогда в жизни не испытывал боли и других неприятный ощущений в коленном суставе. Причин такого явления существует большое количество – от физического переутомления до серьезных заболеваний, которые требуют медицинской помощи. Если у вас болит коленный сустав без видимых на то причин или эта боль не покидает вас длительное время, то пора обратиться к доктору для выяснения причины такого симптома.
Механизм развития боли в колене
Коленный сустав относится к самым крупным сочленениям опорно-двигательного аппарата в организме человека, в то же время он является достаточно уязвимой анатомической структурой.
Колено состоит из трех костей – бедренной, большеберцовой и коленной чашечки. Суставные поверхности костей покрыты хрящевой тканью, которая дополняет форму сустава, принимает участие в движениях, обеспечивает плавное скольжение костей. Между собой костные образования соединены внутрисуставными связками. Покрыт сустав синовиальной оболочкой (заключен в капсулу), внутри которой находится небольшое количество суставной жидкости. Капсула колена имеет много складок и карманов.
Снаружи колено укреплено внесуставными связками и мышцами. Мышечный каркас коленного сустава плохо развит, колено расположено поверхностно и часто травмируется, что и является предрасполагающим фактором развития патологии. Кроме того на этот сустав приходится ежедневная колоссальная нагрузка – выдерживание веса всего тела.
Если болит нога в коленном суставе при сгибании, при других видах движений или в покое, то механизмов развития болевого синдрома может быть несколько. В первую очередь это будет зависеть от вида патологии и ее причины.
Колено болит при поражении связок, капсулы сустава, нервных и кровеносных сосудов, при воспалении любой анатомической структуры коленного соединения, при дегенеративно-дистрофических процессах, которые затрагивают внутрисуставной хрящ, при травматических повреждениях костей или связок сустава. Для выяснения причины боли в коленном суставе в каждом отдельном случае необходимо пройти детальное медицинское обследование.
Тревожные признаки
Многие люди длительное время молча терпят боль и другие неприятные ощущения, при этом абсолютно не задумываются о том, что такой симптом может указывать на серьезное заболевание с тяжелыми последствиями. Увы, большинство таких страдальцев обращается за помощью, когда сильно болит колено и терпеть нет уже сил. Но часто бывает так, что патологический процесс зашел далеко и ликвидировать боль консервативными методами не получается, тогда единственным шансом остается операция.
Чтобы не допустить этого, все люди должны знать о тревожных признаках, которые указывают на то, что коленный сустав болит не от переутомления и что пора обратиться к доктору за помощью.
Тревожные симптомы:
- вас беспокоит ноющая боль в коленях на протяжении больше 2 месяцев, появляется после рабочего дня и проходит после отдыха;
- внезапно и без видимых причин (травма, удар, падение) появляется резкая боль, колено болит очень сильно, что заставляет принимать обезболивающие медикаменты, которые не всегда проявляют свою эффективность;
- при активных или пассивных движениях в коленном суставе он хрустит;
- колено постоянно болит при сгибании;
- тяжело подниматься или опускаться по ступенькам;
- возникает чувство подкашивания или неустойчивости в суставе;
- колено отекает, краснеет, повышается местная температура;
- появляется пульсирующая и распирающая боль в коленном суставе;
- боль приобретает постоянный характер и не проходит после отдыха и приема обезболивающих средств;
- развивается ограничение движений в колене – при сгибании или разгибании;
- вы заметили развитие деформации коленей или ног;
- боль в колене сопровождается другими патологическими симптомами (повышение температуры, кожная сыпь, одышка и пр.).
Если вы заметили у себя хотя бы один тревожный симптом, то не откладывайте визит к врачу, ведь завтра может быть уже поздно – не рискуйте своим здоровьем.
Факторы риска
Особо настороженными к появлению боли должны быть люди с факторами риска развития патологии колен:
- генетическая склонность (заболевания опорно-двигательного аппарата у близких родственников);
- наличие сопутствующей патологии (заболевания эндокринной системы, нарушение обмена веществ, очаги хронической инфекции в организме, врожденные и приобретенные болезни опорно-двигательного аппарата);
- женский пол – женщины чаще мужчин заболевают ревматологическими недугами;
- старший возраст – число патологии колен возрастает после 45 лет;
- наличие ожирения и избыточного веса;
- перенесенные травмы и операции на колене;
- постоянное микротравмирование структур коленного сустава (занятия профессиональным спортом);
- плохое развитие мышц, которые формируют мышечный каркас колена.
Самые распространенные причины болевого синдрома
Если вы задаете вопрос, почему болят коленные суставы при сгибании или в покое, то ответов может быть несколько:
- деформирующий артроз – самая частая причина болезненности в коленях при сгибании и в покое;
- артрит колена (гонит) – воспаление различной этиологии колена, как инфекционной, так и асептической и аллергической;
- бурсит, синовит, тендинит колена, воспаление менисков сустава;
- поражение околосуставных тканей коленного сустава;
- травматическое повреждение анатомических структур (растяжение, разрыв связок, повреждение менисков, травматический синовит, внутрисуставные переломы и пр.);
- реактивный артрит;
- ревматологические заболевания (ревматоидный артрит, ревматизм, подагра, волчанка, склеродермия, системные васкулиты и пр.);
- доброкачественные и злокачественные образования в области коленных суставов;
- врожденные и приобретенные заболевания опорно-двигательного аппарата, при которых повышается нагрузка на колени.
Существует еще много причин боли в коленных суставах при сгибании и в покое, но в первую очередь нужно исключать те заболевания, которые встречаются чаще всего.
Как избавиться от боли?
Чтобы полностью победить болевой синдром, необходимо лечить не саму боль, а ее причину. Симптоматическая терапия обезболивающими препаратами только на время избавит пациента от страданий. Чтобы полностью избавиться от болезненности в колене при сгибании и в покое, необходимо комплексное лечение (медикаментозное лечение, физиотерапия, лечебная физкультура, хирургическое лечение).
Если вас беспокоят боли в колене при сгибании, то из медикаментозных средств можно использовать противовоспалительные, обезболивающие и средства, которые укрепляют хрящевую ткань. Все эти препараты нужно применять только по назначению врача, так как многие из них имеют противопоказания и побочные эффекты.
Видео с полезными упражнениями:
Если патологический процесс зашел далеко, и боль беспокоит вас не только при сгибании, но и в покое, появилось ограничение амплитуды движений в колене, развился анкилоз или выраженная деформация, то необходимо делать операцию. Существует два вида оперативных вмешательств – органосохраняющие и операции по эндопротезированию коленных суставов (замена сустава на искусственный протез). Порой только такие радикальные методы лечения могут избавить пациента от боли и вернуть ему радость движения.
Важным моментом профилактики боли в коленях является избавление от предрасполагающих факторов возможных патологий. Если вы модифицируете образ своей жизни и минимизируете негативное влияние на коленные суставы, то, возможно, лечение вам и не понадобится.
Source: sredstva.lechenie-sustavy.ru
Читайте также
Вид:


Источник


