При пальпации сустава болит

Боль в суставах при пальпации — симптом различных заболеваний опорно-двигательного аппарата и травм. Согласно статистике, он встречается у 30 % населения земного шара. Боль при пальпации сустава возникает при сильных физических нагрузках, растяжении сухожильно-связочного, поражении синовиальной оболочки, сосудистых расстройствах и заболеваниях позвоночника.
Боль в суставах при пальпации возникает на ранних стадиях заболеваний и воспалительных процессов, а также после незначительных и застарелых травм. Болезненность при надавливании характерна для остеоартроза, спондилоартрита, ревматоидного, реактивного, псориатического артрита, подагры и других недугов, которые недавно поразили суставы и привели к пока незначительным патологическим изменениям. Если вы заметили болезненные ощущения при надавливании на область сустава и ткани вокруг, посетите ортопеда.
Симптомы боли в суставах при пальпации
Болевой синдром в суставах сопровождается следующими симптомами:
- нарушение подвижности суставов;
- воспалительный процесс;
- хруст в суставах при движении;
- деформация сустава и его обездвиживание;
- сужение суставной щели;
- появление костных разрастаний;
- синовит.
В редких случаях пациент жалуется на ухудшение зрения, головокружение, тошноту и рвоту. Когда костные ткани сильно разрастаются, то они могут сдавливать пищевод. Это приводит к затруднению при проглатывании пищи.
Причины боли в суставах при пальпации
Болевые ощущения в суставах при пальпации возникают на фоне таких причин:
- чрезмерная физическая активность;
- травмы;
- остеоартроз;
- пожилой возраст;
- метаболические нарушения;
- гормональные изменения;
- инфекционные заболевания;
- гиподинамия;
- остеохондроз;
- послеоперационный период после вмешательства на связочном аппарате.
Остеоартроз встречается у людей после 50 лет. Процесс старения вызывает потерю организмом влаги, которая важна для поддержания эластичности хрящей. Клетки хрящей начинают медленнее работать, вызывая разрушения хрящевой ткани. Также остеоартроз развивается при малоподвижном образе жизни вследствие нарушенного обмена веществ. Наличие избыточного веса негативно отражается на тазобедренных и коленных суставах. При слабости соединительной ткани остеоартроз могут выявить уже в молодом возрасте. Для болезни характерна чрезмерная подвижность суставов, повышенная нагрузка на них, что приводит к быстрому изнашиванию.
Диагностика
Для выявления заболеваний суставов, повреждений сухожилий и связок, врач осматривает пациента и назначает дополнительные исследования:
- рентгенография — помогает обнаружить сужение суставной щели и костные разрастания;
- УЗИ суставов — необходимо для изучения состояния хрущей, мягких тканей, определения наличия жидкости в суставной полости;
- артроскопия — требуется для взятия биопсии из сустава;
- МРТ — наиболее информативный метод, позволяющий выявить малейшие изменения в суставах.
При подозрении на деформирующий остеоартроз дополнительно проводят компьютерную томографию позвоночника.
Для диагностики боли в суставах при пальпации в сети клиник ЦМРТ применяют ряд методов:
К какому врачу обратиться
Посетите ортопеда, а если боль при надавливании стала беспокоить после удара или падения, запишитесь к травматологу. Врач назначит лечение, а при необходимости привлечёт хирурга и специалистов по реабилитации — по лечебной физкультуре, мануальной терапии.
Лечение боли в суставах при пальпации
Для лечения болезней суставов врач назначают нестероидные противовоспалительные препараты. Они помогают уменьшить болевой синдром и снять воспалительный процесс. Чтобы остановить разрушение хрящевой ткани сустава, применяют хондропротекторы. Одним из современных методов лечения остеоартроза считается введение в сустав препаратов гиалуроновой кислоты. Это вещество предназначено для удержания в хряще воды. Пораженный сустав получает меньшую нагрузку, что существенно облегчает состояние больного. В отягощенных случаях в поврежденный сустав вводят гормоны-кортикостероиды. При полном разрушении сустава потребуется эндопротезирование. В ходе операции хирург устанавливает искусственный сустав, выполненный из полимеров и металла.
Хорошо себя зарекомендовали в борьбе с деформирующим остеоартрозом физиотерапевтические процедуры — парафиновые аппликации и озокеритолечение, электрофорез, высокочастотная электротерапия, лазерное лечение и магнитотерапия. Также пациент должен выполнять лечебную гимнастику, чтобы укрепить мышечно-связочные структуры и восстановить полноценную двигательную активность суставов.
Если боль при пальпации возникает при периартрите коленного сустава, необходимо принимать обезболивающие препараты, витамины и хондропротекторы. В периоды обострения следует максимально ограничить движения больного сустава. С этой целью используют бандаж или наколенник. Когда болевой синдром устранен, полезно проводить такие физиопроцедуры, как иглоукалывание, точечный массаж, гирудотерапия и криотерапия.
При разрыве связок коленного сустава курс лечения направлен на уменьшение боли и отечности. К пораженному месту следует прикладывать холод. Больному следует обеспечить полный покой и дать обезболивающее средство. Если у пациента вывих надколенника, то при пальпации ощущается смещенный в сторону надколенник. Врач под местной анестезией проводит вправление вывиха, затем накладывает гипсовую лонгету или бандаж сроком до 1 месяца.
Для лечения боли в суставах при пальпации в сети клиник ЦМРТ используют разные методы:
Осложнения
При отсутствии лечения деформирующий остеоартроз может привести к опасным осложнениям. Самыми распространенными считаются:
- вторичный реактивный синовит;
- спонтанный гемартроз;
- полная неподвижность сустава;
- остеонекроз наружного подвывиха надколенника или мыщелка бедра.
Периартрит коленного сустава может вызывать атрофию сустава, что приводит к потере трудоспособности.
Профилактика боли в суставах при пальпации
Для предотвращения боли в суставах врачи рекомендуют соблюдать такие правила:
- контролировать массу тела;
- не допускать нарушения осанки;
- заниматься плаванием;
- совершать прогулки на велосипеде;
- ходить на лыжах;
- избегать длительных пробежек, приседаний, прыжков и ходьбы по лестницам и бугристым плоскостям;
- не поднимать тяжести;
- носить специальные супинаторы при плоскостопии;
- отказаться от высоких каблуков;
- регулярно выполнять умеренные физические нагрузки;
- сбалансированно питаться, включив в рацион ягоды, фрукты, овощи и зелень;
- изъять из меню мучные изделия, кондитерские изделия и шоколад;
- отказаться от курения и алкоголя;
- избегать переохлаждения конечностей;
- своевременно обращаться к врачу при получении травм.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
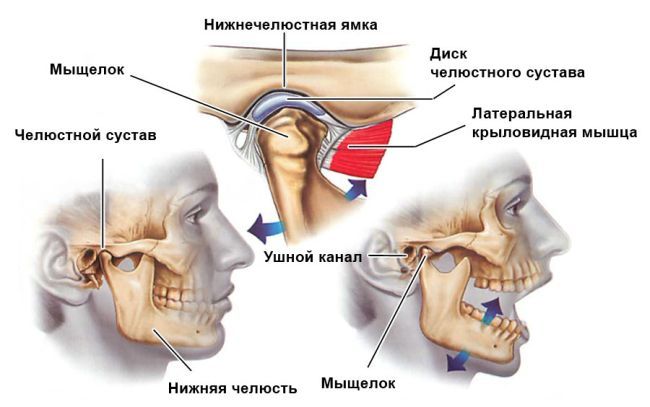
Пальпация — это основной клинический метод диагностики — ощупывание больного места. Этот способ упоминается ещё в трудах Гиппократа, но до сих пор весьма эффективен: он позволяет получить представление о чувствительности тканей или органов, их температуре и общем состоянии. Пальпация суставов — важнейший метод диагностики, который позволяет назначить пациенту наиболее подходящие анализы.
Сфера применения
Ощупывание больного места проводится сразу после осмотра. С его помощью можно определить:
- температуру и влажность кожи;
- наличие в самом суставе и в синовиальных сумках жидкости;
- отёчность;
- состояние связок;
- наличие участков уплотнений глубоко лежащих тканей;
- болезненность;
- узелки и уплотнения кожи над суставом;
- состояние сухожилий и мышц, связанных с суставом функционально.
Способ осмотра и положение больного зависят от исследуемого участка. Осмотр суставов челюсти и рук проводят, когда пациент стоит или сидит, позвоночника — стоит или лежит на животе, суставы нижних конечностей — стоит, сидит или лежит на спине.
Главное, чтобы во время пальпации к исследуемому месту был доступ со всех возможных сторон, а мышцы пациента были максимально расслаблены. Ощупывание проводится в состоянии покоя, при активных и пассивных движениях, во время проведения нагрузочного теста. Активные движения пациент совершает сам, например сгибая и разгибая конечность. Пассивные движения делает врач, мышцы пациента в это время должны быть расслаблены.
Поверхностная пальпация

Поверхностная пальпация
Пальпация бывает поверхностная и глубокая. Оба вида исследования дают полное представление о картине заболевания, проводятся чаще всего последовательно. Врач может выбрать наиболее подходящий способ исходя из имеющихся данных о патологии и не прибегать ко второму.
Поверхностная проводится поглаживанием. Этот способ позволяет определить болезненность участка: чем сильнее боль от лёгкого прикосновения, тем ярче выражен патологический процесс. Поверхностную пальпацию нужно делать максимально осторожно, если у пациента артрит. При подагрическом и ревматическом виде этого заболевания резкую нестерпимую боль может вызвать даже прикосновение простыни. Более лёгкий болевой синдром может свидетельствовать об остром воспалительном процессе или закрытой травме.
Этот вид осмотра также позволяет оценить влажность и температуру, обнаружить узелки и уплотнения, незаметные при осмотре. Чтобы определить влажность, нужно коснуться исследуемого участка тыльной стороной ладони. Касание должно длиться не больше полусекунды, иначе температура кожи пациента может сравняться с температурой кожи врача и осмотр не даст результатов.
Сравнение температуры нужно проводить со здоровым суставом, осмотрев сначала его. При этом сустав должен быть симметричным, т. е. при проблемах с локтевым суставом осматривать нужно здоровый на другой руке. Если же он тоже нездоров, то сравнивают с температурой кожи бедра, голени или плеча. Важно при этом не забыть, что коленные и локтевые суставы без патологий имеют более низкую температуру, чем обозначенные участки кожи. Если она оказалась одинаковой или более высокой, то налицо воспалительный процесс.
Влажность кожи может указать на причину и характер воспаления. К примеру, более влажная кожа свидетельствует об остром артрите (за исключением подагрического), а сухая и атрофичная — на хронический артрит или артроз.

Важно обратить внимание на эластичность кожи. Её можно проверить, захватив складку кожи пальцами. Плохая эластичность — свидетельство нарушения торфики, которое появляется при хронических артритах и артрозах. Если кожа утолщена настолько, что даже не захватывается, и имеет плохую подвижность, то у пациента отёк кожи и подкожной клечатки или склеродермия. Если это отёк, то от пальцев должны остаться вмятины.
Наложение рук во время движений позволяет выявить щёлканье, треск или хруст. Эти звуки являются признаками дистрофического поражения хряща или патологических изменений мениска. Часто определяется крепитация — звук, который улавливается ладонью, когда совершаются пассивные движения. Обычно он нежный, реже более резкий и слышим на расстоянии. Нежная крепитация появляется из-за неровности суставной поверхности, является признаком ревматоидного артрита или системной склеродермии. Иногда выявляется при тендовагините. Более резкая — признак остеоартроза. При этом нарушения более выражены, особенно громкий звук получается при проблемах в тазобедренном суставе.
Более тщательный осмотр

Более тщательный осмотр
Глубокая пальпация наиболее важна, поэтому должна проводиться как можно более тщательно, с учётом особенностей конкретного сустава. Техника исследования зависит от его состояния и характера наблюдаемой патологии. Во время осмотра технику допустимо изменять.
Проводят этот вид осмотра одним или двумя пальцами — указательным и большим. Они должны глубоко погружаться в ткани, делать надавливания, скользящие движения или глубокую компрессию. Часто второй рукой врач поддерживает конечность или голову пациента, иногда пальпация проводится двумя руками.
В некоторых видах исследований используются обе ладони и все пальцы одновременно, к примеру, при выявлении лишней жидкости. Пальпация коленного сустава для этого случая проходит так:
- Пациента нужно уложить на кушетку. Ноги должны быть максимально расслаблены, лучше, если они будут выпрямлены полностью.
- Нужно сжать боковые стенки сустава обеими руками, положив большие пальцы на надколенник.
- Коротким энергичным движением толкнуть надколенник к передней поверхности суставного конца бедра.
Если присутствует жидкость, то можно ощутить слабый толчок от удара наколенника о бедро. Этот способ позволяет обнаружить жидкость, только если её объём превышает 5 мл. Для обнаружения меньшего количества нужно использовать другой способ. Алгоритм пальпации сустава такой:

- Врач должен прижать к заднебоковым стенкам сустава ладони.
- Приглаживающими движениями направить всю жидкость, находящуюся в полости сустава, в надколенную сумку.
- Постараться выдавить всю собранную жидкость в медиальный заворот, в котором есть выемка. Она должна быть похожа на углубление, а если в неё попадёт жидкость, то сразу же набухнет.
Чтобы определить болезненность плюснефалангового сустава, нужно первым и вторым или первым и третьим пальцами сжать стопу пациента в поперечном направлении на уровне первой и пятой плюсневых костей. При возникновении боли её следует локализовать, т. к. она может появиться в нескольких зонах.
При помощи этого метода выявляют толщину, плотность и особенности строения синовиальной оболочки. Чтобы провести пальпацию коленного сустава, его нужно слегка согнуть, указательным и средним пальцем надавить на мягкие ткани между медиальным краем наколенника и мыщелком бедра и в этом месте ощупать синовиальную оболочку. Ворсины оболочки могут прощупываться при гипертрофическом синовите: когда пациент сгибает и разгибает колено, врач может ощущать движение ворсин. Иногда при этом слышна нежная крепитация.
Исследование позвоночника проводится сначала путём осмотра, затем определяют болезненность, постукивая по остистым отросткам. Нужно учесть, что такой способ можно использовать только от 4 позвонка до копчика, первые 3 недоступны для такого исследования. Их болезненность можно определить, введя палец в ротовую полость пациента.
Важно оценить состояние мышц и сухожилий, потому что боли в них являются симптомами ряда ревматических заболеваний. Боль при этом ноющая, при движениях усиливается.

У страдающих от периартритов, тенденитов возникают боли в области сухожилий и связок. Они ощущаются вблизи суставов и мест, в которых сухожилия крепятся к костям. Такие боли должны быть поверхностного характера, усиливаются при некоторых движениях, нагрузках или натяжении, полностью пропадают при обездвиживании конечности. Болезненность в местах прикрепления сухожилий к костям свидетельствует о ББ, гонорейном артрите.
Появление таких болей обусловлено воспалительными или иными патологическими процессами в суставе. При пальпации они обязательно должны быть обнаружены и локализованы для точной постановки диагноза.
Источник
1. При
осмотре суставов следует определить,
какой важный признак их поражения
имеет место. Во-первых, это припухлость
сустава, которая объясняется появлением
воспалительного отека в синовиальной
оболочке и мягких тканях, окружающих
сустав и выпоте в суставной полости.
Припухлость, а также гипертрофия
синовиальной оболочки (при хроническом
течении) и фиброзно-склеротические
процессы в периартрикулярных тканях
изменяют формы сустава, т.е. ведут к
дефигурации. Без вовлечения структур
самого сустава припухлость в его области
может быть объяснена и заболеванием
мягких околосуставных тканей (бурсит,
периартрит). При длительном течении
заболевания суставов происходят стойкие
изменения их формы за счет костных
разрастаний, деструкций суставных
концов костей, развития анкилозов,
подвывихов, повреждения мышечно-связочного
аппрата (деформация кисти при РА, узлы
Гебердена и Бушара и других, хронического
течения артритов) – образуется деформация
суставов.
2. При
осмотре можно определить изменения
внешнего вида сустава, связанные с
развитием в нем патологического
процесса. Самая легкая степень этих
изменений – сглаженность его контуров.
В частности, в коленном суставе по
бокам от верхнего заворота в норме
выявляются западения мягких тканей,
которые исчезают при отеке синовиальной
оболочки и капсулы сустава, создавая
картину сглаженности контуров сустава
за счет воспалительного отека и выпота
в его полость, что можно определить
пальпацией. Хроническое воспаление
суставов обуславливает развитие
стойких дефигураций и деформаций
суставов (РА, реактивные артриты), а
также деформацией межфаланговых суставов
костей за счет костных разрастаний при
ДОА. Следствием артритов могут быть
различные контрактуры верхних и нижних
конечностей. При исследовании суставов
следует обращать внимание на симметричность
поражения.
Гиперемия кожи свидетельствует о
воспалительном процессе в суставах,
его активной фазе. Для измерения кожной
температуры следует приложить тыл
кисти исследователя на область не более
чем полсекунды, т.к. длительное
прикосновение может уравнять кожную
температуру больного и исследователя
. И сравнивают температуру кожи пораженного
и здорового симметричного сустава. Если
и симметричный сустав воспален, то
сравнивают температуру бедра, голени
и коленного сустава или предплечья,
локтевого сустава и плеча.
Пальпация суставов.
Большое значение придается глубокой
пальпации сустава. Этот метод называется
еще двупальцевым, т.е. проводится двумя
пальцами. Таким приемом можно определить
болезненность суставной капсулы;
болезненность всех отделов суставов
свидетельствует о распространенности
артрита. Выявление локальных болезненных
участков дает возможность установить
топическую диагностику конкретного
поражения. В частности, болезненность
по ходу суставной щели коленного сустава
с медиальной и латеральной стороны
наблюдается у больных с менисцитами,
менископатиями, остеоартрозом.
Двупальцевым методом (или методом
сжатия) можно выявить болезненность
плюснефаланговых суставов при их
воспалении. Для этого рука врача двумя
пальцами – 1 и 2 или 1и 3 сжимает стопу
больного в поперечном направлении на
уровне головок 1 и 5 плюсневых костей.
Боль может возникнуть как в одной зоне,
так и в нескольких (всех) головках
плюсневых костей. По локализации
ограниченных зон болезненности в области
прикрепленных сухожилий мышц данного
сустава диагностируют периартриты.
С
помощью пальпации можно выявить толщину
синовиальной оболочки, ее консистенцию
и особенности строения. При исследовании
коленного сустава, последний следует
слегка согнуть, 2 и 3 пальцы врача прижимают
мягкие ткани сустава между медиальным
краем надколенника и медиальным мыщелком
бедра и в этом месте пальпируют
синовиальную оболочку. При гипертрофическом
синовите можно пальпировать ворсины
синовиальной оболочки, определяемые
миллиметров до 1-2 см. Во время исследования
просят больного сгибать и разгибать
сустав, пальцы врача, прижимающие мягкие
ткани сустава и кости, ощущают движение
ворсин, сопровождающиеся иногда нежной
крепитацией (симптом «рисовых зерен»).
Двумя руками (ладонями) определяется
свободная жидкость в суставе (чаще
коленном). Для этой цели больного
укладывают на кушетку на спину. Ноги
должны быть расслаблены и полностью
разогнуты в тазобедренных и по
возможности коленных суставах. Врач
ладонями обеих рук сжимает боковые
стенки коленного сустава, при этом
большие пальцы рук врача лежат на
надколеннике исследуемого сустава.
Затем коротким энергичным движением
врач большими пальцами толкает надколенник
к передней поверхности суставного конца
бедра. Если в полости сустава имеется
жидкость, то пальцы врача ощущают слабый
толчок от удара надколенника о бедро –
это и есть симптом баллотирования
надколенника. Таким приемом определяют
5 мл. синовиального выпота и более.
Меньшее количество синовиальной жидкости
можно выявить прижимая ладони к
заднебоковым стенкам коленного сустава,
врач несколько раз приглаживающими
движениями пытается продвинуть и собрать
воедино жидкость, распространенную
по полости сустава, в надколенную сумку.
Затем рука врача как бы выдавливает это
количество жидкости в медиальный
заворот, где имеется легкая выемка ( в
норме — западение тканей). Последняя при
попадании в нее жидкости на глазах
выбухает.
Источник